计划实施检查处置程序对重症脑出血术后昏迷患者恢复进程及并发症风险的影响研究
2022-03-02乔丽娜宁芳艺周东阳
乔丽娜,宁芳艺,周东阳
郑州大学人民医院·河南省人民医院神经外科,河南 郑州 450003
脑出血(CH)占急性脑血管疾病的20%~30%,多发于50岁以上高血压或小动脉硬化患者,手术是解除颅内高压的重要手段,但部分患者术后可陷入昏迷状态,由此诱发各种感染、深静脉血栓(DVT)等并发症,影响患者恢复[1]。对于重症CH术后昏迷患者,促醒护理与并发症干预对患者预后有重要意义。计划实施检查处置(PDCA)程序是管理学家戴明提出的质量管理方法,包括计划、实施、检查、处置4个阶段,应用在护理领域,可协助护理人员发现与解决问题、制定改进措施,以提高护理质量[2-3]。基于此,本研究探讨PDCA程序对重症CH术后昏迷患者恢复进程、并发症发生率的影响,报告如下。
1 资料与方法
1.1 一般资料
选取2019年1月—2020年9月郑州大学人民医院收治的100例重症CH术后昏迷患者进行回顾性研究。常规组49例予以常规护理干预,研究组51例在常规组基础上予以PDCA程序干预。常规组中男27例,女22例;年龄52~73岁,平均年龄(62.17±5.01)岁;出血部位:基底节区17例,丘脑14例,小脑7例,脑干6例,其他5例;研究组中男28例,女23例;年龄51~73岁,平均年龄(61.39±5.11)岁;出血部位:基底节区18例,丘脑15例,小脑8例,脑干6例,其他4例。两组基线资料具有可比性(P>0.05)。
1.2 入选标准
纳入标准:(1)经颅脑MRI,CT等诊断为重症CH。(2)有手术治疗指征,无麻醉与手术禁忌证,行血肿清除治疗,术后行机械通气治疗,术后格拉斯哥昏迷量表(GCS)≤8分,昏迷时间≥24 h。(3)既往无精神障碍史或神经系统疾病史,术前无凝血功能异常及静脉血栓史。(4)临床资料完整者。排除标准:(1)脑肿瘤卒中、脑血管畸形、脑梗死。(2)其他外伤导致昏迷。(3)合并严重内科疾病。(4)既往有肢体功能障碍。(5)合并严重脏器损伤。(6)出现两侧瞳孔散大固定。(7)严重心肺功能不全。(8)合并全身感染性疾病。(9)死亡病例或系统治疗后仍昏迷。
1.3 方法
常规组予以常规护理干预。予以围术期基础护理操作,监测患者生命体征、颅内压、意识状态、尿量等,进行呼吸道管理、呼吸机护理、管道管理、并发症护理,定时更换体位,进行营养支持、口腔护理,并遵医嘱用药,配合医生进行救治,予以生活护理等。
研究组在常规组基础上予以PDCA程序干预。建立管理小组。由本科室护士长组织实施,负责质量监督,选择本科室高年资护理人员(专科护理经验>5年,主管护师及以上职称)1名作为监管员,并选择3~5名护理人员(专科护理经验>3年,护士及以上职称者)负责计划实施,组织护理人员培训及考核,共培训4次,保证护理人员熟练掌握PDCA方法、疾病知识、并发症预防等。PDCA程序计划见表1。

表1 PDCA程序计划表
1.4 观察指标
(1)恢复进程。统计比较两组患者机械通气时长、苏醒时间、ICU住院时间及总住院时长。(2)意识恢复情况。使用格拉斯哥昏迷量表(GCS)评估,该量表包括语言、睁眼、运动3个维度,分值范围3~15分,分数越高,表明患者意识恢复越好。其中意识清楚15分,轻度意识障碍12~14分,中度意识障碍9~11分,昏迷≤8分,本研究中干预后无昏迷病例。(3)并发症发生率。统计比较两组患者继发感染、压疮、DVT及便秘发生情况,DVT使用彩超或血管造影判定(阳性为静脉管径增宽,不能压闭,静脉管腔内见实性低回声等)。本研究中出现的压疮为Ⅰ期或Ⅱ期,Ⅰ期为局部红、热、肿、痛,去除压力30min后,颜色不可恢复。Ⅱ期为局部颜色由红变紫,皮下出现硬结、疼痛、水肿及水泡。
1.5 统计学方法
采用SPSS 22.0软件进行统计分析,计量资料以均数±标准差(s)表示,组间比较采用t检验,计数资料以例数和百分比(%)表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者恢复进程情况
研究组患者机械通气时长、苏醒时间、ICU住院时间、总住院时长均较常规组缩短,差异有统计学意义(P<0.05),见表2。
表2 两组患者恢复进程情况(s) d

表2 两组患者恢复进程情况(s) d
组别研究组(n=51)常规组(n=49)t值P值机械通气时长12.45±3.04 15.02±4.11 3.565<0.001苏醒时间11.38±2.97 14.15±3.12 4.548<0.001 ICU住院时间14.02±4.13 16.97±3.85 3.691<0.001总住院时长20.02±4.16 24.35±5.04 4.693<0.001
2.2 两组患者意识恢复情况
干预后,研究组患者意识恢复情况优于常规组,差异有统计学意义(P<0.05),见表3。
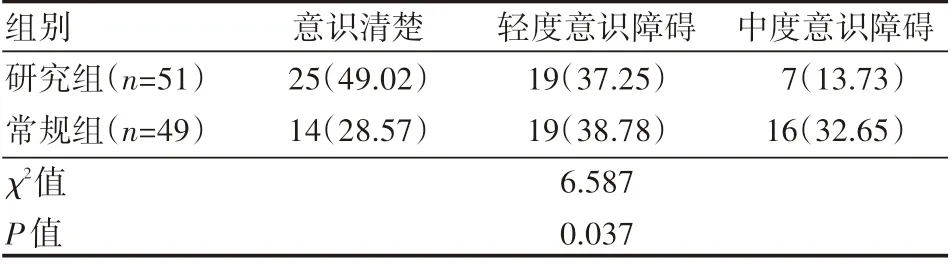
表3 两组患者意识恢复情况 例(%)
2.3 两组患者并发症发生情况
研究组患者继发感染、压疮、DVT、便秘发生率均低于常规组,差异有统计学意义(P<0.05),见表4。
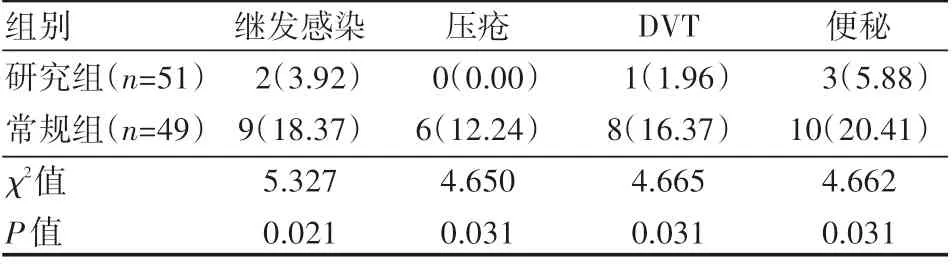
表4 两组患者并发症发生情况 例(%)
3 讨论
CH患者术后可因伤及脑干、脑皮质、轴索等出现意识丧失情况,恢复过程中需长时间卧床,易发生DVT等并发症,延长恢复时间,及时唤醒对患者预后有重要意义[4-5]。对于此类陷入昏迷的患者而言,需采取有效且对应的护理措施以促进患者机体恢复,而常规护理干预多是临床护士经验护理,护理范围广泛但缺乏针对性,临床效果有提高空间。随着临床护理质量要求的提高,探索新型质量管理工具是护理领域的研究重点,PDCA循环模式追求质量持续改进,在动态循环计划、实施、检查及处置各阶段过程中,提高护理流程的系统化与条理化,使护理人员明确监测指标,以提高护理效果[6-8]。有研究将PDCA循环应用于神经外科昏迷患者,可降低患者压力性损伤发生率[9-11]。重症CH术后昏迷患者昏迷时间越长,机体发生DVT、压疮等并发症的几率更大,而予以早期评估与预防,降低其发生风险,对患者术后恢复有重要意义[12-15]。本研究结果显示,研究组继发感染、压疮、DVT及便秘发生率均低于常规组,提示PDCA程序干预可提高护理干预条理性,通过专业护理人员施护,保证干预质量,通过了解患者发生相关并发症的风险,予以对应管理,在动态实施下保证护理措施的合理性与执行力度,准确把控干预计划,使继发感染、DVT等并发症得到有效预防,从而降低其发生率。另外,本研究发现,干预后研究组意识恢复情况优于常规组,机械通气时长、苏醒时间、ICU住院时间及总住院时长均短于常规组,在PDCA程序实施过程中,不仅注重并发症预防,还通过皮肤刺激、语言唤醒或音乐唤醒等刺激,调动机体神经元兴奋性,促进脑部轴突生长与神经系统重组,改善机体微循环,进而改善患者神经系统恢复质量,并在动态分析、总结和改进过程中促进患者术后恢复,缩短患者恢复时间。
综上所述,PDCA程序应用于重症CH术后昏迷患者,在促进患者意识恢复、降低相关并发症发生风险及缩短患者恢复时间方面更具优势,此外,在临床应用中应注重提高护理人员独立解决问题的能力,并培养护理责任感,以提高干预质量。
