祛邪化瘀方鼻腔冲洗联合糖皮质激素鼻腔雾化吸入在鼻息肉患者鼻内镜术后的应用价值
2022-02-28田晓芳羊红梅
田晓芳,刘 瑛,羊红梅
(四川省德阳市第二人民医院眼、耳鼻喉科,四川德阳 618000)
鼻息肉是耳鼻喉科常见病与多发病,良性肿物可导致鼻腔分泌物增多、鼻塞与嗅觉减退,严重者甚至出现嗅觉丧失,且可能诱发支气管哮喘、蛙鼻等并发症,严重影响患者身心状态,致使生活质量明显下降[1]。目前,鼻内镜下切除鼻息肉,开放鼻窦,纠正鼻中隔偏曲是临床治疗鼻息肉的主要手段,且为保证手术效果,防止复发,术后多配合使用布地奈德等糖皮质激素治疗,以期改善患者预后[2-3]。中医具有辨证施治独特优势,越来越受临床重视,中西医结合逐渐成为鼻息肉内镜手术后的治疗趋势[4]。本研究拟在鼻息肉患者鼻内镜术后采用祛邪化瘀方鼻腔冲洗联合糖皮质激素鼻腔雾化吸入之法治之,旨在明确该中西医联合干预效果,为鼻息肉术后促康复提供新的思路。
1 资料与方法
1.1 一般资料选取2019 年1 月-2021 年2 月四川省德阳市第二人民医院100 例鼻息肉行鼻内镜手术患者作为研究对象。采用随机数字表法分组:将100例患者按照入院顺序从1~100编号,自随机数字表中任取1 个两位数,朝同一方向抄取100 个随机数,按照编号分配给每位患者,100 个随机数字按照大小重新排列,1~50分为对照组,51~100分为治疗组。两组基线资料均衡可比(P>0.05),见表1。研究经医院伦理委员会审批同意(伦理号:DEYL-2021-06)。
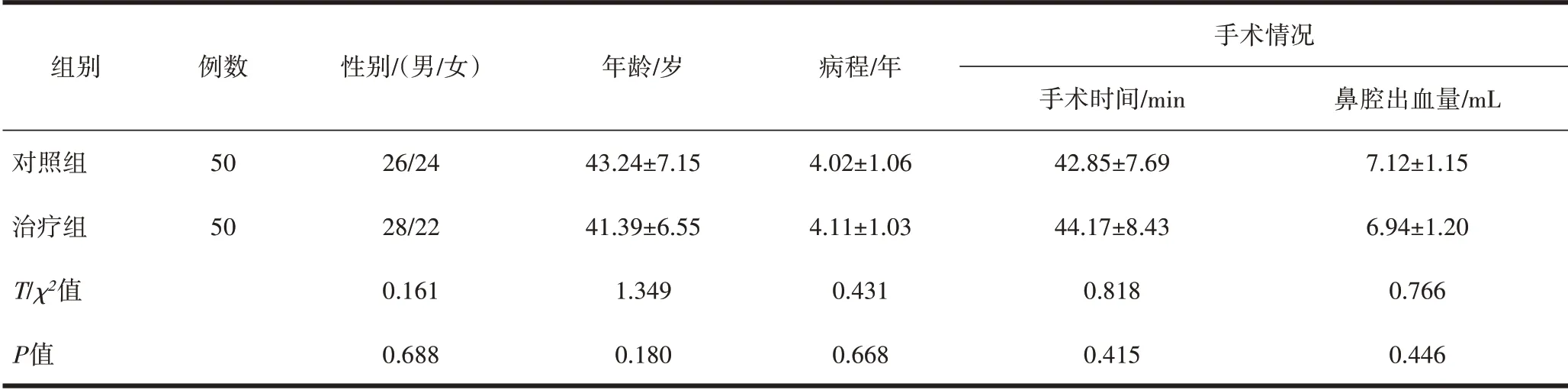
表1 两组一般资料比较
1.2 诊断标准西医诊断[5]:存在典型持续性鼻塞,并伴有进行性加重呼吸不畅,鼻腔分泌物增多,经鼻内镜检查显示一个或多个肉样肿物,手术病理检查明确为鼻息肉组织,符合上述条件即可确诊。中医诊断[6]:流黄脓涕,持续性鼻塞;嗅觉减退或丧失,头胀痛,腹胀纳呆,口干苦,面红,大便干或黏滞;舌红,苔黄厚,脉滑或弦偏数;术腔黏膜灰黯或色红,出血暗红;脾虚甚者伴疲倦乏力,头晕沉不适。
1.3 纳入与排除标准纳入标准:(1)符合慢性鼻窦炎-鼻息肉诊断标准与术后湿热蕴结证分型标准;(2)年龄18~65 岁,性别不限;(3)无内镜鼻窦手术禁忌证;(4)神志与意识清楚,具备正常的认知、视听与沟通能力;(5)自愿参加,签署研究知情同意书。排除标准:(1)存在出血坏死性息肉;(2)合并鼻腔良、恶性肿瘤,或存在鼻腔结构畸形;(3)伴过敏性鼻炎的鼻息肉;(4)纳入前12周内有糖皮质激素或组胺类药物使用史;(5)肝、肾功能不全或合并心脑血管病变;(6)妊娠期、哺乳期或备孕期妇女。
1.4 剔除、脱落标准(1)无明确原因失访或中途自行退出;(2)因主客观因素,中途须中止治疗;(3)研究期间出现影响疗效与安全性判定的合并用药情况;(4)临床资料不全,无法完成疗效与安全性判定。
1.5 治疗方法明确诊断,完善相关术前检查与评估,择期行鼻内镜手术,麻醉与手术均由同一麻醉医师与主治医师操作,术后常规抗感染。
1.5.1 对照组 术后给予生理盐水(等渗)冲洗+糖皮质激素鼻腔雾化治疗:取20 mL 等渗生理盐水,采用冲洗器冲洗鼻腔,2 次/d;完成鼻腔冲洗后,取2 mL 布地奈德混悬液(AstraZeneca Pty Ltd,国药准字H20140474)雾化吸入,2次/d,15 min/次。
1.5.2 治疗组 术后给予祛邪化瘀方鼻腔冲洗+糖皮质激素鼻腔雾化治疗:祛邪化瘀方组成为黄芪20 g、薏苡仁15 g、茯苓15 g、黄芩15 g、白芷10 g、茜草15 g、白及15 g、苍耳子10 g、桔梗10 g、辛夷8 g、赤芍15 g,加清水250 mL,煎煮至100 mL,每剂煎煮3 次,将3次药汁混合过滤,装瓶灭菌备用(所用中药均由我院中药制剂室提供制备),每次取20 mL药液,采用冲洗器冲洗鼻腔,2次/d;糖皮质激素鼻腔雾化治疗药物、用法及用量同对照组。两组均治疗12周。
1.6 观察指标
1.6.1 临床疗效 临床痊愈:相关检查恢复正常,症状消失,积分减少≥90%;显效:相关检查、症状显著改善,积分减少≥70%;有效:相关检查、症状好转,积分减少≥30%;无效:未达上述标准;(临床痊愈+显效+有效)/总例数×100%=总有效率,(临床痊愈+显效)/总例数×100%=愈显率[7]。
1.6.2 症状积分 采用视觉模拟评分法(visual ana⁃logue scale,VAS)[8]评估症状改善情况,症状包括鼻腔堵塞感、鼻呼吸困难与嗅觉障碍,分值范围0~10 分,分值越低越好。
1.6.3 鼻黏膜恢复情况 采用内镜黏膜形态评分(Lund-Kennedy)评估鼻内镜下黏膜形态,单侧0~10分,分值越低越好;采用鼻窦CT 评分系统(Lund-Mackay)评估CT 下鼻窦病变程度,单侧0~12 分,分值越低越好[9]。
1.6.4 炎症因子 取鼻黏膜组织,经处理后在4℃条件下,以3 000 r/min 转速离心10 min,取上清液送检,采用酶联免疫吸附法检测干扰素-γ(interferon-γ,IFN-γ)、白介素-1β(interleukin-1β,IL-1β)水平,仪器为美国贝克曼库尔特公司AU5400 型全自动生化分析仪。
1.6.5 安全性 治疗前后行尿常规、血常规、便常规、凝血四项、肝肾功能及心电图检查,统计不良反应。
1.7 统计学分析通过SPSS22.0 分析数据,计量资料均数±标准差(±s)表示,组间比较独立样本t检验,组内比较配对t检验,计数资料率百分数表示,χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 完成情况对照组无明确原因失访1例,判定为脱落,治疗组1例因意外妊娠中止治疗,予以剔除,最终完成者包括对照组49例与治疗组49例。
2.2 临床疗效两组临床总有效率比较差异无统计学意义(P>0.05),但治疗组愈显率89.80%较对照组73.74%高(P<0.05)。见表2。
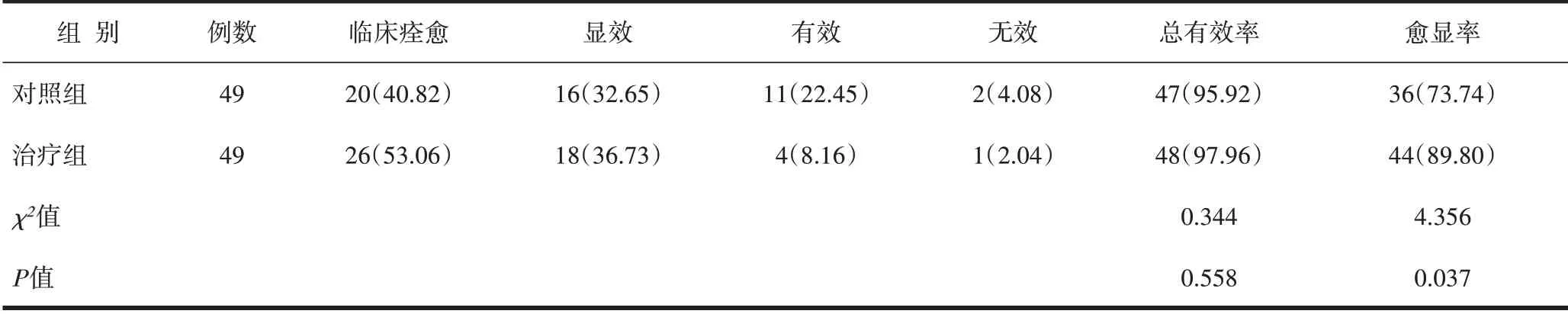
表2 2组临床疗效比较/例(%)
2.3 症状积分两组鼻腔堵塞感、鼻呼吸困难与嗅觉障碍症状积分治疗前比较差异无统计学意义(P>0.05),治疗后低于治疗前,且治疗组更低(P<0.05)。见表3。
表3 2组症状积分比较(分,±s)
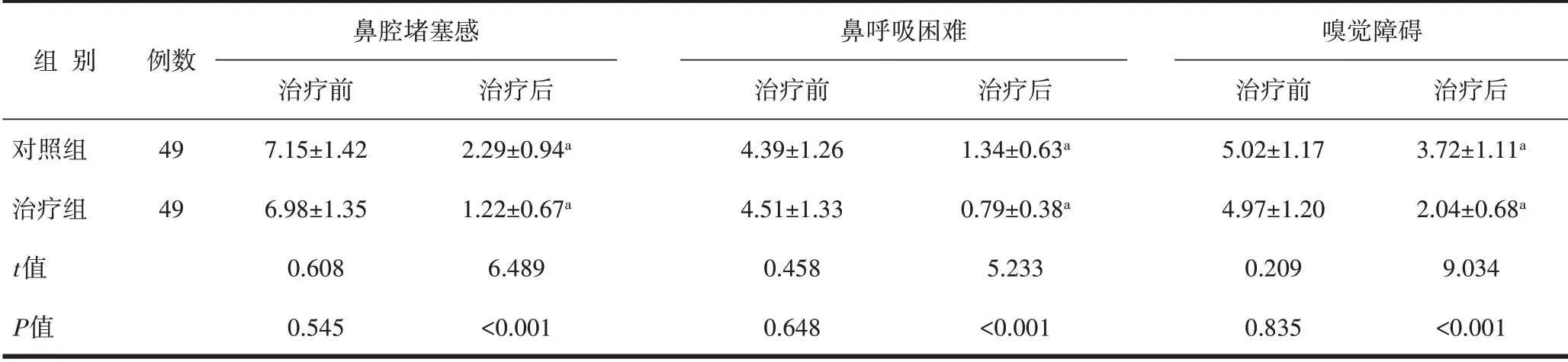
表3 2组症状积分比较(分,±s)
注:组内治疗前后比较,aP<0.05。
组别对照组治疗组t值P值例数49 49鼻腔堵塞感治疗前7.15±1.42 6.98±1.35 0.608 0.545治疗后2.29±0.94a 1.22±0.67a 6.489<0.001鼻呼吸困难治疗前4.39±1.26 4.51±1.33 0.458 0.648治疗后1.34±0.63a 0.79±0.38a 5.233<0.001嗅觉障碍治疗前5.02±1.17 4.97±1.20 0.209 0.835治疗后3.72±1.11a 2.04±0.68a 9.034<0.001
2.4 鼻黏膜恢复情况两组Lund-Kennedy、Lund-Mackay评分治疗前比较差异无统计学意义(P>0.05),治疗后低于治疗前,且治疗组更低(P<0.05)。见表4。
表4 2组Lund-Kennedy、Lund-Mackay评分比较(分,±s)

表4 2组Lund-Kennedy、Lund-Mackay评分比较(分,±s)
注:组内治疗前后比较,aP<0.05。
组别对照组治疗组t值P值例数49 49 Lund-Kennedy评分治疗前8.76±1.89 9.03±2.02 0.683 0.496治疗后3.72±1.03a 2.31±0.85a 7.391<0.001 Lund-Mackay评分治疗前7.89±1.52 7.75±1.47 0.463 0.644治疗后3.19±0.85a 2.03±0.69a 7.417<0.001
2.5 炎症因子两组鼻黏膜组织IFN-γ、IL-1β 水平治疗前比较差异无统计学意义(P>0.05),治疗后低于治疗前,且治疗组更低(P<0.05)。见表5。
表5 2组鼻黏膜组织IFN-γ、IL-1β水平比较(pg/mL,±s)
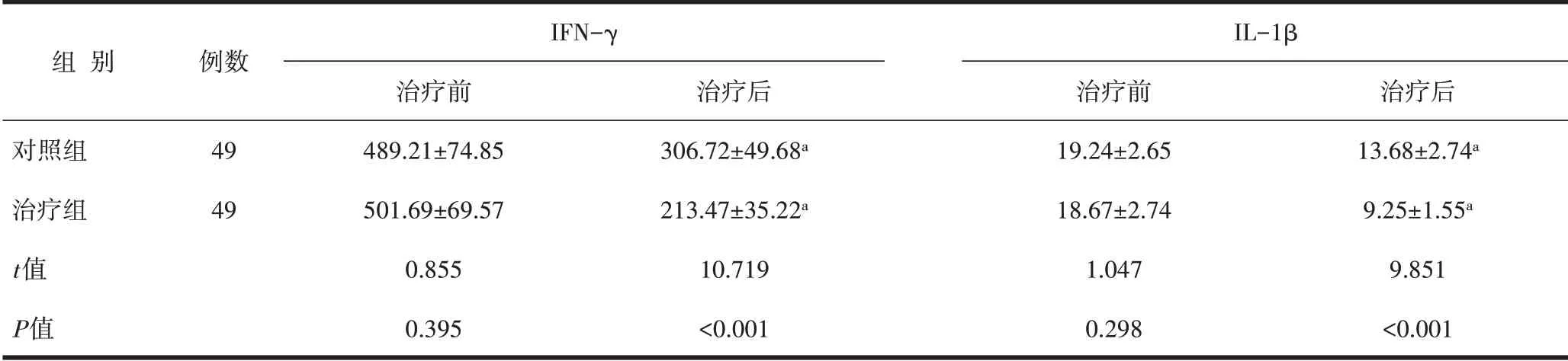
表5 2组鼻黏膜组织IFN-γ、IL-1β水平比较(pg/mL,±s)
注:组内治疗前后比较,aP<0.05。
组别对照组治疗组t值P值例数49 49 IFN-γ治疗前489.21±74.85 501.69±69.57 0.855 0.395治疗后306.72±49.68a 213.47±35.22a 10.719<0.001 IL-1β治疗前19.24±2.65 18.67±2.74 1.047 0.298治疗后13.68±2.74a 9.25±1.55a 9.851<0.001
2.6 安全性治疗前后两组行尿常规、血常规、便常规、凝血四项、肝肾功能及心电图检查,未见明显异常,且未发生治疗相关不良反应,具备较高安全性。
3 讨论
鼻息肉是鼻部常见病,临床多采用手术切除治疗,能够最大程度清除鼻黏膜病变组织,改善鼻塞、鼻腔分泌物增多等症状。但实践证实,单纯手术治疗鼻息肉近期效果尚可,远期疗效欠佳,且侵袭性治疗可损伤鼻黏膜,引发水肿等并发症,不利于术后康复与患者预后改善[10-12]。因此,为减轻术后炎症,防止疾病复发,进一步提高患者术后生活质量,术后多联合糖皮质激素治疗,取得一定成效。布地奈德是临床常用糖皮质激素药物,本品具有抗过敏、抗变态及抗炎作用,在减轻组织水肿、抑制炎症方面效果尤为突出,可经多途径促进黏膜上皮化,抑制黏膜炎症介质与血管活性物质合成,有利于消除症状,减少复发,目前在鼻息肉鼻内镜术后中已广泛应用,其疗效亦得到临床普遍认可[13-14]。
邓文娴等[15]研究指出,给予慢性鼻-鼻窦炎伴鼻息肉患者术后中医辨证施治联合鼻喷糖皮质激素治疗,能够有效控制鼻息肉,改善局部症状,预防复发。本研究在糖皮质基础上联合祛邪化瘀中药对治疗组患者进行鼻腔冲洗,结果显示,治疗后,本组临床愈显率、症状积分及Lund-Kennedy、Lund-Mackay 评分均优于对照组,且两组均未发生明显不良反应,提示祛邪化瘀方鼻腔冲洗联合糖皮质激素鼻腔雾化吸入在鼻息肉患者鼻内镜术后应用中安全、有效,有利于缓解鼻塞、嗅觉障碍等症状,促进鼻黏膜康复。充分证实鼻息肉内镜手术后联合中医辨证治疗,对促进术后鼻腔康复具有重要意义。目前,中医在鼻息肉治疗中经验丰富,古籍虽无鼻息肉病名记载,但现代中医将其归于“鼻痔”范畴,指出“虚火”、“邪毒”、“湿热”等滞留鼻窍是导致鼻息肉的主要病因,以“邪”为主,而术后气血虚弱、瘀血内停则是鼻息肉患者鼻内镜术后主要表现,以“瘀”为主[16-18]。因此,针对鼻息肉鼻内镜手术辅助治疗,应以祛邪化瘀为基本原则。本研究自拟祛邪化瘀方,方中苍耳子、辛夷具有上行头面、通鼻窍之功效。现代药理研究显示,辛夷能够有效收缩鼻黏膜血管,发挥黏膜保护作用,且可促进黏膜分泌物吸收,抑制炎症,对鼻腔通畅具有积极作用[19]。白芷消肿排脓、通鼻窍,黄芪益卫固表、托毒生肌,药学研究发现,二者有利于术腔黏膜纤毛功能及结构恢复,可促进黏膜生长[20]。黄芩清热燥湿、泻火解毒、止血。桔梗具有祛痰排脓之功效,能够稀释鼻腔分泌物,并改善纤毛活性,有利于促使黏液排出,对鼻腔疾病的恢复具有积极作用[21]。白及收敛止血、消肿生肌,有研究显示,白及煎剂有可缩短出血与凝血时间,且能够促进肉芽生长,加速创面愈合[22]。茯苓、薏苡仁利水消肿,赤芍清热凉血、活血祛瘀,茜草凉血化瘀。全方配伍得当,用药精准,共奏祛邪通窍、活血消肿、补益气血之功效。
此外,本研究在上述基础上,进一步探究了祛邪化瘀方鼻腔冲洗联合糖皮质激素鼻腔雾化吸入对鼻息肉手术患者术后鼻黏膜组织IFN-γ、IL-1β 含量的影响,结果显示,经治疗,治疗组鼻黏膜组织IFN-γ、IL-1β 含量显著低于对照组,提示祛邪化瘀方鼻腔冲洗联合糖皮质激素鼻腔雾化吸入可降低鼻息肉鼻内镜手术患者局部炎症介质表达,进而有利于消除炎症反应,促进鼻黏膜早期恢复,缓解临床症状。目前,鼻息肉发病机制尚未完全明确,但已有研究证实,其发生、进展与炎症反应密切相关,呈现为组织间隙水肿,且腺体增生加重,炎症细胞浸润,最终诱发鼻息肉[23-25]。研究发现,IFN-γ 作为由淋巴细胞合成并分泌的一种炎性介质,对增加一氧化氮酶活性具有促进作用,进而可促使一氧化氮合成,增加鼻黏膜血管通透性,加重黏膜水肿[26]。此外,IL-1β 作为主要促炎细胞因子,可通过自身受体信号通路对其他炎症介质的增加产生促进作用,初始化自我放大细胞因子网络,被认为在鼻息肉等慢性炎症代谢紊乱疾病中扮演着重要促炎角色[27]。祛邪化瘀方中苍耳子、辛夷、黄芪、赤芍等多药材具有抗炎作用,可对体内炎症反应予以抑制,并下调毛细血管通透性,故在鼻息肉患者鼻内镜手术后辅助布地奈德激素治疗效果显著。
综上,鼻息肉鼻内镜术后应用祛邪化瘀方鼻腔冲洗联合糖皮质激素鼻腔雾化吸入有效、安全,可恢复鼻黏膜,缓解症状,且可能与下调局部炎症反应有关。但本研究观察随访时间较短,未对复发情况进行统计分析,具有一定局限性,临床仍需延长随访时间作深入探讨,进一步为上述中西医结合治疗方案提供更多临床证据。
