不同营养支持方案对全腔镜食管癌术后患者创伤应激反应及恢复过程的影响*
2022-02-25吴建强阳君蓉
林 玲,吴建强,吕 静,阳君蓉,刘 颖
德阳市人民医院心胸外科,四川 德阳 618000
食管癌是世界范围内最常见的恶性肿瘤之一,根据2019年全球癌症统计,约80%左右的新发病例发生在发展中国家。我国更是食管癌高发区,其食管癌的发病人数和死亡人数均占全球的50% 左右[1]。经过数十年的发展,目前我国在食管癌的外科手术方面已取得了明显进步,腔镜微创食管癌切除技术已非常成熟,且术式较为统一,全腔镜手术比例已达到80% 以上[2-3]。因食管癌属消化道肿瘤,手术切除肿瘤病变后,还需要进行消化道的重建吻合。在吻合口未愈合之前患者无法经过口腔进食,故此期间患者的营养支持对恢复极为重要。目前,食管癌术后营养支持方案在不同医院、不同医生均有不同的习惯,大多数胸外科医师采用肠外营养或肠内营养,尚未形成统一的标准[4]。为寻求食管癌患者术后更合理的营养支持方案,本研究设立序贯营养支持方案(先肠外营养后肠内营养)与两种传统的营养支持方案进行对比研究,以探讨不同营养支持方案对全腔镜食管癌术后患者应激反应以及恢复的影响,报告如下。
1 资料与方法
1.1 一般资料
选取2018 年1 月—2020 年7 月德阳市人民医院收治的329 例接受全胸腔镜食管癌切除术的患者为研究对象。根据术后给予不同的营养支持方案分为肠外营养组(PN)、肠内营养组(EN)和序贯支持组(SSN)。其中PN 组106例,男性99 例,女性7 例,年龄38~73 岁,平均年龄(58.0±6.4)岁;EN 组113 例,男性107 例,女性6 例,年龄35~75 岁,平均年龄(54.0±4.3)岁,其中鼻空肠管58例,空肠造瘘管55 例。SSN 组110 例,男性103 例,女性7 例,年龄39~72 岁,平均年龄(56.0±6.2)岁,其中鼻空肠管49 例,空肠造瘘管61 例。纳入标准:(1)术前经病理确诊为食管癌。(2)接受全腔镜食管癌切除手术。(3)能接受不同营养支持方案。(4)患者及家属对本研究内容知情了解,并签署知情同意书。排除标准:(1)合并心脏、脑血管等严重系统疾病。(2)接受非全腔镜食管癌手术。(3)有认知功能障碍或精神疾病。(4)接受放化疗。三组患者的一般资料具有可比性(P>0.05)。本研究经过医院医学伦理委员会审查通过后开展。
1.2 研究方法
三组患者均按照我国最新《食管癌规范化诊治指南》排除手术禁忌,患方签署手术同意书后,由同级别手术医师完成全腔镜食管癌切除手术。参照中国营养学会《恶性肿瘤患者康复期营养管理专家共识》及中国抗癌协会《肿瘤营养治疗通则》 每组给予营养支持标准按总热量105 KJ/(kg·d)计算。具体营养支持方案按以下方式进行。(1)PN 组。术后第1 天起通过静脉输入脂肪乳、氨基酸、葡萄糖注射液或其复合制剂(商品名,卡文,华瑞制药有限公司,批准文号,国药准字J20090046),其中热氮比为150 kcal∶1g,糖脂比为1∶1,基础液体量为48~52 ml(kg·d),静脉补足人体必需电解质钾、钠等。(2)EN 组。术后第1 天开始即通过恒温营养泵(37℃)经患者术中所置的鼻空肠营养管或空肠造瘘管泵入,每日为患者提供肠内营养制剂(瑞素,500 ml/瓶,华瑞制药有限公司,批准文号,国药准字H20020588)。根据患者的耐受情况每2~3 h 一次,每次100~150 ml,控制全天摄入液体总量在1 500~2 500 ml,并记录每日出入量维持液体平衡。(3)SSN 组。术后第1~3 天,我们先按照肠外营养组支持方案,予以全静脉内输入营养制剂,待患者肛门排气、肠鸣音活跃,胃肠功能恢复后一般第3~4天开始再按肠内营养方案支持治疗。以上三组方案的治疗时间截止为术后7~9 d(患者经口进食前),术后随访12个月。
1.3 检测方法
三组患者的各项检测时机分别于术后第1天、第4天、第8 天进行,其中创伤应激相关指标和营养检测的血液学指标于检测日晨起空腹抽取外周静脉血5 ml,送医院生化室及分子生物免疫室检测,所有标本均采用统一的试剂盒和仪器完成检测。肺功能、身体质量指数(BMI)的测量由经统一培训合格的护理人员测量。肺功能测定采用床旁肺功能测量仪(日本Microspiro HI-205 光电肺功能测量仪),主要测量指标为1s 用力呼气容积(FEV1),用力肺活量(FVC),第1 秒用力呼气量占所有呼气量的比例(FEV1/FVC)。BMI=体重(kg)/身高(m)2。
1.4 观察指标
(1)术后恢复指标。肺功能(FEV1,FVC,FEV1/FVC)、肺部感染、吻合口瘘、腹部不适症状(腹泻、腹胀、腹痛等)、肛门排气排便时间、切口感染及术后恢复时间等方面的差异、(2)创伤应激相关指标。白细胞计数(WBC)、C 反应蛋白(CRP)、皮质醇。(3)营养检测指标。血红蛋白(HGB)、红细胞(RBC)、血清白蛋白(ALB)及血清前白蛋白(pALB)水平的变化情况。
1.5 统计学方法
采用SPSS 21.0 软件进行统计分析,计量资料以均数±标准差(±s)表示,计数资料以例数和百分比(%)表示,采用Shapiro-Wilk 法对数据进行正态分布验证,对于并发症发生率的比较采用χ2检验。对于多组间均数两两比较进行Levene 检验,满足方差齐性后采用单因素(One-way ANOVA)方差分析和SNK-q 检验,两者之间关系采用Pearson相关性分析,以P<0.05为差异有统计学意义。
2 结果
2.1 三组患者术后恢复情况
三组患者在吻合口瘘、切口感染、肠功能恢复时间(肛门排气、排便)方面比较,差异无统计学意义(P>0.05);三组在术后肺功能恢复(FEV1,FVC,FEV1/FVC)、肺部感染、腹部不适症状(腹泻、腹胀、腹痛等)、术后恢复时间等方面比较,差异有统计学意义(P<0.05);PN 组与SSN 组比较,差异无统计学意义P>0.05),见表1、表2。
表1 三组患者术后恢复情况(±s)

表1 三组患者术后恢复情况(±s)
组别PN组(n=106)EN组(n=113)SSN组(n=110)F值P值肠功能恢复时间(h)60.32±10.34 61.75±11.28 59.16±9.34 1.750 0.175肺功能指标(L)FVCFEV1FEV1 /FVC 3.75±0.26 3.45±0.61 3.81±0.34 22.045 0.000 2.38±0.17 2.09±0.33 2.45±0.28 55.748 0.000 3.55±0.14 3.43±0.23 3.52±0.11 15.109 0.000术后恢复时间(d)9.26±2.47 9.98±2.22 8.83±2.15 7.244 0.001
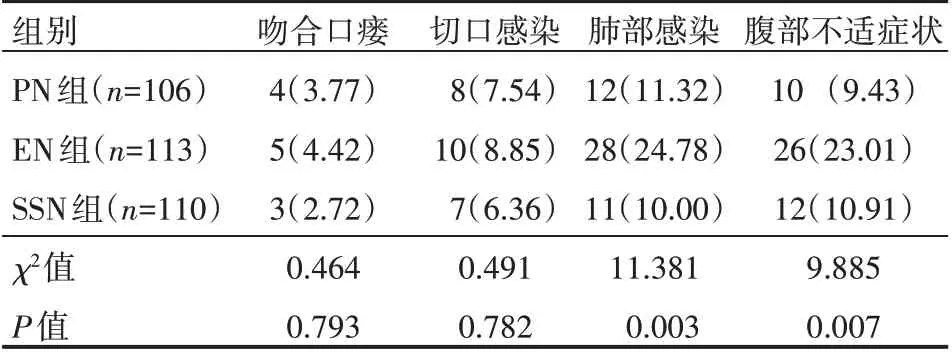
表2 三组患者术后并发症发生情况例(%)
2.2 三组患者创伤应激相关指标情况
三组患者在术后第1 天测量时CRP、WBC、皮质醇水平比较,差异无统计学意义(P>0.05);术后第4天、第8天测量时,EN 组与PN 组、SSN 组比较,差异有统计学意义(P<0.05),PN 组与SSN 组比较,差异无统计学意义(P>0.05),见表3。
表3 三组患者术后不同时间创伤应激指标情况(±s)

表3 三组患者术后不同时间创伤应激指标情况(±s)
监测时间第1天第4天第8天组别PN组(n=106)EN组(n=113)SSN组(n=110)F值P值PN组(n=106)EN组(n=113)SSN组(n=110)F值P值PN组(n=106)EN组(n=113)SSN组(n=110)F值P值WBC(×109/L)13.32±2.61 13.05±2.79 12.87±3.04 0.695 0.500 14.22±2.28 15.25±2.76 13.91±2.55 8.479 0.000 8.16±1.72 10.08±2.13 8.24±1.16 4.261 0.015 CRP(mg/L)95.42±18.16 97.77±16.34 92.40±17.83 2.652 0.072 84.64±17.09 90.60±18.67 82.72±15.24 6.467 0.002 23.89±10.28 25.10±12.37 21.62±11.17 3.059 0.038皮质醇(mmol/L)881.31±193.84 902.14±178.30 899.42±181.25 0.407 0.666 631.35±136.42 693.26±137.75 653.06±124.17 6.15 0.002 544.67±133.32 574.02±117.44 557.48±125.18 4.035 0.019
2.3 三组患者营养检测指标情况
三组患者在术后第1 天、第8 天测量HGB、RBC、ALB、pALB 比较,差异无统计学意义(P>0.05);术后第4 天测量时EN 组与PN 组、SSN 组比较,差异有统计学意义(P<0.05),其中EN 组的营养指标低于PN 组、SSN 组,而PN组与SSN组比较,差异无统计学意义(P>0.05),见表4。
表4 三组患者术后不同时间营养指标情况(±s)
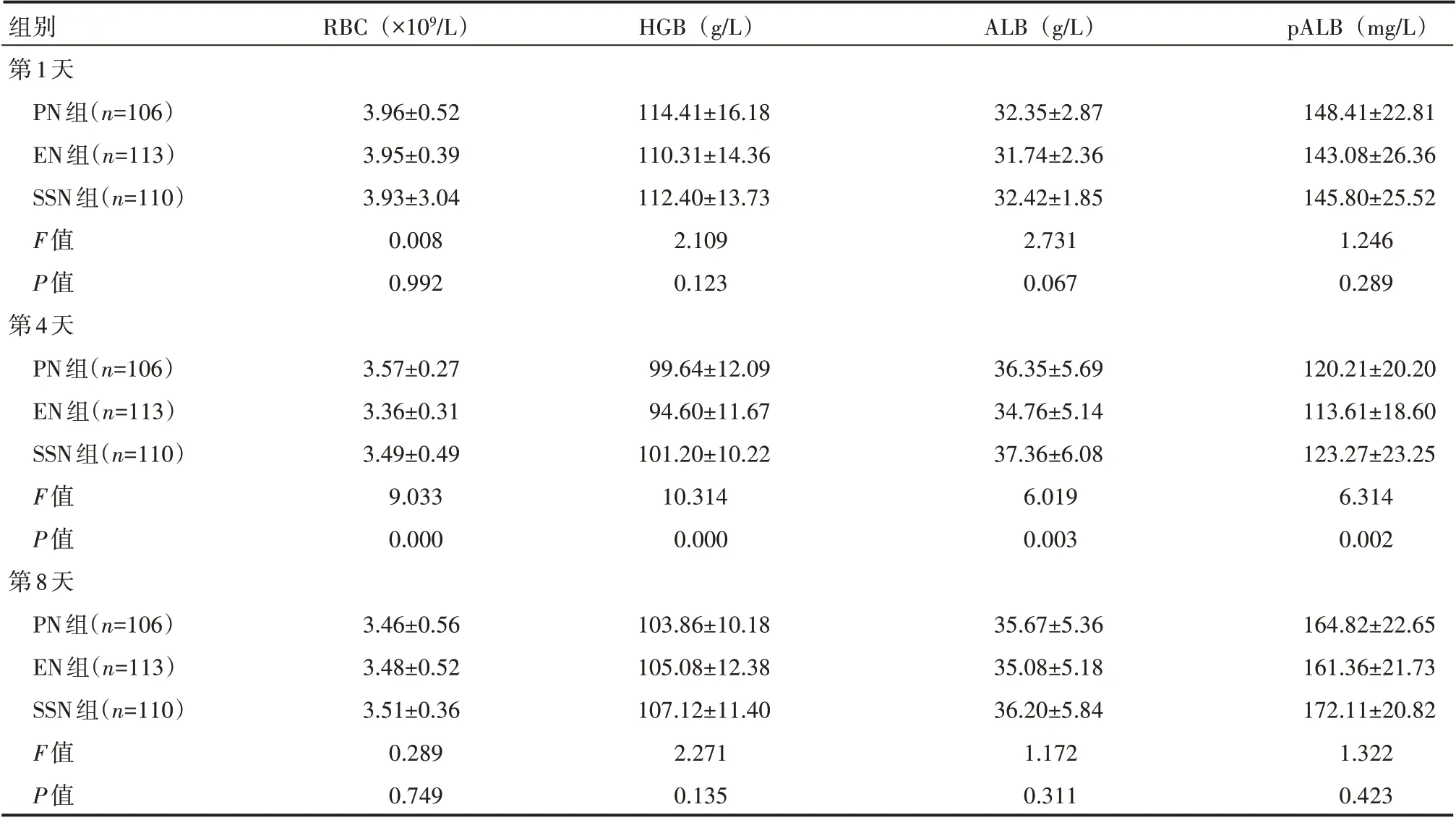
表4 三组患者术后不同时间营养指标情况(±s)
组别第1天PN组(n=106)EN组(n=113)SSN组(n=110)F值P值第4天PN组(n=106)EN组(n=113)SSN组(n=110)F值P值第8天PN组(n=106)EN组(n=113)SSN组(n=110)F值P值RBC(×109/L)HGB(g/L)ALB(g/L)pALB(mg/L)3.96±0.52 3.95±0.39 3.93±3.04 0.008 0.992 114.41±16.18 110.31±14.36 112.40±13.73 2.109 0.123 32.35±2.87 31.74±2.36 32.42±1.85 2.731 0.067 148.41±22.81 143.08±26.36 145.80±25.52 1.246 0.289 3.57±0.27 3.36±0.31 3.49±0.49 9.033 0.000 99.64±12.09 94.60±11.67 101.20±10.22 10.314 0.000 36.35±5.69 34.76±5.14 37.36±6.08 6.019 0.003 120.21±20.20 113.61±18.60 123.27±23.25 6.314 0.002 3.46±0.56 3.48±0.52 3.51±0.36 0.289 0.749 103.86±10.18 105.08±12.38 107.12±11.40 2.271 0.135 35.67±5.36 35.08±5.18 36.20±5.84 1.172 0.311 164.82±22.65 161.36±21.73 172.11±20.82 1.322 0.423
3 讨论
食管癌是威胁我国人民健康的主要恶性肿瘤之一,食管癌的流行病学调查显示,大多数患者存在过量饮酒、不规律进食、吞咽梗阻致进食困难等不良因素,普遍存在长期能量摄入不足,加之术后禁食、手术创伤应激因素,手术后患者的实际能量需求常常超过普通肿瘤患者[5]。临床实际工作中,患者的营养支持方案制定基本均由主管医师自行负责,不同医院、不同医师往往存在不同的营养给予方案,单纯肠外营养约占34.5%,单纯肠内营养约占41.6%,另有部分医生采用肠外营养联合肠内营养同时支持约占23.8%[6]。本课题组结合消化道肿瘤大型手术后胃肠功能恢复过程及生理功能规律[7],设立了先肠外营养后肠内营养的序贯营养支持方案,加入对比研究,以期待找到食管癌患者术后更合理的营养支持方案。
本研究结果显示,三组患者在吻合口瘘、切口感染、肛门排气及排便时间方面均无差异,说明三种营养支持方案在对食管癌术后能量补充方面效果是一致的,肛门排气及排便时间均无明显区别,考虑与胃肠功能的恢复与营养支持的方案并无明显相关性,主要与患者自身消化道功能相关,这与刘佳骅等[7]的研究结果一致。但王继伟等[8]的研究却显示,长期应用肠内营养对胃肠功能的恢复有明显的促进作用,主要原因是其能够刺激肠黏膜避免其萎缩,进而保证肠道功能正常并维持肠道微生物屏障的平衡及完整性。笔者考虑存在差别的原因与术后短时间的禁食,并未对肠道黏膜及微生物屏障产生影响,依然保持了其完整性有关。
在对患者术后肺部感染、腹部不适症状(腹泻、腹胀、腹痛等)及术后恢复时间进行比较时,我们发现肠内营养组与另外两组比较存在明显差异,肠外营养与序贯营养方案的肺部感染发生率较低,腹胀与腹泻等不适症状较轻,术后恢复时间也较快。这与多数学者的研究结果存在明显差别[9-12]。本研究经过反复讨论后考虑与人体解剖结构有一定相关性,术后早期肠功能未恢复的情况下给予肠内营养支持,会造成肠道积气、扩张导致膈肌上移,致呼吸相对受限,由此咳嗽排痰效果减弱增加了肺部感染的机率。这一点也能从术后肺功能的比较得到验证,肠内营养组肺功能的恢复明显慢于另两组,特别是通过FEV1 及FVC 指标比较更为明显,考虑与膈肌上移致胸腔内肺有效扩张容积减少相关[13-14]。同时肠道积气扩张后会造成消化功能不全导致腹胀腹痛等症状,重症者会出现不全性肠梗阻、水电解质紊乱和肠道菌群移位等[15],这也是导致感染的重要因素。
在创伤应激反应方面,术后第1 天三组患者比较后并无明显差异,笔者考虑术后初期人体处于急性应激期,WBC、CRP 属急性炎性介质是人体应激水平最客观、最敏感的指标,手术打击作为最强烈的刺激因素,而三组患者的手术方式相同,所以承受的打击强度基本在同一水平,这与众多学者的研究结果一致[16-18]。术后第4 天至第8 天患者手术应激趋于平稳,体内蛋白质和脂质代谢成为影响患者体内炎性因子CD3+、CD4+等的重要因素,此时若不能为机体提供充足的蛋白质及能量补充,极易发生代谢紊乱引起氧化损伤反应,故第4 天、第8 天时应激指标比较存在统计学差异,WAN J 等[19]及CHEN L 等[20]的研究也同样支持此结果。
在营养指标方面,肠内营养组由于在肠功能未恢复时过早加重肠道负担,反而造成肠道功能紊乱营养吸收不全,所以在对三组患者营养指标比较时,我们发现术后早期第1 天差异并不明显,而术后第4 天有明显差别,肠内营养方案的BMI指数、白蛋白、血红蛋白水平显著低于另外两组,而到术后第8 天肠功能恢复正常后,上述指标水平明显回升至与肠外营养组和序贯营养组无明显差别。YU H M 等[21]的研究显示食管癌患者术后不同时间段的营养不良发生率存在明显差异,前1 周内为高热量需求、高代谢状态,碳水化合物的酵解供能效率低下,机体能量消耗主要靠蛋白质及脂类的分解代谢,由此可见在术后早期为患者提供持续稳定的营养摄入极为重要。
通过对三种不同营养方案对比研究,笔者认为针对食管癌患者术后的最佳营养支持方案并无统一标准,但序贯营养支持方案优势较为明显,我们的经验总结如下。(1)不同患者的营养方案应个体化选择,对于术前长时间进食困难的患者,大多数存在肠道功能不全或减弱不宜过早进行肠内营养补充。(2)有消化道代谢疾病的患者,如慢性肠炎、消化道溃疡的患者术后则不宜应用肠内营养,使用肠外营养更有利于术后恢复。(3)患有中、重度呼吸系统疾病的患者应用序贯营养支持方案,有利于早期肺功能恢复、减少肺部感染等并发症,促进康复。(4)患有心脏病、心功能不全、肝功能不全的患者,存在容量负荷耐受降低、胃肠道充血影响吸收,则不宜单纯使用肠外营养或肠内营养方案,选择序贯营养支持更符合病理生理要求,有利于术后高效的营养支持。(5)经空肠造瘘管的肠内营养补充途径优于鼻空肠营养管,因前者不存在管道对鼻咽部的刺激,患者喉咽部疼痛及不适感明显减轻,舒适度提升,有利于术后咳嗽排痰及呼吸功能训练,促进康复,故我们建议需要肠内营养支持的患者术中做空肠造瘘更好。
综上所述,食管癌患者因致病因素及基础疾病不同,存在明显个体差异,应针对不同患者采取个体化方案。但不同的营养支持方案中,序贯营养支持因其兼顾了肠内与肠外营养优点,并且在时间节点上更符合术后人体肠道功能恢复的生理特点,能有效应对手术创伤应激反应,促进患者术后快速康复,适用于大多数食管癌患者,值得临床推广应用。
