非小细胞肺癌放疗患者发生放射性肺炎的危险因素分析及血清sCD163对RP的诊断价值
2022-02-23和瑞莲张国际和文杰
和瑞莲 张国际 和文杰
肺癌是发病率和病死率增长最快的恶性肿瘤,可分为非小细胞肺癌(non-small cell lung cancer,NSCLC)和小细胞肺癌,其中NSCLC占肺癌的85%左右[1-2],因其早期临床症状不具有特异性,患者就诊时多已处于中晚期,采用手术治疗效果不明显,因此放疗是目前治疗NSCLC患者的主要治疗方法[3]。但放疗容易引发放射性肺炎(radiation pneumonia,RP),而肺损伤与放射剂量存在密切关联[4],因此探讨NSCLC患者放疗后RP的危险因素具有重要意义。有研究发现,可溶性清道夫受体分化抗原163(Soluble scavenger receptor differentiation antigen 163,sCD163)是一种可加速清除血红蛋白的跨膜糖蛋白,在全身炎症反应时升高,可作为判断感染性疾病病情严重程度、治疗效果及预后的指标[5-6]。本研究旨在探讨NSCLC患者放疗后发生RP的危险因素,并分析血清sCD163对RP的诊断价值,为临床防治NSCLC患者放疗后RP提供参考依据,具体报告如下。
1 材料与方法
1.1 一般资料
回顾性分析2015年2月至2020年3月我院收治的接受放疗的130例NSCLC患者的病历资料,纳入标准:①经病理确诊为NSCLC;②采用调强放疗技术行根治性放疗;③病历资料、剂量体积直方图(dose- volume histogram,DVH)完整。排除标准:①非根治性放疗者,放射剂量<60 Gy;②放疗后生存期预计小于6个月;③行全肺切除史者;④有放射治疗史者。
1.2 放疗方法
患者仰卧于CT定位机床上,双手抱肘上举超过头顶,体膜固定,行增强CT扫描定位。采用Raysdation治疗计划系统进行靶区的勾画和设计,在肺窗下勾画肺癌原发病灶,纵膈窗勾画转移淋巴结。临床靶区体积(clinical target volume,CTV)在大体肿瘤体积(gross tumor volume,GTV)的基础上外放6 mm,在GTV和CTV上均匀外放5~10 mm形成计划靶体积(planning target volume,PTV)。采用6MV-X 线5野IMRT放射治疗方式,处方剂量为:PTV-G:60~66 Gy/27~33f,2.0~2.25 Gy/f;PTV-C:48~54 Gy/27~33f,1.6~2.0 Gy/f,1次/天,每周5次。周围正常器官限量为:脊髓Dmax≤45 Gy,食管V50Gy<50%,双肺V20Gy<37%,心脏V40Gy<40%。同时结合患者自身状态和危及器官受量评价其治疗计划。
1.3 RP诊断标准
参照美国肿瘤放射治疗协作组和欧洲肿瘤治疗研究协作组诊断分级标准[7]:①既往有肺部照射史;②胸部CT影像学表现为局限于辐射范围内斑片影、通气支气管征等病变;③患者出现咳嗽、气短、发热等症状;④同时排除慢性阻塞性肺疾病、贫血、药物等因素引起的肺炎。分级标准:1级:无症状,无需治疗;2级:有症状,需要进行治疗;3级:重度症状,影响日常生活,需要吸氧;4级:危及生命的呼吸障碍,需进行急救;5级:死亡。以发生≥2级RP为观察终点。
1.4 观察指标
患者一般资料,包括性别、年龄、吸烟史、病理类型、临床分期、放疗剂量等;剂量学因素包括GTV、肺剂量参数(V5、AVS5、V20、AVS20、MLD)等。
1.5 血清sCD163浓度检测
采集所有患者空腹静脉全血5 ml,室温下静置2 h,3000 rpm/min转速离心15 min后,取血清于-80 ℃保存待测,采用酶联免疫分析法检测血清sCD163浓度,操作严格遵循试剂盒说明书进行。
1.6 统计学处理
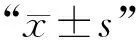
2 结果
2.1 NSCLC患者放疗后RP发生率
130例接受放疗的NSCLC患者RP发生率为31.67%(38/130),其中2级RP发生率为16.92%(22/130),3级RP发生率为10.77%(14/130),4级RP发生率为1.54%(2/130),无5级RP发生。
2.2 NSCLC患者放疗后发生RP的单因素分析
单因素分析结果显示:肿瘤大体类型、肿瘤部位、GTV、全肺V5、AVS5、全肺V20、AVS20、MLD与NSCLC患者放疗后发生RP有关(P<0.05),见表1。
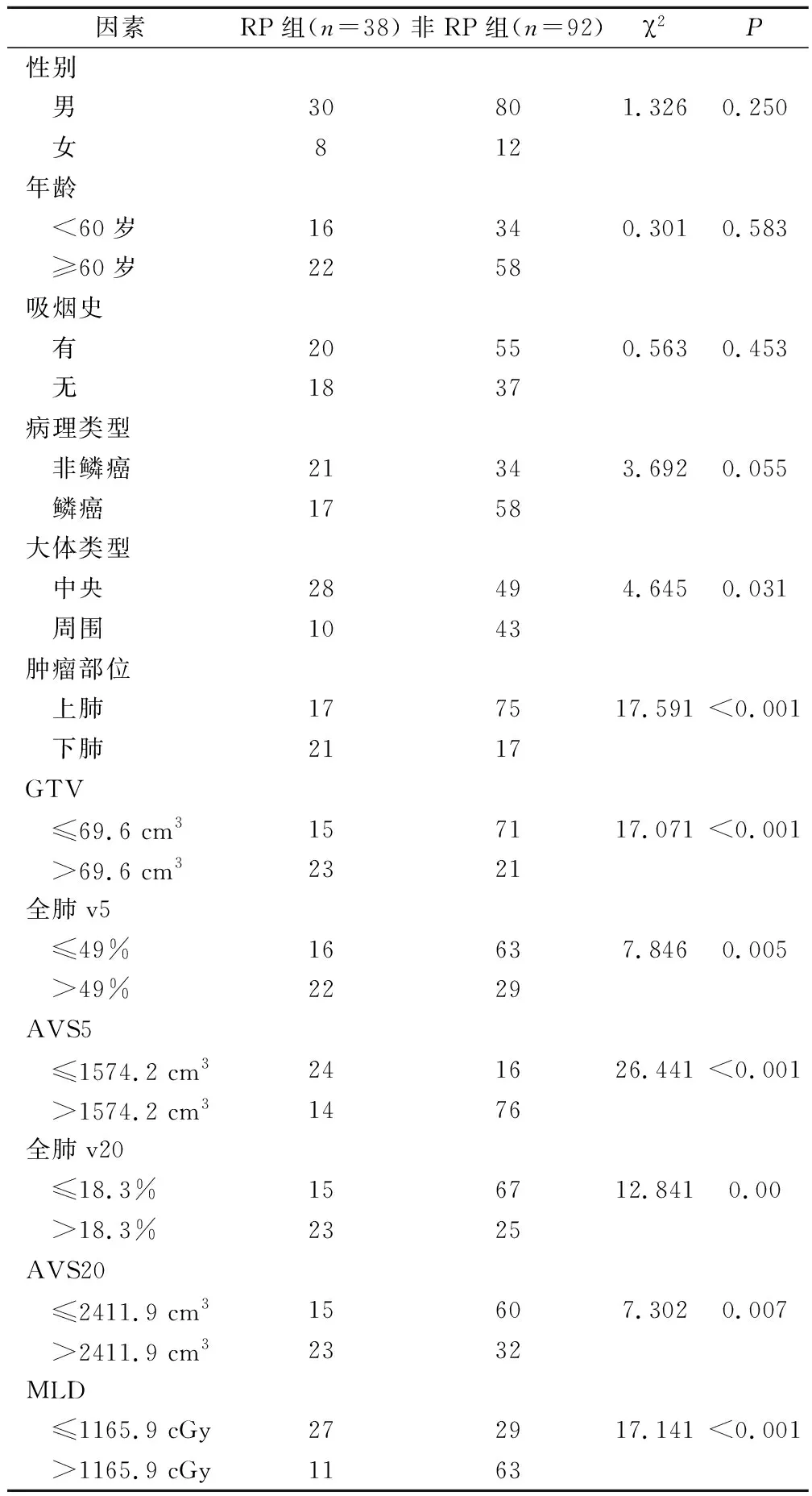
表1 NSCLC患者放疗后发生RP的单因素分析/例
2.3 NSCLC患者放疗后发生RP的多因素分析
以本研究资料为样本,以NSCLC患者放疗后发生RP情况为应变量,赋值1=发生RP,0=未发生RP。以单因素中P<0.05的因素为自变量。多因素分析结果显示:肿瘤部位、V5、AVS5均是NSCLC患者放疗后发生RP的危险因素(P<0.05),见表2。
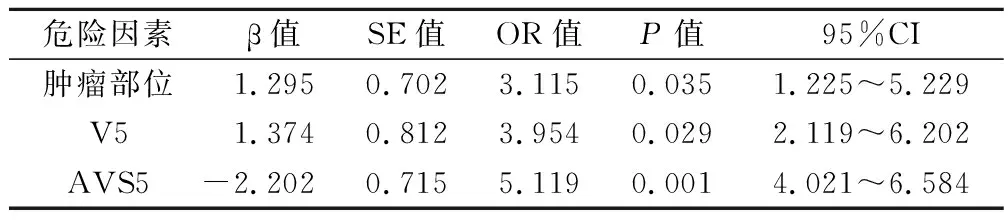
表2 NSCLC患者放疗后发生RP的多因素分析
2.4 RP组和非RP组血清sCD163水平比较
RP组患者血清sCD163为(121.55±52.18)pg/ml,非RP组患者血清sCD163为(93.66±21.54)pg/ml,2组血清sCD163水平比较,差异有统计学意义(t=4.328,P<0.05)。
2.5 血清sCD163对NSCLC患者放疗后发生RP的诊断价值分析
ROC分析结果显示:血清 sCD163诊断NSCLC患者放疗后发生RP的曲线下面积(AUC)为0.852(95%CI:0.763~0.940),灵敏度为80.49%,特异度为63.41%(P<0.001),见图1。
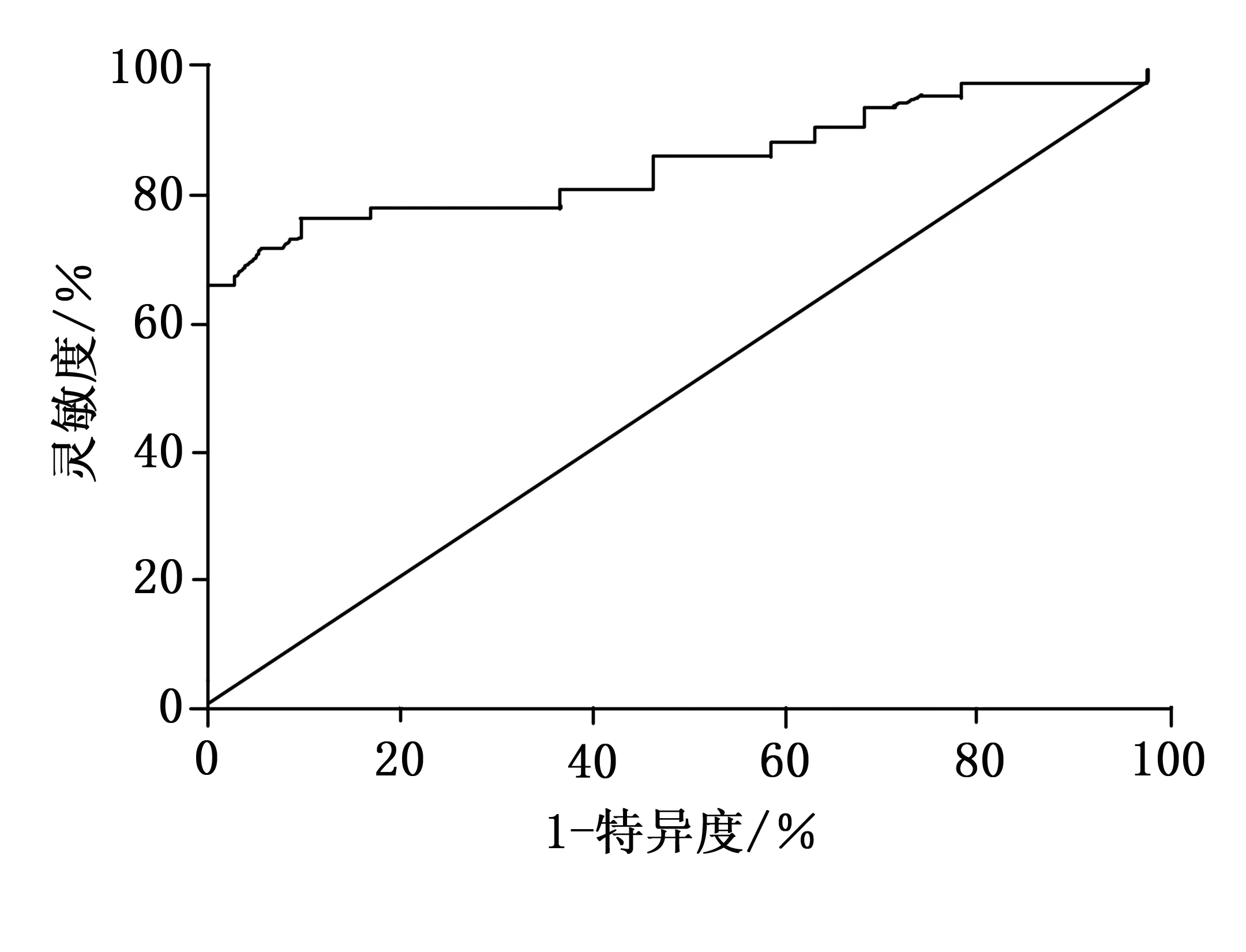
图1 血清 sCD163对NSCLC患者放疗后发生RP的诊断价值ROC曲线
3 讨论
近年来随着放射技术的不断发展,NSCLC患者的生存时间不断延长[8]。由于肺部是放疗过程中主要的剂量限制器官,RP是常见的放疗并发症之一,若不及时发现和诊治,容易造成永久性肺纤维化,不利于患者预后[9-10]。目前临床针对RP主要应用糖皮质激素、氧疗等对症治疗,一定程度上缓解了患者的临床症状,但不可逆转放射性肺纤维化的进程[11],因此早期发现RP并做好预防措施具有重要意义。本研究中130例接受放疗的NSCLC患者RP发生率为31.67%(38/130),与王静等[12]报道的RP发生率30%基本一致。
本研究结果显示,肿瘤部位、V5、AVS5均是NSCLC患者放疗后发生RP的危险因素。中下肺富含氧,且体积较上肺大,细胞密度高,呼吸动度高,在接受放射治疗时,会使得更多正常的肺组织暴露于照射野中,对放射的敏感性高,因此更容易发生RP[13]。肺剂量体积参数是近年来多项证实的影响RP发生的重要因素[14-15],其中V5是被认为最具有预测价值的指标。Ren等[16]回顾性分析因复发或转移性疾病接受胸腔再次放疗的肺癌患者发现,V5是预测≥3级RP的独立危险因素,可能是与低剂量超敏反应有关。有研究发现[17],AVS5越小,发生RP的概率则越高,因此在进行放射治疗时,应根据DVH参数预测RP的倾向和级别,以对放疗计划进行及时调整,预防RP的发生。
本研究结果中,RP组血清sCD163水平明显高于对照组,充分证实了血清sCD163检测的重要价值。sCD163是一种属于清道夫受体超家族B类的第一亚组的单链跨膜因子,其功能主要为清除血液循环中因溶血或红细胞衰老而释放的血红蛋白,在肿瘤、感染等影响下会加速sCD163的脱落,进而出现血清sCD163水平的升高[18]。近年来多项研究证实[19-20],sCD163可介导炎症反应,可作为判断感染性疾病严重程度和预后的重要指标。本研究ROC分析结果显示:血清 sCD163诊断NSCLC患者放疗后发生RP的AUC为0.852,灵敏度为80.49%,特异度为63.41%,提示血清 sCD163对NSCLC患者放疗后发生RP具有较高的诊断价值。
综上所述,NSCLC患者放疗后RP发生率较高,导致RP发生的危险因素包括肿瘤部位、V5、AVS5。同时血清 sCD163对NSCLC患者放疗后发生RP具有较高的诊断价值。但本研究属于回顾性分析,样本量较小,需进一步扩大样本量对结果进行验证。
