老年胫骨骨折患者MIPO术后胫骨旋转对膝踝关节功能的影响
2022-02-16杨杰陈泽群朱文雄张海滨谢荏棠叶学年
杨杰 陈泽群 朱文雄 张海滨 谢荏棠 叶学年
(南方医科大学附属东莞市人民医院骨科三区,广东 东莞 523000)
胫骨骨折是下肢创伤中最常见的骨折类型之一,创伤机制多种多样,多因高处坠落、重物打击或旋转暴力等所致〔1~3〕,而老年人由于多合并骨质疏松,低能量损伤也可造成下肢骨折,且胫骨远端干骺端血液供应差,因此微创是胫骨骨折治疗的原则〔4,5〕。微创接骨板内固定术(MIPO)的最大特点是不切开骨折断端皮肤,在不破坏骨膜血供破坏的前提下可间接复位,相对微创,已经广泛应用于四肢骨折的治疗中〔6〕。髓内钉技术虽然具有固定稳定、可早期下地活动、软组织损伤较小等优点,但也存在术中闭合复位困难及术后膝前疼痛等问题〔7〕。MIPO术中对骨折部位采用间接复位方法,不能实现解剖复位,常存在不同程度复位丢失,其中胫骨旋转角度变化对术后肢体功能有一定的影响〔8〕。本研究旨在观察MIPO治疗的老年胫骨骨折患者胫骨旋转对膝关节和踝关节功能的影响。
1 资料和方法
1.1一般资料 回顾性分析2016 年8月至2019年8月东莞市人民医院行MIPO治疗的老年胫骨骨折患者86例,术后1 w内行CT 扫描并测量双侧胫骨旋转角,计算患侧与健侧的差值,以差值绝对值超过10°定义为胫骨旋转不良。旋转不良组26例,年龄63~75岁;旋转良好组60例,年龄63~79岁。根据AO 分型,旋转不良组C型骨折患者比例(38.46%)较旋转良好组(13.33%)明显高(P<0.05),其余指标差异无统计学意义(P>0.05),见表1。
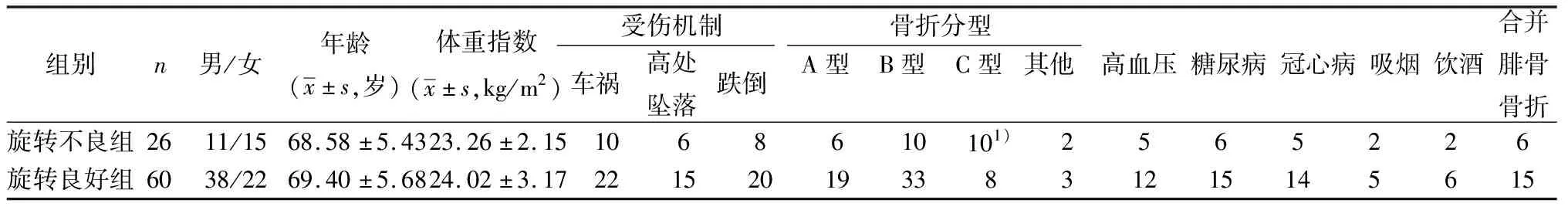
表1 两组一般资料比较(n)
1.2入选标准 纳入标准:①单侧胫骨骨折,伴或不伴同侧腓骨骨折;②受伤至手术时间<10 d;③年龄≥60岁。排除标准:①病理性或开放性骨折;②合并凝血功能障碍、心功能不全等手术禁忌证;③伴有血管或神经损伤;④受伤前存在患肢先天或后天畸形;⑤患者临床资料不完整或失访。
1.3手术方法 患者均采用全身或腰硬联合麻醉,患者术中取仰卧位,常规消毒铺巾后,患肢近端应用止血带加压止血。若合并腓骨骨折,先行腓骨骨折切开复位内固定术,C臂机观察患者腓骨骨折及胫骨复位固定情况,复位满意后通过助手牵拉患肢,手动复位后通过C臂机再次透视,观察骨折复位良好后在内踝处做纵行切口,在胫骨前后缘的中线上沿胫骨向近端延长切口,逐层钝性分离至暴露骨膜,于骨膜外应用骨膜剥离器再次钝性分离出间隙,根据透视情况选择合适长度胫骨钢板插入间隙,维持骨折复位状态下在骨折近端小切口行克氏针临时固定,C臂机再次透视观察骨折断端复位满意后,骨折两侧小切口拧入螺钉固定。
1.4评估指标 术后鼓励所有患者早期床上活动锻炼,术后3个月复查时拍胫骨正侧位平片,根据骨折愈合情况决定是否完全负重。术后3、6个月及1年通过门诊进行随访,同时进行下肢功能评估。采用美国特种外科医院(HSS)膝关节评分系统评估膝关节术前术后功能,主要包括疼痛、功能、关节活动度、肌力、膝关节屈曲畸形、膝关节不稳定性等6个方面。采用Olerud-Molander踝关节功能评分从疼痛、僵硬及肿胀等方面评估踝关节功能,满分100分,得分越高,踝关节功能越好。根据Johner-Wruhs评分中规定的内容作为骨折部位愈合情况的评定标准,分为优、良、可及差四个等级。优良率 =(优+良)/总例数×100%。
1.5统计学分析 使用SPSS21.0统计软件进行配对t检验、独立样本t检验及χ2检验。
2 结 果
2.1两组膝关节功能评分比较 术后HSS评分两组均无统计学差异(P>0.05),但两组术后6个月及术后1年HSS评分较术后3个月均明显增高(P<0.05)。见表2。
2.2两组踝关节功能评分比较 术后6个月及1年,旋转良好组Olerud-Molander踝关节功能评分明显高于旋转不良组(P<0.05),而术后两组Olerud-Molander踝关节功能评分在术后3个月无统计学差异(P>0.05),但两组术后6个月及1年Olerud-Molander踝关节功能评分较术后3个月均明显增高(P<0.05)。见表2。
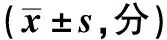
表2 两组术后HSS及Olerud-Molander踝关节功能评分比较
2.3两组术后骨折部位愈合情况结果的比较 旋转不良组术后Johner-Wruhs评分优6例,良3例,可15例,差2例,优良率34.62%(9/26);旋转良好组优28例,良20例,可12例,差0例,优良率80.00%(48/60);两组优良率差异显著(P<0.001)。
3 讨 论
旋转不良是应用MIPO技术治疗胫骨远端骨折的常见并发症之一。胫骨旋转不良对于老年胫骨骨折患者的踝关节功能及骨折愈合都有不利的影响,研究指出轻度的胫骨旋转不良对患肢的踝关节和膝关节的活动范围无显著影响〔9〕,但是本文研究对象均为老年患者,本身膝关节和踝关节存在不同程度的退变,因此相对于年轻患者,对手术的效果要求更高。而本研究发现胫骨旋转不良对老年胫骨骨折患者的膝关节功能无显著影响,这可能是因为老年患者术前膝关节本身均合并有骨性关节炎,膝关节功能术前已经相对较差,因此胫骨旋转不良并未产生显著的影响。研究指出胫骨旋转不良的发生与钢板和骨折端贴附欠佳导致局部骨膜间存在间隙有关,而且骨折程度越严重,术后胫骨旋转角度越大,患者预后也越差〔10〕。对于骨折类型较为复杂或骨折严重程度更高的胫骨骨折患者,术中行骨折复位的过程尽量对骨折部位解剖复位,且将钢板与胫骨尽量完全贴附,可降低胫骨旋转不良的发生率〔11〕。对于胫骨骨折,微创钢板应放置于骨折断端成角畸形的一侧,固定更牢靠〔12〕。实际上对于成年人下肢的旋转畸形造成的剪切应力,会通过促进关节软骨的磨损进一步加重关节的临床退行性改变〔13〕。
目前随着快速外科康复理念的推广及临床治疗技术的进步,对于下肢长骨骨折的治疗主流方法是微创内固定技术,闭合复位或髓内钉内固定是胫骨骨折微创治疗的金标准,主要包括髓内钉内固定术及 MIPO〔14,15〕。而MIPO不仅创伤较小,且其可通过桥接钢板及锁定钉对复杂胫骨骨折进行坚强内固定,尤其是合并骨质疏松的患者,其骨折的良好愈合、软组织血运的保护及降低术后并发症发生率都有重要的积极影响〔16〕。而髓内钉同样具有骨折断端不切开、骨膜血运破坏小等特点,也是四肢骨折常用的微创固定方法之一〔17〕,而一项回顾性的研究发现胫骨干骨折髓内钉治疗术后合并旋转不良对下肢的功能并未造成不利影响〔18〕。研究指出MIPO 和髓内钉固定虽然各有优势,但对于治疗胫骨中段骨折的安全性及有效性方面并无显著差异〔19〕,也有研究指出髓内钉治疗胫骨近端骨折术后骨折外翻畸形的发生率相对较高,而胫骨远端骨折采用髓内钉治疗也存在力线纠正不佳的问题,主要是因为胫骨远近端髓腔直径相对较大,若合并关节内骨折,髓内钉间接复位存在困难,在插入主钉的过程中骨折断端冠状面和矢状面失衡也是复位的难点所在〔20〕,因此MIPO相对髓内钉固定的适用面更广泛。而本研究中胫骨骨折患者年龄均>60岁,且包括部分老年期女性合并不同程度的骨质疏松,因此MIPO相对于髓内钉更加适用。
本研究也存在一定的局限性,样本量相对较小,且为单中心的研究。其次,由于样本量较小未根据胫骨旋转不良角度进行分组评估,也未将开放性胫骨骨折患者纳入研究对象,因此需要多中心、大样本且更全面的研究进一步验证。
