快速康复外科护理在全膝关节置换患者术后康复中的应用效果
2022-02-12薛璞钱绘仿徐慧萍
薛璞,钱绘仿,徐慧萍
(郑州大学第一附属医院 骨科,河南 郑州 450052)
全膝关节置换是治疗重度骨关节疾病的重要方法,可以有效缓解膝关节疼痛,提高关节稳定性,改善患者生活质量,在临床治疗中取得了良好的效果,目前已成为治疗包括膝骨性关节炎、类风湿性关节炎及创伤性关节炎等疾病的经典手术方法[1-2]。快速康复外科护理是一种整体护理的理念,基于循证医学进行护理干预,外科、护理、麻醉科及营养科等相关科室配合,根据临床护理路径规范建立快速康复外科护理程序,以达到缓解疾病的临床病理生理表现的目的,从而使患者康复时间显著缩短。快速康复护理能有效缩短全膝关节置换患者康复时间,减少术后并发症的发生,缩短住院时间,降低住院费用[3-4]。本研究探讨快速康复外科护理在全膝关节置换患者术后康复中的应用效果。
1 资料与方法
1.1 一般资料选取2018年10月至2020年12月于郑州大学第一附属医院骨科接受初次全膝关节置换术的50例患者。患者均无糖尿病、自身免疫性疾病等。按随机数表法将患者分为对照组(25例)和观察组(25例)。对照组男8例,女17 例,年龄55~73(64.8±3.78)岁,体质量指数(body mass index,BMI)为(23.07±3.43)kg·m-2。观察组男7例,女18例,年龄56~73(65.7±3.56)岁,BMI为(23.18±3.38)kg·m-2。两组年龄、性别、BMI比较,差异无统计学意义(P>0.05)。(1)纳入标准:①临床诊断为膝骨关节炎,具有手术指征;②患者意识清醒,无沟通障碍;③初次单侧膝关节置换。(2)排除标准:①凝血功能异常;②近6个月内出现心脑血管意外;③沟通有障碍或精神疾病;④病例资料不完整。本研究获医院医学伦理委员会批准。所有患者及家属签署知情同意书。
1.2 护理方法
1.2.1对照组 患者在全膝关节置换围手术期接受常规护理,包括健康宣教、饮食指导、用药监督、心理疏导以及术后常规康复锻炼。
1.2.2观察组 在对照组的基础上实施快速康复护理,具体如下。(1)院前:成立快速康复外科团队,开启微信公众号平台,介绍膝关节置换治疗方案、疾病预后、加速康复措施、并发症及预防的相关知识。(2)术前干预。强调主动功能锻炼的重要性,鼓励吹气球、咳嗽等锻炼,提升心肺功能。术前指导患者练习康复锻炼的具体方法。心理医生提供60~90 min的心理咨询以减轻焦虑,如基于视觉想象的放松训练和呼吸训练。术前运动干预:改变患者的行为习惯和健康状态以保护关节;对不同的患者制定个性化的训练计划,如慢跑、骑行、竞走等。营养支持:纠正低蛋白血症,鼓励患者进食高蛋白食物,食欲欠佳者可使用促胃肠动力药及助消化药,必要时输注白蛋白。采取患者参与式饮食管理:护士为患者提供饮食指导,发放饮食日记,患者根据个人喜好在手机APP食物库搭配所需食物,并详细记录每餐食物的种类及量,护士每日查房后根据患者的摄入量进行饮食计划的评估及调整,保证营养的合理摄入。胃肠道准备:手术前1 d中、晚餐食用短肽型营养液,每次400~500 kcal(1 kcal=4 186.8 J)。麻醉手术前10~12 h口服碳水化合物饮料800 mL。麻醉手术前2 h口服碳水化合物饮料400 mL。(3)术中管理。采取微创操作理念:尽量微创操作技术,小切口,操作精细,保护软组织,以缩短手术时间和减少术中出血。术中血液管理:控制性降压,使术中平均动脉压降至基础血压的70%(60~70 mmHg)(1 mmHg=0.133 kPa),或收缩压控制在90~110 mmHg,可以减少术中出血。术中预计出血量达全身血容量的10%以上建议自体血回输。全膝关节置换松开止血带前或切开皮肤前(不用止血带)5~10 min,关闭切口前及假体安装后3、6 h应用氨甲环酸止血。优化镇痛方式:根据创伤程度采取不同的麻醉方式。减少止血带应用:手术时间短、术中控制性降压稳定、出血量少及合并下肢血管病变者不使用止血带。优化引流管应用:采取加压包扎联合氨甲环酸的方式减少切口出血。(4)术后管理。患者清醒2 h后即可口服碳水化合物饮料,每小时30~60 mL。术后 6~8 h早中晚口服短肽型营养液,配合3次软食/普食。从术后第1天至患者出院,采取患者参与式饮食干预。营养科通过患者身高、体质量、活动强度计算每日所需总热量及蛋白需要量,并依据食物交换份制订个体化“一日饮食搭配表”。护士向患者发放饮食日记,指导记录每餐所摄入食物种类及量。动态评估高蛋白饮食执行情况,并根据患者反馈再次进行饮食的搭配与调整。麻醉苏醒后2 h行床旁双下肢彩超检查,对于结果提示无血栓的患者,术后当天即可指导家属对患者进行下肢远心端向近心端被动按摩。嘱患者扶双拐下地并进行床旁行走练习。由于膝关节置换患者的身体状况及耐受能力不同,采取多形式的渐进性抗阻训练,同时对患者进行肌力测评,依据指南制订运动处方。术后第1天指导患者扶双拐下地并进行床旁行走练习。术后第3天指导患者主动屈膝锻炼及直腿抬高≥30°。术后第6天指导患者直腿抬高≥60°,在助行器辅助下站立及行走。术后第8天进行下蹲运动,上下台阶,并进行无辅助性平路行走练习。每次锻炼后记录运动项目及强度,并用自我疲劳感量表监测运动负荷,确保抗阻训练安全、有效。
1.3 观察指标
1.3.1关节功能恢复情况 分别于术后7 d和术后3个月依据美国特种外科医院(Hospital for Special Surgery,HSS)膝关节量表评估患者的关节功能恢复情况,总分100分,分数越高提示患者全膝关节置换术后关节功能恢复越佳。
1.3.2膝关节疼痛程度 分别于术后7 d和术后3个月依据数字疼痛分级法(numeric rating scale,NRS)评估患者术后疼痛程度。0分:无痛。1~3分:轻度疼痛(疼痛不影响睡眠)。4~6分:中度疼痛。7~9分:重度疼痛(不能入睡或者睡眠中痛醒)。10分:剧痛。
1.3.3术后指标 记录术后首次进食时间、术后首次下床活动时间、住院时间。
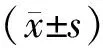
2 结果
2.1 关节功能恢复情况术后3个月,两组HSS量表评分高于术后7 d(P<0.05)。术后7 d和术后3个月,观察组HSS量表评分高于对照组(P<0.05)。见表1。

表1 两组术后不同时间点HSS量表评分比较分)
2.2 膝关节疼痛程度术后3个月,两组NRS评分低于术后7 d(P<0.05)。术后7 d和术后3个月,观察组NRS评分低于对照组(P<0.05)。见表2。

表2 两组术后不同时间点NRS评分比较分)
2.3 术后恢复指标观察组进食时间、下床活动时间和住院时间短于对照组(P<0.05)。见表3。

表3 两组患者术后恢复指标比较
3 讨论
膝骨性关节炎是一种以关节软骨退变、骨刺形成、滑膜炎为特征的慢性退行性骨关节疾病,好发于老年肥胖女性,临床主要表现为关节畸形、疼痛、活动障碍,极大地影响患者的生活质量[5-6]。伴随医疗技术的进步,人工全膝关节置换术越来越广泛地应用于终末期膝骨性关节炎的治疗中,并取得了良好的临床效果。目前,如何加快患者全膝关节置换术后康复速度、缩短住院周期、减少住院治疗费用成为了临床医护工作者的研究重点。
围手术期进行快速康复护理可有效降低患者术后疼痛感,提高患者功能恢复速度,缩短进食时间,使得患者能够尽早下床活动,进而缩短住院时间[4,7-8],本研究结果进一步证实了上述观点。与常规护理相比,围手术期采用多模式镇痛,包含术前、术中以及术后等一系列镇痛方案,各个时间点的镇痛方式在细节方面可能有所不同,包括外周神经阻滞的方法、口服镇痛药的种类和剂量、关节周围注射的药物等均可能更加有效地缓解患者术后疼痛[9]。患者在可忍受疼痛范围内早期下床活动极为重要。除术后当天,术后疼痛对患者康复锻炼基本无影响。约50%的全膝关节置换患者术后由于剧烈的疼痛影响早期功能训练,进而影响关节功能恢复效果,多模式镇痛可以有效解决此问题[9]。术前快速康复理念指导患者采用正确的锻炼方法,使锻炼更加科学规范。等张力锻炼可以促进关节血液循环,缓解组织疼痛和肿胀,循序渐进地加强下肢肌肉力量,进而使得患者可以较早下床活动[10]。麻醉技术的提高及麻醉药物剂量的精准控制可以有效减轻麻醉药造成的恶心、呕吐等不良反应。术后多模式镇痛也可以将术后镇痛药对胃肠道的影响降至最低,使得全膝关节置换术后患者可以更早进食[7,11]。更快的康复速度往往预示着更短的住院时间,进而降低了患者的住院费用。
于全膝关节置换术围手术期对患者进行快速康复外科护理可有效加快康复速度,减轻患者的疼痛程度。在未来的医疗工作中,需要全体人员的共同协作,包括外科医生、护理人员、麻醉医生及营养师等多科室人员的参与,更为重要的是患者的参与。患者在围手术期对医生及护理人员工作的支持、理解及配合,有助于实现快速康复。
