早期肺腺癌淋巴结转移的危险因素分析
2022-02-11卜建龙张品一倪博雄于夕冉宁金峰
卜建龙 张品一 倪博雄 于夕冉 宁金峰
肺癌已成为我国发病率和死亡率最高的恶性肿瘤[1]。随着胸部低剂量螺旋计算机断层扫描(Low-dose computer tomography,LDCT)在体检中的广泛应用,早期肺癌患者的检出率有了很大提高,经治疗后能够获得良好的生存期[2-4]。
磨玻璃结节(Ground-glass opacity,GGO)是指在高分辨率计算机断层扫描(High-resolution computed tomography,HRCT)肺窗上密度轻微增加的肺结节,其中支气管和血管纹理仍然可见[5]。早期肺腺癌可能会在CT上表现为GGO,以GGO为主的肺腺癌通常侵袭性较弱,且经手术治疗后效果比较好[6]。目前,对于早期肺腺癌手术的标准方式是肺叶切除术联合完全淋巴结清扫或淋巴结取样术[3]。但同时又有研究报道表明,以GGO为主体的早期肺腺癌出现淋巴结转移的情况较少[7-8]。因此,对于包括GGO在内的早期肺腺癌患者是否需要行淋巴结清扫或取样,成为肺癌手术治疗中需要解决的问题之一。本研究旨在探索淋巴结转移的发生率及危险因素,为早期肺腺癌患者淋巴结手术方式的选择提供依据。
1 资料与方法
1.1 病例资料
收集2018年1月—2018年12月在哈尔滨医科大学附属肿瘤医院胸外科接受单孔胸腔镜手术的肺腺癌患者的临床资料,并对收集数据进行回顾性分析。纳入标准:(1)术中及术后组织病理学证实为原发性肺腺癌;(2)术前行胸部HRCT;(3)单发肿瘤且最大直径≤30 mm;(4)术式为肺叶切除术联合系统淋巴结清扫术;(5)术前检测血清癌胚抗原(CEA)。排除标准:(1)组织病理证实为原位癌;(2)术前新辅助化疗史;(3)其他器官恶性肿瘤病史;(4)术前胸部CT表现为纵隔淋巴结或肺门淋巴结肿大;(5)不能排除远处转移者。最终本研究共纳入病例301例,患者年龄31~76岁,平均年龄58.28±8.78岁。手术共清除淋巴结5 412枚,平均每位患者清除淋巴结18.0枚。无淋巴结转移者282例(93.7%),存在淋巴结转移者19例(6.3%),其中仅有N1转移者9例(3.0%),仅有N2转移者5例(1.7%),同时存在N1、N2转移者5例(1.7%)。所有患者均签署知情同意书。
1.2 术前检查
所有患者均接受术前评估,包括但不限于:病史、体格检查、血液实验室检查、心肺功能检测以及影像学检查。其中影像学检查包括头部磁共振成像(MRI)或CT、锁骨上淋巴结超声、胸部HRCT、上腹部超声或CT、全身骨放射性核素CT检查(骨ECT)等。
1.3 手术操作
所有患者均行单孔胸腔镜手术。当术中冰冻病理结果显示肿物为肺腺癌时,则行解剖性肺叶切除和系统性淋巴结清扫术。在本研究中,系统淋巴结清扫术的范围包括右侧2~4站及7~14站淋巴结,左侧4~14站淋巴结。N2定义为2~9站淋巴结,N1定义为10~14站淋巴结。淋巴结受累状态定义为病理证实无淋巴结转移(pN0)、病理证实10~14站淋巴结存在转移(pN1)和病理证实2~9站淋巴结存在转移(pN2)。
1.4 病理分型与分期
肺癌病理分型依据2021版世界卫生组织(WHO)肺癌病理组织诊断标准,肺癌病理分期根据AJCC(第8版)分期标准[9-10]进行分期。
1.5 数据收集
收集的临床资料主要包括年龄、性别、吸烟史,胸部HRCT提示的肿瘤直径、肿瘤实性成分直径、肿瘤位置及肿瘤实性成分直径/肿瘤直径(C/T)比值,术前血清CEA水平,术中、术后肿瘤及淋巴结组织病理学结果,以及术前血清CEA联合C/T比值。
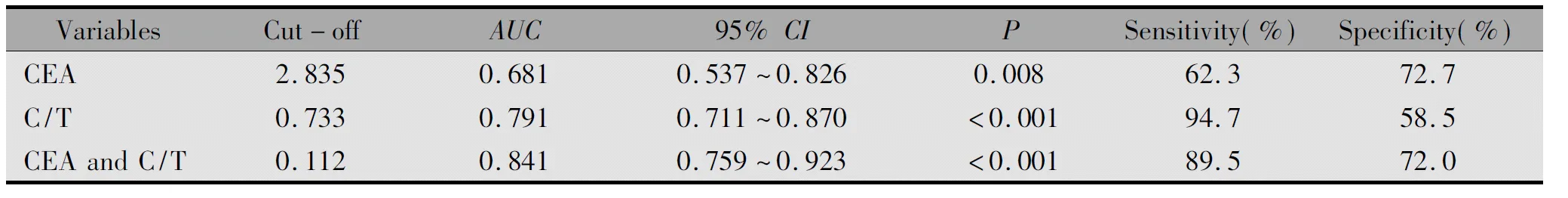
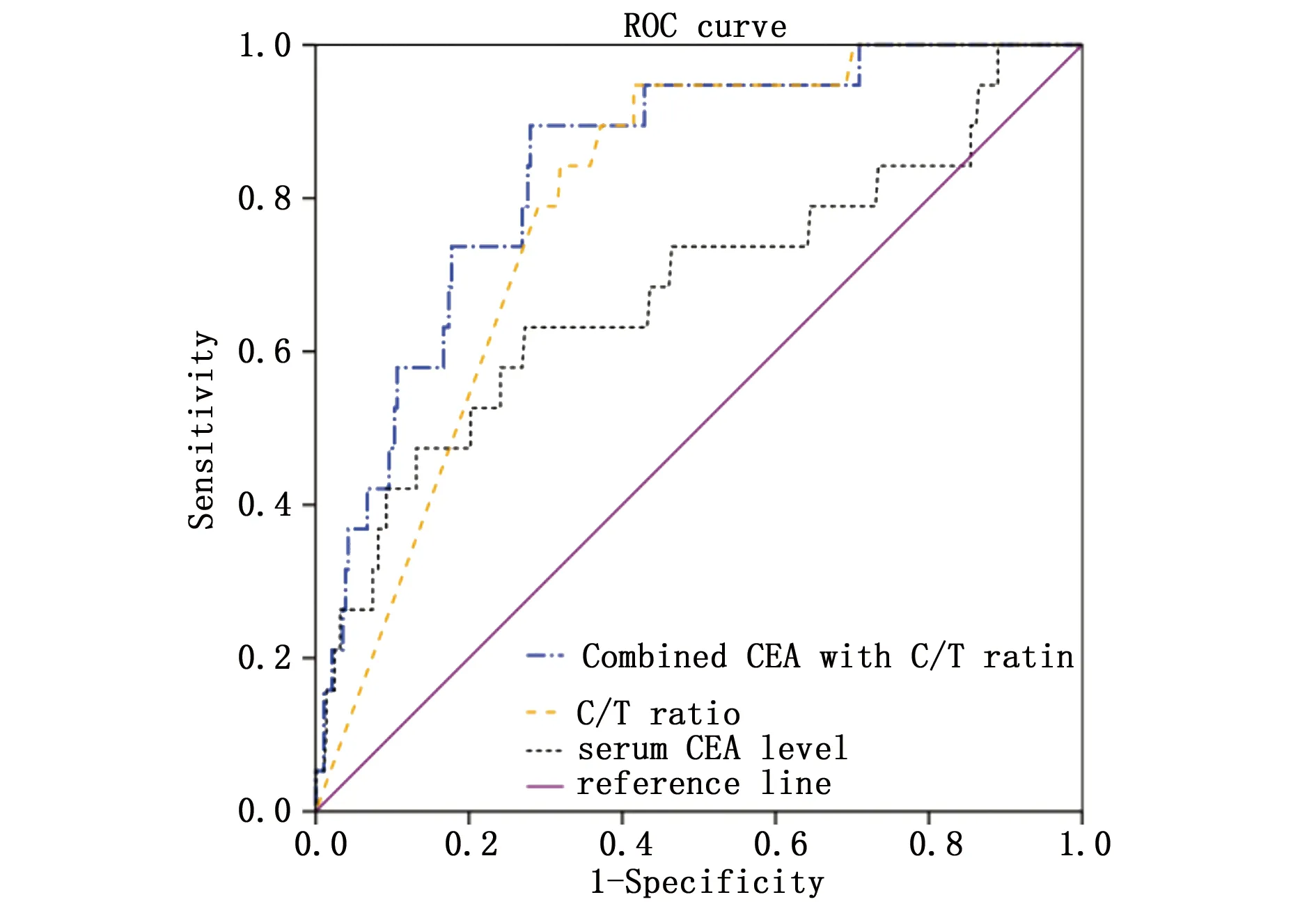
肿瘤直径定义为肿瘤在CT肺窗上的瘤体最大直径。实性成分直径定义为CT肺窗上除GGO以外实性成分的最大直径。C/T比值定义为肺窗上肿瘤实性成分最大直径除以肿瘤最大直径。肺肿瘤分为单纯GGO(C/T比值=0)、混合GGO(0 运用SPSS 18.0统计学软件分析数据,符合正态分布和方差齐的计量资料以均数±标准差表示,组间比较采用t检验,非正态分布或方差不齐的计量资料以中位数(四分位数)表示,组间比较采用Mann-WhitneyU检验,计数资料采用χ2检验或Fisher精确检验。采用logistic回归分析淋巴结转移的独立危险因素。绘制ROC曲线评价各因素预测肺腺癌淋巴结转移的效果,并确定其最佳临界值,P<0.05为差异有统计学意义。 肺腺癌患者吸烟史(P=0.008)、肿瘤直径(P=0.007)、实性成分直径(P<0.001)、C/T 比值(P<0.001)、血清CEA(P=0.021)与淋巴结转移均相关(表1)。 表1 肺腺癌患者临床特征与淋巴结转移的关系 多因素logistic回归分析结果显示,C/T比值(P=0.003)及血清CEA(P=0.024)为肺腺癌患者淋巴结转移的独立危险因素(表2)。 表2 肺腺癌患者淋巴结转移的独立危险因素分析 ROC曲线结果显示,CEA联合C/T的logistic回归模型预测概率为0.112时是最佳截点,AUC为0.841;C/T比值为0.733时是最佳截点,AUC为0.791;血清CEA 为2.835 μg/L时是最佳截点,AUC为0.681(图1,表3)。logistic回归模型CEA联合C/T预测概率>0.112的患者共96例,其中有17例(17.7%)患者有转移淋巴结;logistic回归模型CEA联合C/T预测概率≤0.112的患者共205例,其中淋巴结转移者2例(1.0%)。肿瘤C/T比值>0.733的患者共135例,其中有18例(13.3%)患者有转移淋巴结;肿瘤C/T比值≤0.733的患者共166例,其中淋巴结转移者1例(0.6%)。 表3 ROC曲线评价肺腺癌患者淋巴结转移的独立危险因素 图1 C/T比值、血清CEA水平、CEA联合C/T预测淋巴结转移的ROC曲线Figure 1 The receiver operating characteristic(ROC)curves of C/T ratio,serum CEA,and combined CEA with C/T ratio were predicted lymph node metastasis in patients with lung adenocarcinoma by logistic regression analysis. 目前,肺叶切除加淋巴结清扫或取样仍是肺癌的标准手术方式[3],然而有实验研究表明,IA期非小细胞肺癌和GGO为主的肺腺癌在肺叶切除组与亚肺叶切除组中生存期无差别[8,11]。这些实验结果说明,早期肺腺癌患者行亚肺叶切除不仅可以完整切除肿瘤,同时还能够达到与肺叶切除相似的预后。事实上,亚肺叶切除必然存在部分肺内淋巴结无法清除,在N1无法完全确定的情况下能达到与肺叶切除相似的生存期,在一定程度上证实了早期肺腺癌N1转移几率很低[12]。 早期肺腺癌患者在术前影像学检查中通常不会出现纵隔淋巴结肿大(转移),但有少部分患者术后病理提示存在纵隔淋巴结转移[13]。本研究回顾分析的病例中,有单独N2转移者5例(1.7%),其中C/T比值最小者为0.357,肿瘤位于左肺上叶,有1枚6站淋巴结转移。由此我们推测,N2转移有可能出现在早期肺腺癌患者中,而且N1未出现转移不能够提示无N2转移。 纵隔淋巴结清扫可以清除纵隔淋巴结并明确肺癌分期,为患者术后治疗方案的制定提供依据。有研究证实,纯GGO或以GGO为主的肺腺癌出现淋巴结转移的情况较少[8],而纵隔淋巴结清扫不但会延长手术时间,也会带来额外的手术风险[14]。如果能够在术前应用不增加创伤即可筛选出潜在淋巴结转移的方法,将可以减少对无淋巴结转移患者的手术创伤,并对医师手术方式的选择起到指导作用。 本研究通过回顾性分析,发现C/T比值及术前血清CEA水平是淋巴结转移的独立预测因素。与血清CEA同为临床常用肺腺癌肿瘤标志物的细胞角蛋白19片段(Cytokeratin-19-fragment CYFRA21-1),在Zha等[7]的研究中证实其对淋巴结转移无预测作用,因此本研究未将该指标纳入数据收集。我们的研究结果提示,淋巴结转移的频率随着肿瘤C/T比值的增加而升高,这与Zha及Moon等[7,15]的研究结果一致。应用C/T比值预测淋巴结转移是比较准确的。 我们尝试联合使用C/T比值和血清CEA预测淋巴结转移,结果发现,对比单独应用C/T比值或血清CEA,联合指标应用预测淋巴结转移的准确率更高(0.841vs.0.791vs.0.681)。但对比C/T比值,CEA联合C/T预测的敏感度稍低(94.7%vs.89.5%),特异度明显更高(58.5%vs.72.0%)。因此单独C/T比值能更完全的筛查出淋巴结转移者,而且操作简便;联合使用C/T比值和血清CEA能够排除更多无淋巴结转移者,但需要通过复杂的方程计算才能得出结果。 系统淋巴结清扫更多的是强调纵隔淋巴结(N2)及肺门淋巴结的清扫,目前临床上的术后病理结果并非能展示出全部肺内淋巴结的情况,因此,完整的N1清扫得到的数据对于未来亚肺叶切除将能提供有力的依据。 综上所述,本研究证实C/T比值、血清CEA水平及CEA联合C/T均可预测肺腺癌患者的淋巴结转移。由于本研究中早期肺腺癌临床数据库仅为单中心临床数据库,数据资源有限,还需要多中心随机试验来验证这些结果。此外,在临床研究的基础上,早期肺腺癌淋巴结转移的途径和分子机制做进一步探索,将为早期肺腺癌预防性淋巴结清扫的适应证提供更全面的证据。1.6 统计学分析
2 结果
2.1 肺腺癌患者临床病理特征、肿瘤相关指标与淋巴结转移的关系

2.2 肺癌患者淋巴结转移独立危险因素分析
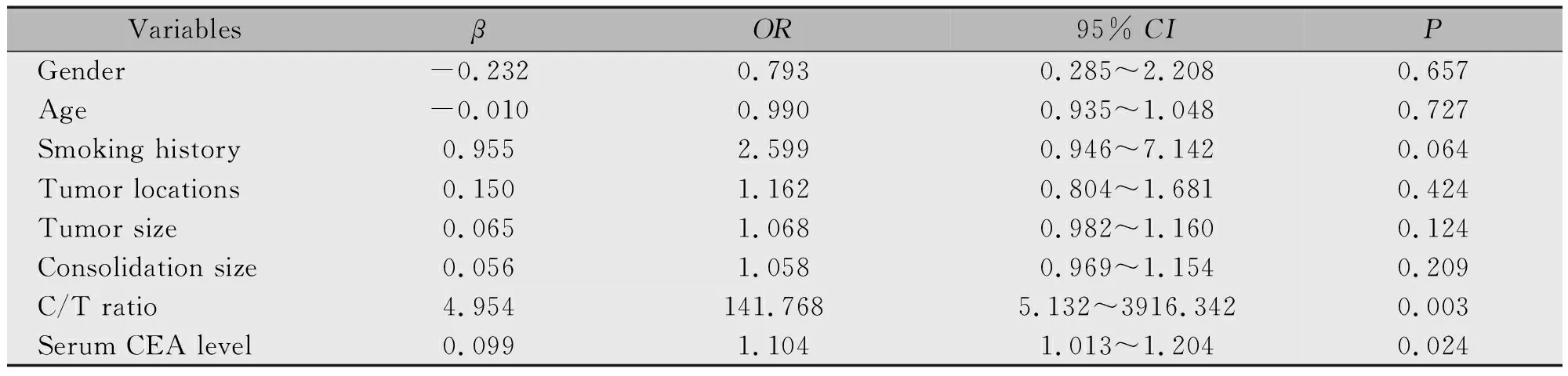
2.3 CEA和C/T对肺腺癌淋巴结转移预测价值的评价
3 讨论
