三种CT评分对重症急性胰腺炎患者预后的评估价值*
2022-01-21王霞沈爱武刘海云徐珊
王霞, 沈爱武, 刘海云, 徐珊
(南通大学附属如皋医院 消化内科, 江苏 如皋 226500)
急性胰腺炎是指机体因多种因素而导致胰酶激活,继而致使胰腺组织自身消化、水肿或坏死,并以胰腺局部炎症反应为主要表征的疾病,临床主要表现为急性腹痛、脂肪酶升高,根据病情的严重程度分为轻症、中症和重症急性胰腺炎[1]。大多数的急性胰腺炎患者为轻症和中症且预后较好,而重症患者常预后不良,并易导致患者出现器官衰竭、脓肿和假性囊肿等严重并发症,具有较高的病死率[2],故尽早对患者病情严重程度进行评估,可有助于患者疾病的治疗,获得良好的预后效果。多排螺旋CT(MDCT)是检测急性胰腺炎常用的影像学手段,可显示胰腺坏死部位、严重程度、炎症蔓延范围、胰腺外脏器的改变以及并发症的发生[3]。近年来,有学者对急性胰腺炎总结出多种影像学评分系统,如CT 严重指数(CT severity index,CTSI)、修正CT严重指数(modified CT severity index,MCTSI)和胰腺外炎症CT(extrappancreatic inflammation,EPIC)评分等,证实急性重症胰腺炎CT评分对评估患者预后和病情进展上具备极高的研究价值[4]。研究发现,血清 C-反应蛋白(C-reactive protein , CRP)、降钙素原(procalcitonin,PCT)、白介素-6(interleukin-6, IL-6)和D-二聚体(D-dimer assay,D-D)指标对急性胰腺炎的病情严重程度存在相关性,具有较高的临床诊断价值[5]。然而,MCTSI、EPIC和CTSI评分与重症急性胰腺炎患者血清中CRP、PCT、IL-6、D-D、胰蛋白酶激活肽(trypsin activating peptide,TAP)和血管生成张素2(angiotensin 2,Ang-2)水平的关系,以及3种不同CT评分在预测重症急性胰腺炎患者预后中的价值报道较少。因此,本文针对重症急性胰腺炎患者3种不同CT评分在重症急性胰腺炎患者预后中的价值及与血清学指标的相关性分析,为临床早期判断患者预后提供理论依据。
1 资料与方法
1.1 一般资料
选择2019年3月—2021年4月收治的重症急性胰腺炎患者240例,纳入标准:(1)符合《中国急性胰腺炎诊治指南》[6]中重症急性胰腺炎的诊断标准者;(2)年龄≥18岁者;(3)发病5 d内在医院进行CT检查者;(4)临床资料完整者。排除标准:(1)临床资料不全者;(2)无法进行CT检查者;(3)存在慢性胰腺炎者;(4)存在免疫性疾病者;(5)存在恶性肿瘤者。对入组重症急性胰腺炎患者 从入院治疗起1个月内进行随访,记录患者发生多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS)及死亡情况,发生这两种情况均定义为预后不良[7]。根据患者预后分为预后不良组(n=80)和预后良好组(n=160)。
1.2 研究方法
1.2.1重症急性胰腺炎患者CT检查 应用64排多层螺旋CT对入院2 d患者给予腹部CT检查,于平扫后给予患者增强扫描,增强方法:静脉注射非离型型碘造影剂,注射总量为80~100 mL,速率在2.5~3.5 mL/s,参数为层厚5~7 mm,床速12 mm/s,螺距1.2~1.5动脉期延迟30~35 s,门脉期延迟60~70 s;两次扫描均在一次屏气中完成。观察所用的窗宽窗位可根据层面和组织强化程度进行调整,以要求可清晰显示胰腺组织、胰周脂肪、筋膜以及韧带等结构。
1.2.23种不同CT评分方法 将1.2.1中重症急性胰腺炎患者CT结果,分别应用MCTSI、EPIC和CTSI评分进行判定。CTSI评分分为3级,Ⅰ级0~3分、Ⅱ级4~6分、Ⅲ级7~10分,其主要包括胰腺炎症(0~4分)和胰腺坏死程度(0~6分)[8];MCTSI评分分为3级,Ⅰ级0~2分、Ⅱ级4~6分、Ⅲ级8~10分,其主要判定指标为胰腺炎症情况(0~4分)、胰腺坏死程度(0~4分)和胰腺外并发症(2分)[9];EPIC评分分为3级,Ⅰ级0~3分、Ⅱ级4~5分、Ⅲ级6~7分,其主要评估胸腔积液(0~2分)、腹腔积液(0~2分)、腹膜后炎症(0~2分)和肠系膜有无肿胀(0~1分);3种评分均为分值越高,患者病情越严重[10]。所有患者CT结果均由两位具有3年以上工作经验的高年资放射科诊断医师进行双盲审片,若结果出现分歧,则由更高年资的医师进行判定。
1.2.3血清学指标的检测 收集两组患者入院时清晨空腹静脉血5 mL,3 000 r/min离心15 min,取上清液,置于-80 ℃冰箱保存。应用酶联免疫法测定上述患者CRP、PCT、IL-6、D-D、TAP及Ang-2水平,严格按照试剂盒说明书检测。
1.3 统计学处理

2 结果
2.1 一般资料
根据纳入排除标准,最终入组重症急性胰腺炎患者共240例,其中重症急性胰腺炎预后不良组80例、预后良好组160例,两组患者年龄、性别及并发症比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组重症急性胰腺炎患者一般资料
2.2 三种CT评分在两组患者中的比较
重症急性胰腺炎预后不良组患者MCTSI、EPIC和CTSI评分均明显高于预后良好组,差异有统计学意义(P<0.05)。见表2。
表2 两组重症急性胰腺炎患者的3种CT评分结果比较分)
2.3 血清学指标
重症急性胰腺炎预后不良组患者血清CRP、PCT、IL-6、D-D、TAP及Ang-2水平均明显高于预后良好组,差异有统计学意义(P<0.05)。见表3。

表3 两组重症急性胰腺炎患者血清学指标比较
2.4 三种CT评分与患者血清学指标的相关性
Pearson相关性分析结果显示,CTSI评分、MCTIS评分和EPIC评分分别与重症急性胰腺炎患者血清中CRP、PCT、IL-6、D-D、TAP和Ang-2水平均呈正相关,差异有统计学意义(P<0.05)。见表4。
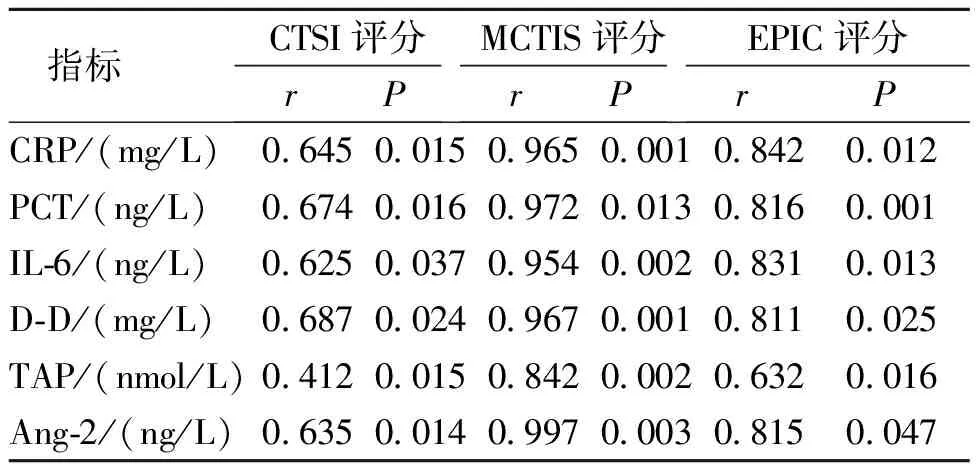
表4 重症急性胰腺炎患者3种CT评分与血清学指标的相关性分析
2.5 三种不同CT评分预测重症急性胰腺炎预后的ROC曲线
ROC曲线分析结果显示,EPIC评分、MCTIS评分和CTSI评分在单独预测重症急性胰腺炎不良预后时具有较高的灵敏度和特异性,而3种不同CT评分联合应用对预测重症急性胰腺炎不良预后的ROC曲线下面积(AUC)的灵敏度和特异性均高于各单独CT评分,差异有统计学意义(P<0.05)。见表5。

表5 3种CT评分对重症胰腺炎不良预后的ROC曲线分析
3 讨论
重症急性胰腺炎具有起病急、病情发展迅猛的特点,据相关研究结果表示急性重症胰腺炎患者病死率可在20%~30%,而死亡的原因大部分是因为早期的全身炎症反应综合征和多器官功能障碍综合征,而晚期一般是因为胰腺感染而引起的大出血或脓毒症休克而导致的[11]。而目前在临床上尚未阐述急性胰腺炎的发生机制,现研究表示急性胰腺炎的发生可能是因为患者存胆道梗阻、大量饮酒、胰管和胰腺内小动脉栓塞,而导致的胰腺外伤[12]。也有研究结果表示可能与遗传因素、代谢综合征等疾病的发生有关[13]。而随着对急性胰腺炎的研究深入,大量的研究结果表示不同严重程度的急性胰腺炎可表现CRP、PCT等血清学指标的变化。而影像学手段的应用也致使国内外学者提出了不同的CT评分标准。而本研究则是探讨CT评分与急性重症胰腺炎患者血清学指标和预后情况的相关性。
本研究结果表示预后不良组CRP、PCT、IL-6、D-D、TAP和Ang-2均显著高于预后良好组。李小锋等[14]研究结果表示血清PCT、CRP、IL-6水平与AP患者病情严重程度及预后相关,可作为早期病情评估、预后预测的参考指标。姚青林等[15]研究结果表示 CRP及D-Dimer对AP具有较重要的临床诊断意义,能够区分AP病程严重程度,并对其是否会出现器官衰竭、胰腺坏死等事件具有一定预测价值。胡春玲等[16]研究结果表示急性胰腺炎患者血清Ang-2、sFlt-1水平升高,二者水平变化可反映患者病情严重程度及预后。胡刚等[17]研究结果表示TAP在早期可用于诊断胰腺炎,尤其对诊断重症急性胰腺炎具有重要的价值,同时TAP还可用于评价重症急性胰腺炎患者的预后。上述研究结果与本研究结果存在一致性,均证实了CRP、PCT、IL-6、D-D、TAP和Ang-2在预后情况上存在差异,其主要是因为目前大量的研究结果认为急性胰腺炎是因为多因素、多环节而引发的全身性炎症综合征,而CRP是机体遭受感染或组织损伤的急性蛋白,在人体正常请况下,血清中CRP的含量极低,但是当急性胰腺炎发生时,可致使机体存在炎症反应,导致大量炎性机制的生成,损伤器官组织,刺激肝脏生成急性时相反应蛋白,其中以CRP的反应更为明显,同时也也有其他研究结果表示CRP在入院3 d未下降预示着病情恶化[18]。PCT则是降钙素前体蛋白,在正常请况下人体中含量较低,但是在感染等病理状态下,多个器官可释放大量的PCT,并随病情严重程度增高,而在急性胰腺炎上,有学者发现PCT可增强干扰素-γ和脂多糖介导的炎症反应,故推测其可能参加改基本的炎症级联反应,并随病情加重和预后不良而升高[19]。IL-6则是重要的炎性介质,有研究表示IL-6在病理条件下可诱导肝脏细胞合成急性时相反应蛋白[20]。D-D是纤维蛋白溶解及合成的重要敏感因子,可检测机体凝血和纤维蛋白溶解功能。急性胰腺炎的发生可导致胰管内胰酶释放,致使胰腺组织防御系统被破坏,继而导致胰腺组织和内皮细胞损害,导致凝血-抗凝系统的激活,从而致使微血管内形成血栓,引发继发性纤维蛋白溶解,从而致使D-D的升高[21]。Ang-2则是内皮生长因子家族的成员,其主要是拮抗Ang-1,可抑制Ang-1促进血管结构的稳定功能,导致血管退化和通透性增强,并诱导炎症因子的释放,从而引发炎症反应[22]。TAP的升高主要是因为胰蛋白酶的活化有关,其主要表现为胰酶消化自身胰腺组织。而胰蛋白酶的活化可导致胰蛋白酶原氨基末端TAP的脱落,而脱落的TAP可快速透过胰腺组织而进入血液循环,从而导致TAPO的升高[23]。
其次本研究结果表示预后不良组MCTSI评分、EPIC评分和CTSI评分均显著高于预后良好组,MCTSI评分、EPIC评分和CTSI评分均与患者预后不良可能性和CRP、PCT、IL-6、D-D、TAP和Ang-2呈正相关性。方芳等[24]研究结果表示针对急性胰腺炎患者,参照MCTSI以及D-二聚体检测值进行联合评估,可了解患者预后情况。王健等[25]研究结果表示 MCTSI和CTSI在预测急性胰腺炎严重程度方面的整体一致性均较好,但MCTSI对重症急性胰腺炎和预后预测的敏感度和准确度更高。王轶骏等[26]研究结果表示中西医结合治疗重症急性胰腺炎疗效显著,能够改善胰腺血循环,减少渗液和胰酶释放,促进胃肠功能恢复,提高救治成功率。CT检查、EPIC及CT坏死分级对重症急性胰腺炎患者的疗效及预后评估具有重要价值。在相关性上,高婷等[27]研究结果表示AP患者血清IL-6水平与其病情严重程度密切相关,其预测AP患者发生POF的敏感性及特异性高,可作为早期评估患者病情的有力指标。上述研究结果与本研究结果存在一致性,均证实了急性重症胰腺炎患者MCTSI评分、EPIC评分和CTSI评分均与患者预后不良可能性和CRP、PCT、IL-6、D-D、TAP和Ang-2呈正相关性。其主要的原因可能是因为急性重症胰腺炎的发病与胰蛋白酶的异常活化有关,其消化了胰腺组织,导致了炎性介质瀑布的发生,而导致了上述血清学相关指标的升高,而MCTSI评分、EPIC评分和CTSI评分均是对急性重症胰腺炎患者胰腺炎症、胰腺坏死程度以及炎症征象进行评估,故也导致了MCTSI评分、EPIC评分和CTSI评分与CRP、PCT、IL-6、D-D、Ang-2呈高度或显著性正相关性,而TAP呈轻度至中度相关性,可能是因为该物质的升高取决与胰蛋白酶的活化程度,而非炎症程度;而三种评分在预测预后的价值上存在差异,可能是因为评分标准之间的差异,个体差异而导致的结果。
综上所述,重症急性胰腺炎患者EPIC、MCTIS和CTSI评分与血清学指标及预后不良呈正相关性,且EPIC预测患者预后不良的灵敏度和特异度均高于其他指标,上述三种评分联合预测预后不良的价值更高。
