数字化牙合板在骨性Ⅲ类错牙合患者双颌手术中的应用及评价
2022-01-17王羽立杜一飞江宏兵万林忠
林 雯,王羽立,杜一飞,程 杰,江宏兵,万林忠,袁 华
正颌外科手术主要适用于牙-牙槽骨或颌骨畸形的严重程度超过了单纯正畸治疗可以矫正的范围的患者。双颌手术是指将上颌及下颌的手术同期进行,通常是上颌Le Fort Ⅰ型截骨术与双侧下颌支矢状骨劈开术(bilateral sagittal split ramus osteotomy,BSSRO)合并使用[1]。以往,我们通常使用模型外科来制定手术计划及制作传统牙合板[2-3]。随着计算机技术的不断发展进步,三维成像技术、计算机辅助手术模拟技术(computer-aided surgical simulation, CASS)、计算机辅助设计与计算机辅助制造(computer-aided designing/computer-aided manufacturing, CAD/CAM)技术等数字化技术逐渐兴起,数字化正颌外科顺应而出[4-5]。如今数字化技术已经广泛应用于正颌外科中的各个阶段,包括术前的测量诊断、手术方案设计、牙合板及导板制作、术中的精准导航以及术后的效果评价等等[6-9]。然而,对于数字化牙合板的设计制作与效果评价目前还未统一明确。因此,建立数字化正颌外科规范化流程、设计制作简单方便且准确有效的数字化牙合板是目前正颌外科重要的发展方向之一。
本研究旨在总结叙述数字化牙合板的设计制作过程,验证数字化牙合板在骨性Ⅲ类错牙合患者的双颌手术中应用的可行性与可靠性,以及分析比较传统牙合板及数字化牙合板在指导上、下颌骨定位的精确度。
1 资料与方法
1.1 研究对象
选择自2018年8月至2021年2月,在江苏省口腔医院口腔颌面外科同一正颌团队施行正颌手术的患者共124例。纳入标准:年龄大于18周岁;诊断为骨性Ⅲ类错牙合畸形,即上颌发育不足或下颌发育过度或二者兼有;由同一正颌团队完成双颌手术;术前正畸已初步完善;签署知情同意书。排除标准:唇腭裂、颜面部外伤以及肿瘤导致的颌骨畸形;有颌骨发育畸形相关的遗传性疾病等病史;有精神心理疾病者;有全身系统性疾病者;既往有正颌手术史者;术中出现意外骨折等情况而改行其他术式。根据上述纳入及排除标准选取患者共40例,按照术中所使用的牙合板分为数字化牙合板组及传统牙合板组,各20例。本研究已被南京医科大学附属口腔医院伦理委员会批准(PJ2018-061-001)。
1.2 研究方法
1.2.1 影像资料获取及三维重建 正颌手术前后1周内分别对所有纳入患者进行CBCT扫描(NewTom VG,意大利),DICOM格式保存。使用江苏省口腔医院数字化中心的D2000型三维牙颌模型扫描仪(3-Shape A/S,丹麦)扫描术前与正畸医生共同确认的终末咬合固定的上下牙列石膏模型,并转化为数字化牙列模型,以STL格式保存。在ProPlan CMF 3.0软件(Materialise,比利时)中导入患者头颅CBCT数据,以550~3 071 HU进行阈值分割,获取三维重建模型。再将数字化牙列模型数据导入软件中进行牙列匹配,获得牙列清晰、咬合精度高的三维重建模型。
1.2.2 正颌术前设计 由同一医师在ProPlan CMF 3.0软件的“正颌”模块中对所有纳入患者进行三维手术模拟,首先按照实际手术中上下颌骨的截骨线设计对三维重建模型进行切割,然后按照预先与正畸医生共同确定的手术方案及最终咬合关系,移动上下颌切割出的骨块,达到各个阶段预期的牙颌位置。对于上颌手术效果的实现主要是通过对上颌牙颌骨块的前移、后退、向左移动、向右移动、顺时针旋转、逆时针旋转等[10]。而下颌则是通过先将最终咬合关系与移动后的上颌牙颌骨块匹配,然后将下颌牙颌骨块与最终咬合关系匹配移动实现的。选择移动后的上颌牙颌骨块以及原始下颌牙颌骨块来设计中间牙合板;选择移动后的上下颌牙颌骨块来设计终末牙合板(图1),并且以STL格式导出。将数字化牙合板的数据导入ProJet 7000 HD光固化打印机(3D Systems,美国)后用3D打印材料(VisJet SL e-Stone 环氧树脂,美国)打印制作完成(图1)。传统牙合板组通过模型外科制作定位牙合板,包括中间牙合板及终末牙合板,制作材料为自凝塑料(图2)。两种牙合板在患者口中试戴无误后低温等离子灭菌备用。

A:上颌Le Fort Ⅰ型截骨术的截骨设计;B:上颌骨目标骨块的移动;C:数字化中间牙合板的设计;D:数字化中间牙合板的打印;E:BSSRO截骨设计;F:下颌骨目标骨块的移动;G:数字化终末牙合板的设计;H:数字化终末牙合板的打印
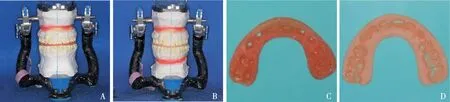
A:上颌模型外科设计;B:下颌模型外科设计;C:传统中间牙合板;D:传统终末牙合板
1.2.3 手术治疗 患者在全麻下经鼻插管后施行双颌手术。先行上颌Le Fort Ⅰ型截骨术,再行BSSRO。术中常规切开翻瓣、离断上下颌骨,然后使用传统牙合板或数字化牙合板将上下颌骨移动至术前设计的位置并用钛板钛钉固定(图3)。所有患者术后予以抗炎消肿治疗5 d,术后1周拍摄复查CBCT。

A:数字化中间牙合板的应用;B:数字化终末牙合板的应用;C:传统中间牙合板的应用;D:传统终末牙合板的应用
1.2.4 测量项目 对所有纳入患者的基本信息,包括年龄、性别、术前准备时间以及手术时间进行数据收集以及统计分析。记录年龄为患者施行正颌手术时的年龄;传统牙合板组术前准备时间为患者进行模型外科的时长,而数字化牙合板组术前准备时间为患者进行计算机模拟手术设计以及数字化牙合板设计时长;手术时间为手术记录中手术开始与结束时间之差。
在ProPlan CMF软件中,对模拟手术以及实际手术后的上下颌骨三维重建模型,按照以下要求建立三维坐标系[11](图4):水平面(X):眶耳平面,双侧眶下缘点和左侧骨性外耳道上缘点建立平面作为水平面。矢状面(Y):通过鼻根点和双侧眶下缘点连线的中点建立垂直于眶耳平面的平面。冠状面(Z):通过蝶鞍点建立垂直于水平面与矢状面的平面。

A:正面图;B:侧面图
为评价上下颌骨在三维坐标系中的空间位置差异,本研究共选取了14个硬组织测量标志点即上牙槽座点(A)、下牙槽座点(B)、上下中切牙点(U1/L1)、左右上颌第一恒磨牙点(U6L/U6R)、左右下颌第一恒磨牙点(L6L/L6R)、左右侧下颌角点(GoL/GoR)、左右侧髁顶点(CoL/CoR);颏前点(Pog);颏下点(Me)进行标记,并分别记录其与水平面、矢状面及冠状面的距离[12-13]。同时,选取了3个测量平面即上颌牙合平面(UOP)、下颌牙合平面(LOP)、下颌平面(MP),分别记录其与水平面、矢状面及冠状面之间的角度[14]。所有标记测量均有同一名医师在三维重建模型上完成,并且重复标记三次,取测量平均值。
此外,将术前模拟与术后实际的三维重建颅颌模型导入至Geomagic design X 2019软件中,利用其未移动的颅骨部分对其进行对齐操作。在“面片偏差”模块中进行偏差分析,生成误差等级彩色分布图。
1.3 统计学分析
本研究采用SPSS 22.0 统计软件进行统计学处理。用Kolmogorov-Smimov正态性检验,对于服从正态分布的指标,组间采用独立样本t检验或卡方检验,组内采用配对样本t检验进行数据分析;对于不服从正态分布的指标,采用两个独立样本的非参数秩和检验,检验标准为α=0.05。
2 结 果
2.1 患者情况
所有纳入患者均成功施行双颌手术并且无严重术后并发症。所有患者术后均获得稳定的咬合关系并且对手术效果表示满意,其基本信息见表1。传统牙合板组与数字化牙合板组的年龄、性别及手术时间之间没有统计学差异(P>0.05),而术前准备时间的差异具有统计学意义(P<0.001)。

表1 传统牙合板组与数字化牙合板组患者的基本信息Tab.1 Basic information of patients in the traditional splint group and digital splint group
2.2 数字化牙合板组各项指标术前模拟与实际术后的差异
具体数据见表2。

表2 数字化牙合板组的测量指标模拟手术与实际术后测量值Tab.2 Quantitative results of measurement indicators of the virtually simulated and actual postoperative models in digital splint group
如表2所示,数字化牙合板组术前模拟与术后实际颅颌模型的所有线性测量指标之间的差值均小于2 mm,角度测量指标的差值均小于4°。在水平面上,术前模拟与术后实际颅颌重建模型的GoL、GoR测量点具有统计学差异(P<0.01)。在矢状面上,测量点GoL、GoR、CoL、CoR的术前模拟与术后实际之间的差异具有统计学意义(P<0.05)。各测量指标在冠状面上均无显著性差异(P>0.05)。
2.3 传统牙合板组与数字化牙合板组模拟与实际之间差异值的比较
图5分别展示了在水平面、矢状面和冠状面上传统牙合板组与数字化牙合板组的术前模拟与术后实际颅颌重建模型上17个测量指标的差异值之间的比较。在L6L-X、GoR-X、LOP-X、MP-X、GoL-Y、MP-Z这些测量指标中传统牙合板组与数字化牙合板组之间有统计学差异(P<0.05),数字化牙合板组的偏差值明显小于传统牙合板组。

*:独立样本t检验,P<0.05
2.4 误差等级彩色分布图
在数字化牙合板组的误差等级彩色分布图(图6)中可以看出,除了钛板钛钉及牵引钉的位置,其最大误差主要集中于上颌后牙区及下颌支等部位。

图6 数字化牙合板组的误差等级彩色分布图Fig.6 Color distribution map of the digital splint group
3 讨 论
本研究通过比较术前模拟与术后实际颅颌模型在三维空间坐标系中颌骨位置的差异来验证数字化牙合板在术中实现手术方案的可行性与可靠性。目前手术方案精确实现的评判标准为模拟与实际之间2 mm以内的线性差异以及4°以内的角度差异[15-16]。从三维模型测量结果中可以看出数字化牙合板组精确地实现了手术方案,这与其他学者的研究结果相符[17-20]。Vale等[18]在一名颅面巨大症患者治疗中应用了CASS和数字化牙合板,并通过预测与实际之间的线性偏差证实该技术的临床可行性和精度。Shaheen等[19]提出并验证了基于CASS制作数字化牙合板的方法,研究中所有偏颌畸形患者的面部不对称性均得到改善,并且其临床误差在可接受范围内。然而,仍有部分测量标志点如GoL-X、GoL-Y、GoR-X、GoR-Y、L1-Y、CoL-Y、CoR-Y的模拟与实际之间差异存在统计学意义,术前模拟颅颌模型中的这些标志点到水平面或矢状面的距离明显小于术后实际颅颌模型中的距离,此与误差等级彩色分布图结果相互印证。这些差异可能的原因是:①三维重建与人工测量的误差[21]。②患者拍摄CBCT时体位的影响。③下颌骨位置的不稳定增加了上下颌骨再定位偏差可能[22-23]。④在下颌骨远心端后退并固定时,双侧近心端骨块有可能会被远心端骨块顶至翘起,从而导致下颌角区的外翻。
据表1可以看出,数字化牙合板的设计与制作时间远远小于传统牙合板的设计与制作时间,与Steinhuber、Park等的研究中的结果相符[24-25]。在图4中,传统牙合板组与数字化牙合板组之间大部分测量指标的模拟与实际的差值是没有统计学差异的。仅在L6L-X、GoR-X、LOP-X、MP-X、GoL-Y、MP-Z等下颌骨指标中,数字化牙合板组的差值的绝对值明显小于传统牙合板组,这提示数字化牙合板与传统牙合板的精准度相似,甚至在一定程度上数字化牙合板比传统牙合板更能准确地在BSSRO中实现术前设计方案。本部分的研究结果与以往的研究结果相符,Schneider等[26]研究认为与传统正颌外科相比,虚拟手术设计、数字化牙合板与术前预弯钛板这一流程可以在减少手术时间的同时增加手术效果的准确性。Chen等[27]通过对选定点的模拟和实际平均线性距离差的计算比较了传统牙合板、数字化牙合板与数字化导板在双颌手术中上颌骨定位的精准度。该研究结果显示传统牙合板组与数字化牙合板组之间没有明显的差异。
然而,本研究仍然存在着一些不足。首先本研究样本量较少且单一,其次终末咬合的确定仍然需要上下牙列模型来实现,未能实现全数字化正颌外科。同时本研究仅测量了颅颌重建模型中硬组织的变化量,并未对术后面型软组织进行评价。此外,数字化牙合板在上、下颌骨截骨时没有任何指导作用,上、下颌骨再定位时是依靠上、下颌骨之间的咬合关系来确定移动颌骨的空间位置的,但是下颌骨的位置并不稳定可靠,此为上、下颌骨的再定位存在偏差的重要原因之一。今后我们将继续致力于研究设计方便易操作、经济适用、精准度高的数字化牙合板并且将其应用于更多的患者,收集测量临床资料,建立数字化正颌外科数据库。同时,可以把数字化截骨导板与再定位导板设计、口扫技术、导航技术等数字化技术应用于正颌外科手术过程中,探索更为精准便捷的全数字化正颌外科手术流程,并将更加全面客观地测量评价正颌外科手术效果,综合评估各项数字化技术在正颌外科手术中的作用。
4 结 论
本研究详细叙述了我院数字化正颌外科的常规流程,并验证了数字化牙合板临床中应用的可行性与可靠性。此外,与传统牙合板相比,数字化牙合板可以节省术前准备时间、减少人力成本及提高手术的准确性。我们将进一步探索数字化牙合板的设计方法与制作工艺,以期能够减少时间、人力与物力成本,提高数字化牙合板的精度,在临床中彻底取代传统牙合板。
