非小细胞肺癌患者电视胸腔镜微创术后发生慢性咳嗽的影响因素
2022-01-13殷优宏戎国祥
殷优宏 戎国祥 张 帆
江苏省丹阳市人民医院心胸外科,江苏丹阳 212300
非小细胞肺癌(non-small cell lung cancer,NSCLC)占肺癌的80%~85%,相较于小细胞癌,其癌细胞生长分裂较慢,扩散转移相对较晚,早、中期采取手术治疗可有效延长患者生存期[1-2]。电视胸腔镜手术(videoassisted thoracoscopic surgery,VATS)具有安全、有效、痛苦少、术后恢复快等特点,已成为胸部微创外科的代表性手术,是目前治疗NSCLC 的首选手术方式[3]。而咳嗽为NSCLC 患者VATS 术后常见并发症,24.7%~50.0%的患者术后会出现持续咳嗽症状,发展为慢性咳嗽,严重影响患者术后生存质量[4]。因此,进一步分析导致NSCLC 患者VATS 术后发生慢性咳嗽的因素具有重要临床意义。基于此,本研究旨在探讨NSCLC患者VATS 术后发生慢性咳嗽的影响因素。
1 资料与方法
1.1 一般资料
回顾性分析2018年1月至2020年12月在江苏省丹阳市人民医院行VATS 术后发生慢性咳嗽的48例NSCLC 患者临床资料,纳入发生慢性咳嗽组;选取同期行VATS 术后未发生慢性咳嗽的48 例NSCLC 患者临床资料,纳入未发生慢性咳嗽组。本研究经医院医学伦理委员会审核批准。纳入标准: ①患者符合NSCLC 诊断标准[5];②患者临床资料完整;③患者术前检查心肺功能可耐受手术。排除标准:①术前合并凝血功能障碍者;②合并肺炎、慢性阻塞性肺疾病等疾病及支气管哮喘者;③术前出现超过8 周以上的慢性咳嗽或曾使用药物干预者;④术后合并肺栓塞、脓胸等并发症者。
1.2 方法
1.2.1 术后慢性咳嗽评估方法 参照《咳嗽的诊断与治疗指南(2015)》[6]中相关标准评估:术后咳嗽时间≥8周,以干咳为主要表现,经复查胸X 线片无明显异常,需经药物干预的、不明原因的持续性咳嗽。
1.2.2 基线资料收集方案 查阅所有患者病例资料,收集其一般资料,主要内容包括性别(男/女)、年龄、病理类型(腺癌/鳞癌)、术前合并咳嗽(是/否)、TNM 分期(Ⅰ期/Ⅱ期/Ⅲ期)、手术切除范围(肺叶/亚肺叶)、淋巴结清除数及气管插管时间。
1.3 统计学方法
采用SPSS 24.0 统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,两组间比较采用t 检验;计数资料用率表示,两组间比较采用χ2检验;等级资料采用秩和检验;NSCLC 患者VATS 术后发生慢性咳嗽的影响因素采用logistic 回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 NSCLC 患者VATS 术后发生慢性咳嗽的单因素分析
发生慢性咳嗽组与未发生慢性咳嗽组的术前合并咳嗽、手术切除范围、气管插管时间比较,差异有统计学意义(P<0.05)(表1)。
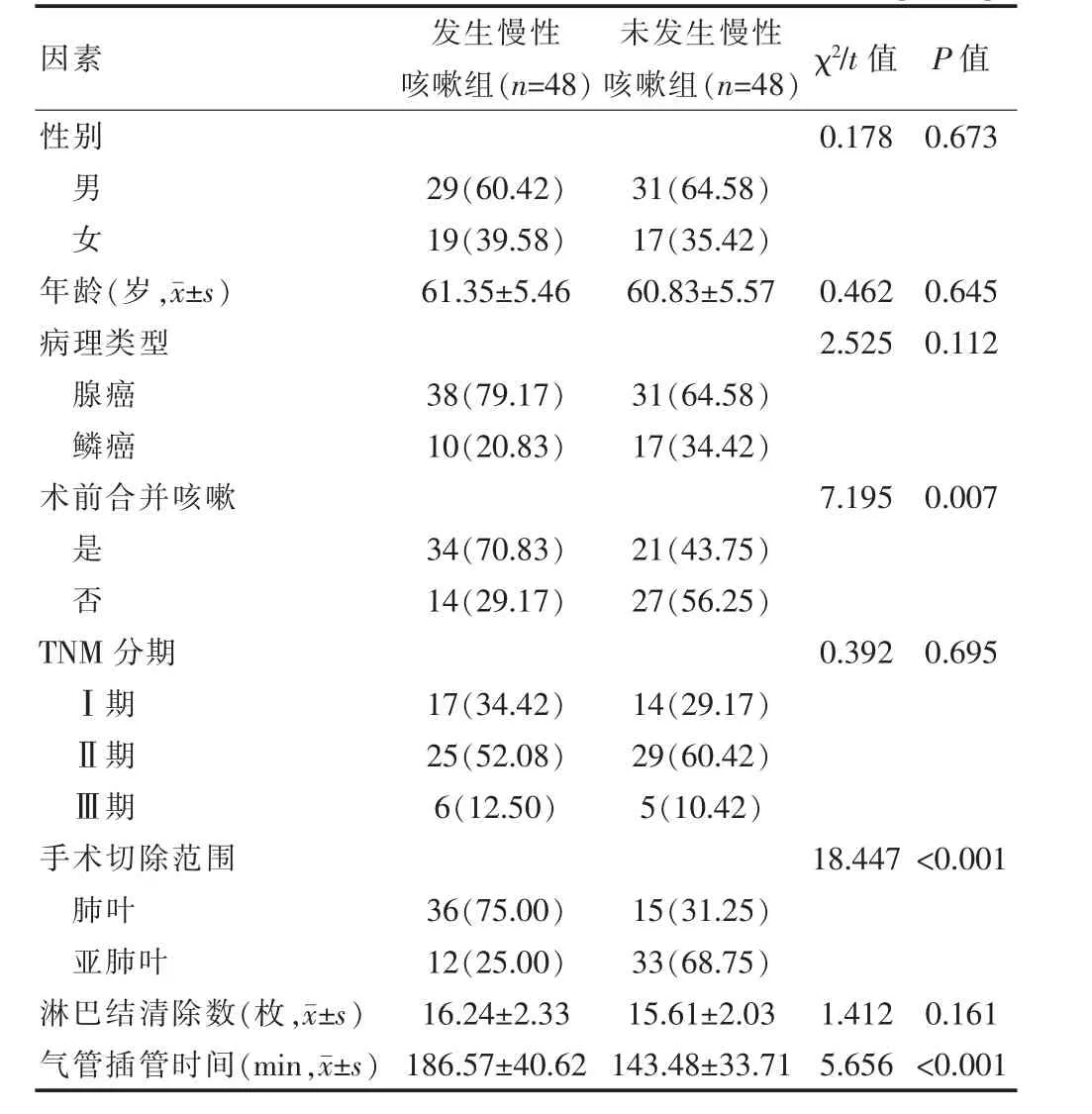
表1 NSCLC 患者VATS 术后发生慢性咳嗽的单因素分析[n(%)]
2.2 NSCLC 患者VATS 术后发生慢性咳嗽的logistic回归分析
将单因素分析中差异有统计学意义的二分类变量及连续变量作为自变量并赋值(表2),将NSCLC患者VATS 术后慢性咳嗽的发生状况作为因变量(1=发生,0=未发生),建立logistic 回归模型,结果显示,术前合并咳嗽、手术切除范围为肺叶、气管插管时间较长是NSCLC 患者VATS 术后发生慢性咳嗽的独立危险因素因素(P<0.05)(表3)。

表2 自变量说明与赋值

表3 NSCLC 患者VATS 术后发生慢性咳嗽的logistic 回归分析
3 讨论
VATS 术是目前临床治疗NSCLC 的有效手段,相较于传统开胸手术而言,其具有创伤小、痛若轻、术后恢复快等优势[7-8]。但VATS 术后患者仍存在不同程度的咳嗽症状,部分患者咳嗽症状甚至迁延不愈,发展为慢性咳嗽,增加患者术后生理不适及心理负担[9]。因此,早期明确NSCLC 患者VATS 术后慢性咳嗽的影响因素具有重要意义。
本研究单因素分析结果显示,发生慢性咳嗽组与未发生慢性咳嗽组的术前合并咳嗽、手术切除范围、气管插管时间比较,差异有统计学意义(P<0.05),多因素分析结果显示,术前合并咳嗽、手术切除范围为肺叶、气管插管时间较长是NSCLC 患者VATS 术后发生慢性咳嗽的独立危险因素(P<0.05)。其影响机制如下。①术前合并咳嗽:术前合并咳嗽症状的患者存在一定气道高反应性,加之手术麻醉、插管操作导致气道顺应性降低,导致术后咳嗽症状严重,易发展为慢性咳嗽。临床可对术前存在咳嗽症状的患者给予适当的支气管扩张剂或β 受体激动剂等药物雾化湿化气道,改善气道顺应性,以期减少术后慢性咳嗽的发生[10]。②手术切除范围:肺叶切除后,随着患侧肺容量的减少和胸膜腔压力的下降,残肺将通过膨胀、同侧膈肌抬高、纵隔向患侧移位等填补残腔,这些解剖、生理改变导致气道更为敏感,进而引起慢性咳嗽[11-12]。而相较于肺叶切除,包括肺段切除和楔形切除在内的亚肺叶切除保留了更多的肺叶,可减轻肺功能损伤和气道敏感性,进而降低术后咳嗽发生率[13]。临床需要在术前充分评估NSCLC 患者病情,在不影响患者生存获益的情况下尽量选择亚肺叶切除,以减轻术后慢性咳嗽发生风险。③气管插管时间:气管插管过程中,气管支气管大小套囊的压迫、纤维支气管镜定位、反复吸收分泌物及拔管吸痰等损伤,对气道造成持续损伤,由此引发的气道炎症反应术后可长期存在,可增加慢性咳嗽发生风险[14-15]。临床在对NSCLC 患者行气管插管操作时动作要轻柔,适当缩短气管插管时间,围手术期给予气道护理,以减少术后咳嗽发生。
综上所述,术前合并咳嗽、手术切除范围为肺叶、气管插管时间较长是NSCLC 患者VATS 术后发生慢性咳嗽的独立危险因素,临床早期应给予针对性的干预方案,降低术后慢性咳嗽的发生风险。
