功能锻炼路径护理对老年髋部骨折患者术后肢体功能恢复的影响
2022-01-12俞蒙倩
殷 瑛,俞蒙倩
(南京医科大学附属无锡第二医院 无锡市第二人民医院 骨科,江苏 无锡,214002)
髋关节为人体主要的承重部位,随着年龄增加,骨密度逐渐降低,跌倒或车祸等外界因素所产生的局部重击易引发髋关节骨折。临床多采用内固定和关节置换术等治疗髋部骨折患者,但由于其术后卧床时间较长,部分患者易产生肺部感染或压疮等并发症,导致其身体恢复延迟[1]。功能锻炼路径护理主要包含健康教育、疼痛护理和功能锻炼等干预内容,可通过护理人员与患者家属的合作,促进患者快速康复[2]。本研究探讨功能锻炼路径护理对老年髋部骨折患者术后功能恢复的影响。
1 对象与方法
1.1 研究对象
本研究选取2018年12月至2020年1月于无锡市第二人民医院接受手术治疗的102例老年髋部骨折患者为研究对象,按入院时间随机分为对照组(n=51)和观察组(n=51)。纳入标准:① 符合《成人髋部骨折指南解读》[3]的髋部骨折诊断标准,且符合手术适应证;② 年龄>60岁;③ 伴有肢体功能受限、髋关节疼痛和局部肿胀等临床症状;④ 无静脉血栓等严重并发症;⑤ 受伤前髋关节功能正常。排除标准:① 存在其他部位骨折;② 合并心脏、肝脏或肾脏功能障碍;③ 合并凝血功能障碍;④ 存在严重骨质疏松;⑤ 骨折前日常生活不能自理;⑥ 患有精神系统疾病,无法与护理人员正常沟通。两组间一般资料的差异均无统计学意义(P值均>0.05),见表1。
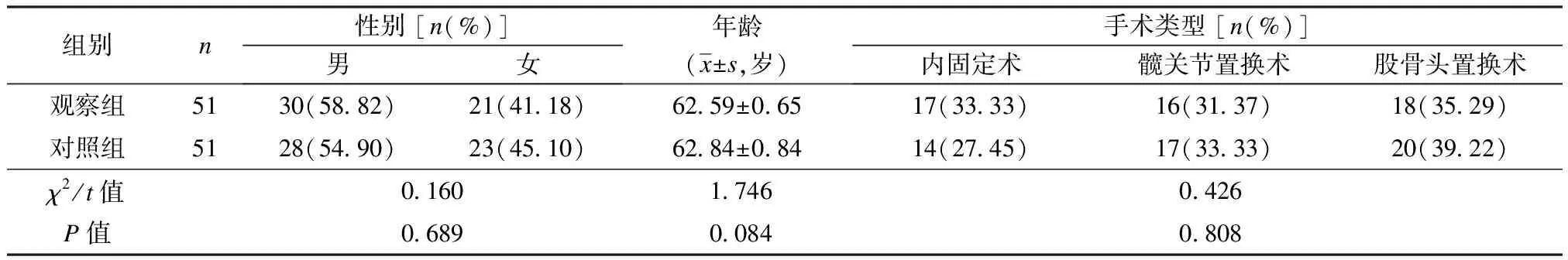
表1 两组一般资料比较
1.2 方法
1.2.1 常规护理 对照组患者接受常规护理。患者入院后,护理人员为其讲解围手术期治疗的注意事项,在了解患者身体状况后予以饮食指导,叮嘱其多摄入富含蛋白质和维生素的食物。并对患者进行心理护理,采用语言暗示或肢体语言等技巧最大限度地缓解其负面情绪,帮助其维持良好心态。护理方案自患者入院后开始实施至出院时结束。
1.2.2 功能锻炼路径护理 观察组患者在常规护理的基础上接受功能锻炼路径护理。
1.2.2.1 成立功能锻炼路径小组 由2名专责护士与1名康复理疗师共同组成功能锻炼路径小组。
1.2.2.2 制订功能锻炼路径护理方案 患者入院后24 h内,小组成员结合其病情针对性地制订系统化和个体化的功能锻炼路径实施方案。具体以时间为横轴,以功能锻炼宣教、疼痛护理和功能锻炼指导等护理措施为纵轴,护理方案自患者入院后开始实施至出院后6个月结束。
1.2.2.3 开展功能锻炼路径护理
(1)院内护理:① 功能锻炼宣教。术前,护理人员为患者及其家属播放髋关节骨折功能锻炼的相关视频,并对患者进行一对一的示范教育,指导其掌握髋关节骨折的基本护理方式。在培训开始的当天,护理人员将所有患者及其家属添加至微信群或QQ群统一管理,于每天清晨定时在群内发布髋关节相关康复知识,且患者和(或)其家属每晚在群内汇报患者当天的锻炼情况。在培训结束的当天对患者进行统一考核,未合格者接受再次培训,直至合格为止。培训完成后,由家属监督患者进行功能锻炼。功能锻炼路径小组在每月月初或月末组织 1次线下相关知识培训或讲座,邀请群内成员全部参加。② 疼痛护理。患者疼痛较轻微且尚可忍受时,可从转移其注意力和采取一定的体位支持等多方面缓解其疼痛;患者疼痛较为剧烈时,可遵医嘱服用镇痛药物。③ 功能锻炼指导。a.手术结束当天。护理人员辅助患者抬高患肢,使患肢外展,并指导其进行深呼吸、咳嗽和排痰活动。按摩患者下肢,每次5 min。b.术后第 1~2天。护理人员辅助患者进行股四头肌收缩运动、髋关节外展后伸和踝关节屈伸环转等活动,每次 5 min。c.术后第3~4天。护理人员辅助患者完成抬腿、屈膝和屈髋等运动,每次5 min,并帮助其自床上移动到安全座椅。d.术后第5~7天。护理人员辅助患者进行床旁站立训练,并增加腿部伸展和提腿训练,每次5~10 min。e.术后第8~10天。护理人员鼓励患者在助行器辅助下做患肢不负重行走,并引导患者正确上下床,给其讲解坐立和走姿技巧,然后行步态训练,每次10 min。f.术后第11~12天。护理人员指导患者扶拐上下楼梯训练,每次10 min。④ 出院指导。叮嘱患者家属在患者出院后每天监督其锻炼。
(2)院外护理:患者出院后,护理人员每隔1周进行1次电话随访,每隔2周进行1次家庭访视,了解患者及其家属对疾病知识的认知情况。在进行家庭访视时,应对曾接受培训的患者及其家属进行再次考核,了解患者的病情恢复情况,并依据其需求和恢复情况调整护理方案。
1.3 观察指标
① 采用髋关节评分量表(Harris)[4]评估两组患者出院后6个月的髋关节功能恢复情况,总分0~100分,≥90分为优,80~89分为良,70~79分为中,<70分为差。以优和良计算优良率。② 比较两组患者首次离床站立时间、首次功能锻炼时间和住院时间。③ 采用视觉模拟评分法(VAS)[5]评估两组患者在术前、术后6 h、术后12 h、术后3 d和术后7 d的疼痛程度,总分0~10分,分数越高表示疼痛越剧烈。④ 采用自制调查问卷评估两组患者出院时的功能锻炼掌握情况,总分0~100分,≥90分为完全掌握,70~89分为部分掌握,<70分为未掌握。掌握率=(完全掌握+部分掌握)例数/总例数×100%。⑤ 记录两组感染、压疮和皮肤灼热发红的并发症发生情况。
1.4 统计学方法
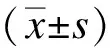
2 结果
2.1 两组髋关节优良率比较
观察组的髋关节优良率为88.24%,显著高于对照组的72.55%(P<0.05),见表2。

表2 两组髋关节优良率比较
2.2 两组术后康复情况比较
观察组的首次离床站立时间、首次功能锻炼时间均显著早于对照组(P值均<0.05),住院时间显著短于对照组(P<0.05),见表3。
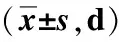
表3 两组术后康复情况比较
2.3 两组VAS评分比较
术前,两组间VAS评分的差异无统计学意义(P>0.05)。术后6 h、12 h、3 d和7 d,两组的VAS评分均显著低于同组术前(P值均<0.05),且观察组均显著低于同期对照组(P值均<0.05),见表4。
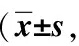
表4 两组VAS评分比较分)
2.4 两组功能锻炼掌握情况比较
观察组的功能锻炼掌握率为96.08%,显著高于对照组的82.35%(P<0.05),见表5。
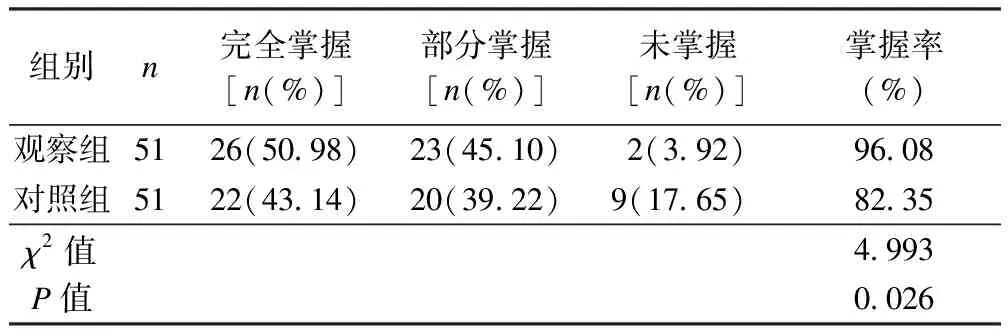
表5 两组功能锻炼掌握情况比较
2.5 两组并发症发生率比较
观察组的并发症总发生率为3.92%,与对照组的15.69%相比,差异无统计学意义(P>0.05),见表6。

表6 两组并发症发生率比较
3 讨论
髋部骨折通常包括股骨转子间、股骨颈、股骨头和股骨转子下四部分骨折,其解剖结构较为复杂,生理力学环境较为特殊[6]。髋部骨折患者多为老年人群,这与其骨密度较低和骨脆性增加等密切相关。当老年患者发生髋部骨折后,因其本身合并高血压或糖尿病等基础疾病,故在行手术治疗后,多伴有压疮、肺炎、下肢深静脉血栓和关节松动等并发症,不利于肢体功能恢复[7]。常规护理为患者入院后的基础护理,其针对性不强且患者主观能动性差,无法达到术后康复的预期效果[8]。
功能锻炼路径护理为深化护理服务模式,具有跨学科、系统化和标准化的特点。在实施该护理时,需护理人员与患者家属合作以及时获取患者的恢复情况,以便及时调整临床路径护理方案,使其更符合患者病情[9]。本研究结果显示,观察组的髋关节功能优良率显著高于对照组(P<0.05),首次离床站立时间、首次功能锻炼时间均显著早于对照组(P值均<0.05),住院时间显著短于对照组(P<0.05),这提示功能锻炼路径护理可加快患者术后康复进程,改善髋关节功能优良率。分析原因为,该护理模式对患者实施功能锻炼宣教、指导和疼痛护理等干预措施,可与康复起到相辅相成的作用。功能锻炼路径护理实施后,患者和(或)其家属每晚在微信群内汇报患者当天的锻炼情况,可有效提高患者的主观能动性,使其积极配合功能锻炼。并且通过定人、定量和定时的方式促进患者锻炼,进而加快其肢体功能恢复,提高髋关节功能优良率[10]。本研究结果显示,观察组在术后 6 h、12 h、3 d和7 d的VAS评分均显著低于同期对照组(P值均<0.05),这表明功能锻炼路径护理可减轻患者疼痛。分析原因为,该护理模式根据患者的术后情况给予其适当锻炼,可避免患者长时间保持同一姿势,减少压力性损伤的发生。同时每天功能锻炼还可改善肌肉血液循环,促进新陈代谢,并能循序渐进地松解软组织粘连,强化核心肌肉力量,进而可加快患者恢复进程,减轻疼痛[11]。本研究结果还显示,观察组的功能锻炼掌握率显著高于对照组(P<0.05),可见功能锻炼路径护理可提高患者的功能锻炼掌握率。分析原因为,功能锻炼路径护理中通过组织患者参加线下培训,采用多媒体的形式播放功能锻炼相关内容,并采用一对一的指导使患者对护理内容的理解更直观,接受度更高,从而提高其功能锻炼的知识储备能力,确保其早期功能锻炼更加规范和科学,对其术后康复具有积极作用[12]。此外,实施功能锻炼路径虽能降低感染、压疮和皮肤灼热发红等并发症的发生风险,但两组间并发症总发生率差异无统计学意义(P>0.05)。这可能与老年患者自身免疫功能低下和抗感染能力差有关,且本研究选择的样本量较少,结果可能存在一定偏倚。
综上所述,对老年髋部骨折患者实施功能锻炼路径护理,可提高其髋关节功能优良率和功能锻炼掌握率,减轻患者术后疼痛,加快其功能恢复。
