小潮气量联合低呼气末正压通气对腹腔镜肝部分切除术病人出血量及术后应激反应的影响
2022-01-12翟荣华佘勇军邢春花
翟荣华 佘勇军 邢春花
腹腔镜肝部分切除术是治疗肝癌的重要手段,与开腹手术相比具有创伤小、疼痛程度低等优点[1-2]。然而,术中CO2气腹会导致膈肌上抬,影响呼吸功能[3]。长时间CO2气腹还会对内脏产生压迫,影响器官血流灌注[4]。合理选择术中通气方式是维持病人呼吸功能的关键。容量控制通气是术中常用的通气模式,但可能导致气道压力过高。有研究显示,小潮气量通气能够在维持正常氧合的基础上降低气道压力[5]。低呼气末正压通气(positive end-expiratory pressure ventilation,PEEP)能避免术中肺泡萎陷,降低肺不张发生风险[6]。小潮气量通气将影响病人术中出血量[7]。本研究旨在探讨小潮气量联合低PEEP对腹腔镜下肝部分切除术病人术中出血量的影响,并评估该通气策略对病人应激反应的影响。
对象与方法
一、对象
我院2019年7月~2020年12月择期行腹腔镜肝部分切除术的肝癌病人120例。采用SPSS20.0软件绘制随机数字表,按照比例1∶1,病人依据随机数字表依次纳入试验组和对照组,每组各60例。两组病人年龄、性别构成比、ASA分级、手术时间等一般情况差异无统计学意义(P>0.05),见表1。试验组机械通气方式设置为小潮气量联合低PEEP;对照组采用常规容量控制通气。本试验经我院伦理委员会审核同意开展,病人均签署知情同意书。纳入标准:年龄18~70岁,性别不限,美国麻醉医师协会(ASA)分级Ⅱ~Ⅲ级,体重指数(BMI)18.5~27.9 kg/m2,明确诊断为肝癌并拟行腹腔镜肝部分切除术,同意参与本研究并签署知情同意书。排除标准:合并慢性阻塞性肺疾病等肺功能障碍,合并心房颤动等严重心功能障碍,凝血功能异常。凝血功能异常定义为血小板计数(PLT)<100×109/L,或活化部分凝血活酶时间(APTT)>37.00 s,或凝血酶原时间(PT)>13 s。
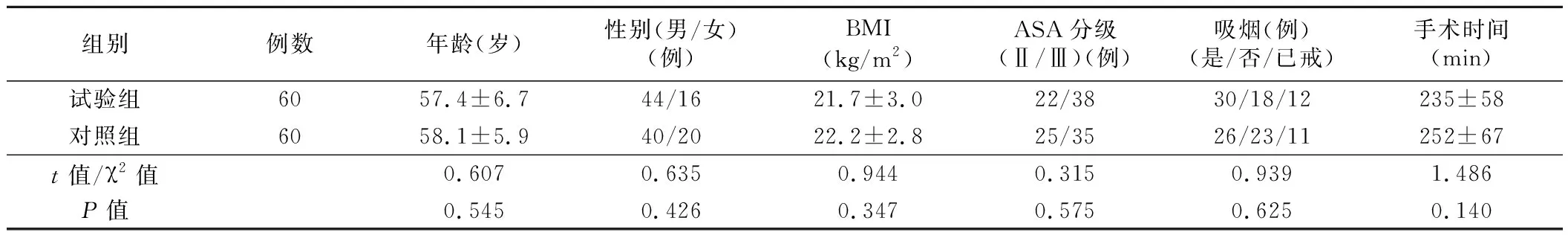
表1 两组病人一般资料比较
二、方法
1.麻醉方法:病人术前禁食禁饮6小时,术前2小时口服糖盐水300 ml。入室后建立一侧上肢静脉通路,静脉滴注乳酸林格氏液500 ml并监测心电图、心率、有创血压、血氧饱和度等指标。行全凭静脉麻醉,静注丙泊酚1~2 mg/kg、罗库溴铵0.6 mg/kg、舒芬太尼0.6 μg/kg进行麻醉诱导。待药物完全起效后行经气管插管,确认导管位置及深度后固定导管。静脉泵注丙泊酚4~12 mg/(kg·h)、罗库溴铵0.3 mg/(kg·h)、间断静注舒芬太尼进行麻醉维持。随后行颈内静脉穿刺置管并监测中心静脉压。
2.通气方法:试验组病人呼吸参数:吸入氧浓度(FiO2)50%,潮气量6~8 ml/kg,呼吸频率12~18次/分,吸呼比=1∶2,PEEP=5 cmH2O。调整呼吸参数维持呼气末CO2分压35~45 mmHg。对照组病人调整呼吸参数:吸入氧浓度(FiO2)50%,潮气量10~12 ml/kg,呼吸频率12~18次/min,吸呼比=1∶2,PEEP=0。调整呼吸参数维持呼气末CO2分压35~45 mmHg。
3.结局指标:记录病人术中出血量、红细胞输注人数、红细胞输注量等血液制品输注情况。记录住院期间肺不张、肺部感染等呼吸系统不良反应发生情况。于手术前1天(T0)、手术结束即刻(T1)、术后3天(T3)、术后7天(T7)抽取外周静脉血,检测上述各时点C反应蛋白(CRP)和皮质醇(Cor)水平。
三、统计学方法
结果
1.输血情况:试验组病人术中出血量明显低于对照组,两组比较,差异有统计学意义(P<0.05)。试验组红细胞输注量、红细胞输注人数均低于对照组,两组比较,差异有统计学意义(P<0.05)。两组病人血浆输注量、血浆输注人数比较,差异无统计学意义(P>0.05)。见表2。
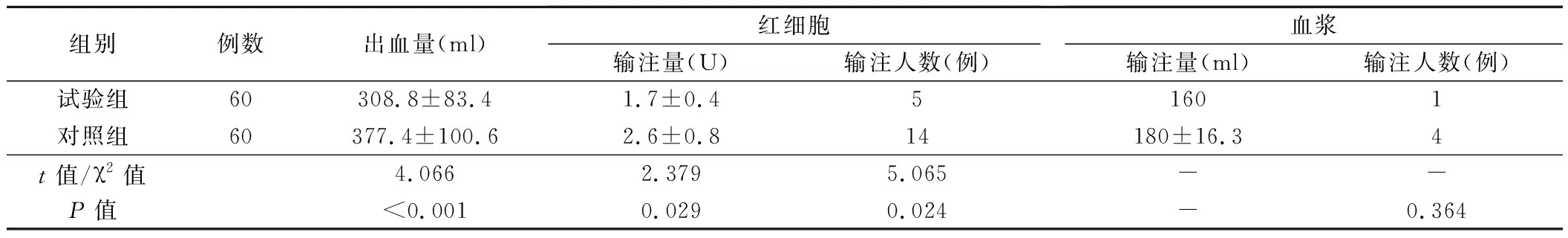
表2 两组病人输血情况的比较
2.应激反应指标:试验组T1、T3时点CRP水平明显低于对照组,两组比较,差异有统计学意义(P<0.05)。试验组T1时点Cor水平低于对照组,两组比较,差异有统计学意义(P<0.05)。两组病人T7时点CRP、Cor水平比较,差异无统计学意义(P>0.05)。见表3。
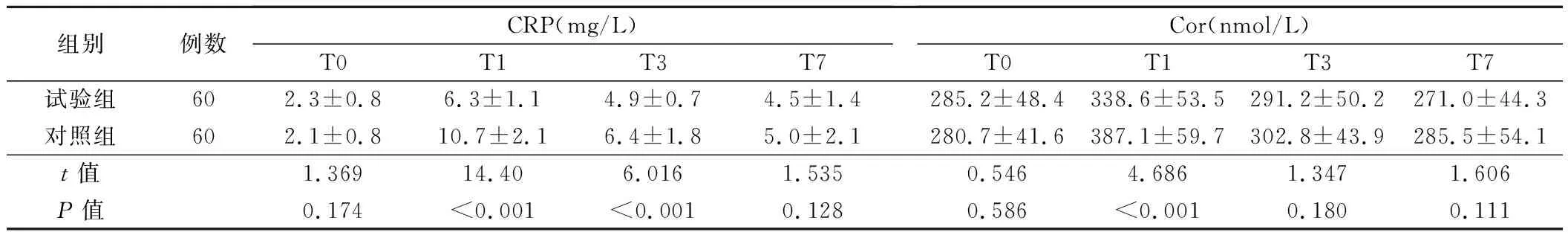
表3 两组病人各时点CRP、Cor的比较
3.肺部并发症比较:两组病人住院期间术后再次插管、低氧血症、肺部感染、肺不张发生率比较,差异无统计学意义(P>0.05)。见表4。
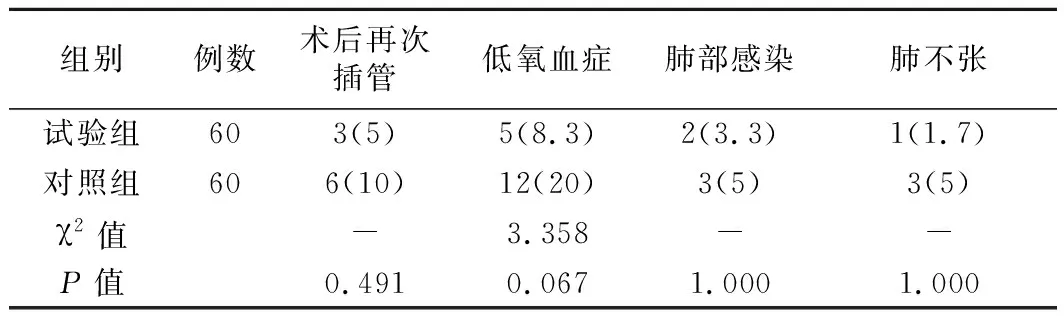
表4 两组病人肺部并发症的比较(例,%)
讨论
随着腹腔镜技术在临床中的广泛应用,CO2气腹对病人的不良影响逐渐引起重视。有研究显示,CO2气腹不仅可能导致病人术中肺顺应性降低、有效循环血量减少等不良反应,甚至可能诱发机体应激反应,严重影响病人预后[8]。有研究显示,CO2气腹能够诱发机体应激反应,而应激反应程度与压力大小、持续时间均存在直接联系[9]。CRP具有促进粒细胞、巨噬细胞的吞噬作用,在急性应激状态下含量呈升高趋势,是反映机体应激反应状态的关键指标之一[10]。本研究结果显示,试验组病人术后即刻、术后3天的CRP水平低于对照组,差异有统计学意义。本研究结果提示,施小潮气量联合低PEEP有抑制机体围术期及术后3天应激反应的效果,但对术后7天的应激反应无明显影响。Cor是反映机体应激反应的另一重要指标,术中CO2气腹、麻醉药物、手术刺激等各类因素均可兴奋交感神经,导致Cor升高[11]。本研究中试验组病人术后即刻Cor水平低于对照组,差异有统计学意义。本研究结果提示,小潮气量联合低PEEP对病人术中应激反应具有明显抑制效果,但术后Cor水平无明显差异,该变化趋势与CRP不完全一致,可能与其受昼夜波动影响有关。
术中出血是肝脏手术最常见的并发症,对病人围术期安全有直接影响。与开腹手术相比,尽管腹腔镜的应用在一定程度上减少术中出血量,但也无法避免在肝叶切除时出血[12]。Gao等[13]研究显示,小潮气量通气策略能够有效减少术中出血量。然而,Neuschwander等[7]研究则显示,小潮气量通气对病人术中出血量并无明显影响。本研究显示,试验组病人术中出血量,术中红细胞输注量和输注人数也少于对照组。目前,小潮气量联合低PEEP对术中出血量影响的机制尚不清楚,可能与小潮气量通气时膈肌下移幅度小,对腹腔血管压迫轻微,进而减少肝脏术区出血有关。
气管插管机械通气无法模拟生理状态下的呼吸状态。研究显示,容量控制通气有导致病人术后肺不张的风险,长时间气管插管还有可能导致肺部感染[14]。CO2气腹能够使病人肺顺应性降低40%,同时增加气道峰压,气道峰压与术后并发症发生率呈线性相关[15]。在本研究中,两组间术后再次插管、低氧血症、肺部感染、肺不张发生率并无明显差异。但值得注意的是,试验组病人术后低氧血症发生率低于对照组,差异无统计学意义,可能与本试验样本量较小有关。
本研究尚存在以下局限性:(1)受日常手术量的限制,本研究仅纳入120例病人,样本量相对较小,可能影响本研究所得结论的可靠性。(2)为保证病人围术期安全,本研究以BMI 18.5~27.9 kg/m2作为纳入标准之一,故小潮气量联合低PEEP肥胖病人中的应用效果尚待进一步评估。(3)受临床实际情况和人力条件所限,本研究并未对病人进行远期随访,故小潮气量联合低PEEP对腹腔镜下肝切除术病人的远期影响仍需更多试验加以验证。
综上所述,小潮气量联合低PEEP有助于减少腹腔镜下肝切除术病人术中出血量,并抑制机体围术期应激反应,但其对病人的远期影响仍待日后进一步论证分析。
