中西医结合治疗疣状斑块型汗孔角化症1例
2022-01-10张秋秋孙毅曾同祥
张秋秋,孙毅,曾同祥
(荆州市中心医院,湖北 荆州 434100)
1 临床资料
患者男,44岁,已婚,双足起疹伴明显瘙痒4个月余,加重1个月,曾多次在外院就诊,诊断为“湿疹”,予以外用糖皮质激素软膏及口服抗组胺药物治疗为主,瘙痒可暂缓解,但皮疹较前无明显变化。停药后皮疹面积逐渐扩大,瘙痒加剧。为求进一步诊治遂来我院。既往有脂肪肝病史5年,高尿酸病史1个月。家族中无类似病史。体格检查:各系统检查无明显异常。皮肤专科查体:左小腿胫前可见境界清楚的暗红色斑块,表面较多灰白色厚鳞屑,边缘略隆起,表面粗糙肥厚,右足背、足后跟可见类似皮疹,见图1。
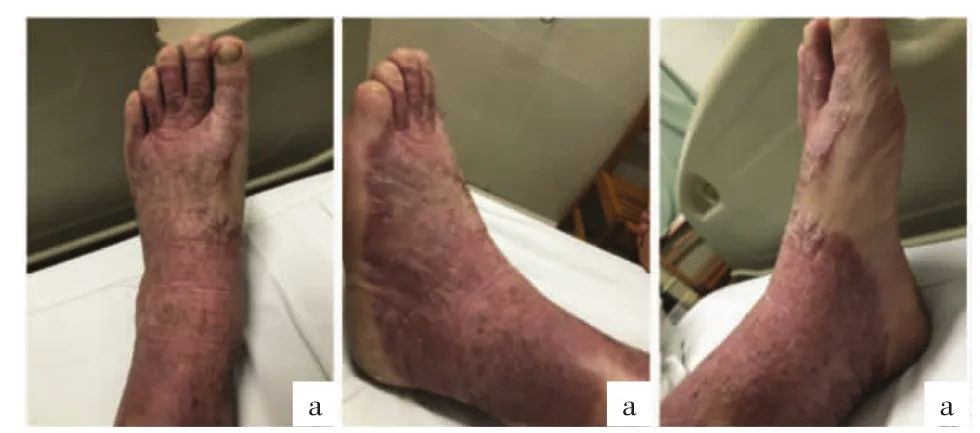
图1 患者临床表现
实验室检查:丙氨酸氨基转移酶59.1 U/L,尿酸469.0 μmol/L,载脂蛋白 A 1.14 g/L。血、尿常规等无明显异常。真菌镜检及培养阴性。皮肤组织病理:表皮层可见大量角化不全细胞,形似圆锥形板层样结构,上皮脚延长,颗粒层变薄或消失,棘层增厚,真皮浅层血管周围炎性细胞浸润,以淋巴细胞为主,见图2。
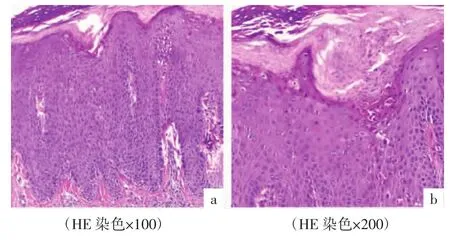
图2 皮损病理照片
诊断:结合患者临床及病理改变诊断为疣状斑块型汗孔角化症(Porokeratosis,PK)。治疗:系统给予维A胶囊口服,20 mg/次,2次/d,局部行中药洗剂(我科自制,主要成分为苦参、蛇床子、地肤子、黄柏、艾叶、花椒、当归、红花、白矾)泡洗双下肢15~20 min/d,随后给予复方氟米松包敷4 h,同时配合维生素E霜外用。2周后好转出院,目前还在随诊治疗当中。
2 讨论
PK是一种罕见的表皮角化性、常染色体显性遗传性皮肤病,由Mibelli等[1]于首先1893年首次报道。后来不同类型的PK陆续被报道出来。根据皮损的形态、分布及临床发展病史大致分为经典斑块型(PM)、线状型(LP)、掌跖点刺状型(PPPP)、播散性浅表光线性汗孔角化病(DSAP)、掌跖合并播散型(PPPD)等,其中DSAP是最常见的类型。PK的病因和发病机制尚不十分明确。根据已有的研究报道,认为大部分PK有家族遗传性,对于PM、PPPD和DSAP,已经明确定位其常染色体显性遗传模式[2]。PK的发生除与遗传易感性外,还可能受到外部因素的影响,如紫外线、感染性因素、机械损伤和免疫抑制等。还有研究发现部分PK患者与系统性疾病(如糖尿病、肝功能异常性疾病等)、某些皮肤疾病(如扁平苔藓、白癜风等)、器官移植(如肾移植、骨髓移植等)、药物(如噻嗪类利尿剂、糖皮质激素或硫唑嘌呤等免疫抑制剂)等有关[3]。
疣状斑块型PK,属于斑块型的一种特殊类型,最先由Lucker等[4]于1995年报道。临床上需与以下疾病相鉴别:包括肥厚型日光性角化病、斑块型银屑病、疣状扁平苔藓、皮肤疣状结核、深部真菌病等。本病例临床表现为双下肢大片不规则暗红色斑块,部分呈苔藓样变,表面覆少量白色鳞屑,界清,经取组织活检可以看到表皮层大量角化不全细胞形成的角化柱,似圆锥形板层样结构,其下方可见角化不良细胞,颗粒层变薄或消失,棘层增厚,这也是PK的特征性病理改变。由此可予以鉴别。
本病目前没有特效治疗方案,大多数患者可能只需要日常防晒、外用保湿剂,并定期检查恶性肿瘤即可。临床上也提出了一些有效的治疗方法,主要包括局部或系统使用维甲酸类,还可以局部外擦咪喹莫特、维生素D3及其衍生物、5-氟尿嘧啶和水杨酸等[5]。此外,一些物理治疗包括冷冻疗法、激光和手术治疗等对于小面积顽固性病例也有较好的疗效。还有报道氨基乙酰丙酸甲酯光动力疗法(MALPDT)对于治疗DSAP取得了显著的疗效[6]。本病例因皮损面积较大,笔者选用系统口服维甲酸类药物,结合局部中药泡洗、外擦糖皮质激素和水杨酸的复合制剂,经观察发现治疗后2周皮疹已得到较好缓解,原皮疹较前扁平,周边皮疹逐渐恢复正常。
有研究发现p53在几乎所有的PK皮损中的角质形成细胞中过度表达,p53的过表达通常与紫外线、电离辐射等相关,p53的基因突变参与了PK的恶变过程[7]。因PK有向鳞状细胞癌、基底细胞癌转化的风险,故临床上应该引起注意。如皮损为局限性改变时,最好采取手术治疗以彻底切除病灶。若皮损出现糜烂、溃疡改变及时就医处理。对于范围较大、长期处于曝光部位的皮疹应定期随访。
