玻璃体腔注射雷珠单抗联合玻璃体切除术治疗新生血管性青光眼的临床疗效观察
2022-01-08李艳丽
李艳丽
(濮阳市安阳地区医院 眼科,河南 安阳 455001)
研究显示,糖尿病发病率呈升高趋势,增殖性糖尿病视网膜病诱导新生血管性青光眼发病率也随之上升[1]。玻璃体切除术为该病症的主要治疗方案之一,其可通过手术操作,直接清除视网膜病变,促进视网膜复位,改善患者病情;但无法完全阻断病程进展,难以控制新生血管形成。雷珠单抗为抗血管内皮生长因子,可抑制增殖性糖尿病视网膜病诱导新生血管性青光眼患者视网膜病变[2]。本研究旨在对玻璃体腔注射雷珠单抗联合玻璃体切除术治疗新生血管性青光眼患者的临床效果进行分析,现报道如下。
1 资料与方法
1.1 一般资料
选取2015 年7 月至2020 年6 月濮阳市安阳地区医院眼科收治的150 例新生血管性青光眼患者,根据随机数字表法分为联合组和对照组,每组75 例。联合组男性42 例,女性33 例;年龄50~77 岁,平均(65.60±2.31)岁;左眼39 例,右眼36 例;新生血管性青光眼分期[3]:Ⅰ期41例,Ⅱ期34 例。对照组男性45 例,女性30 例;年龄52~78 岁,平均(65.47±2.76)岁;左眼40例,右眼35 例;新生血管性青光眼分期:Ⅰ期44例,Ⅱ期31 例。纳入标准:①符合《青光眼诊断与治疗学》[4]中新生血管性青光眼诊断标准,均为初治单眼患病;②发病原因均为糖尿病视网膜病变,具有玻璃体切除术手术治疗指征;③未合并其他类型青光眼;④签署知情同意书等。排除标准:①雷珠单抗过敏;②合并心、脑、肝、肾功能不全;③高度近视、眼部感染、既往合并眼部手术史;④合并血液系统疾病等。本研究通过医院伦理委员会批准。两组性别、年龄患病位置、新生血管性青光眼分期等基础资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
1.2.1 对照组 接受玻璃体切除术治疗:采用局部麻醉药物行球后麻醉,切除患眼大部分玻璃体,再将剩余玻璃体及周围组织渗血排除,剥离增殖的视网膜清除残余玻璃体及玻璃体内积血,除去视网膜前增殖膜;再通过法国光太集团公司Supra Scan 577 型矩阵激光治疗仪进行光凝。术后填充硅油,采用可吸收缝线缝合,然后给予妥布霉素地塞米松滴眼液(国药准字H20093842,成都恒瑞制药有限公司,5 mL:妥布霉素15 mg 与地塞米松5 mg),1 次/d,1 滴/次。
1.2.2 联合组 在对照组基础上给予玻璃体腔注射雷珠单抗治疗:于术前7 d,在角膜缘后4 mm、颞下方注入处垂直进针,控制针尖进入玻璃腔后注入雷珠单抗注射液(S20170003,瑞士诺华制药有限公司,10 mg/L)0.5 mg,7 d 后行玻璃体切除术治疗。
1.3 检测指标
①手术情况:观察并比较两组新生血管出血、手术时间、电凝情况;②视力:术前和术后1 周、术后6 个月,观察并比较两组最佳矫正视力、眼压,采用标准对数视力表进行检测最佳矫正视力,眼压采用日本尼德克有限公司NT-510 型非接触式眼压计进行检测;③血液流变学指标:术前和术后6 个月,采集两组空腹静脉血3 mL。通过全自动血液流变分析仪检测两组红细胞压积(HCT)、血小板黏附率(PAdT),将血液标本离心后(3 000 r/min,15 min),取上层血浆,通过全自动血液流变分析仪检测血浆黏度(PV);④并发症:术后6 个月观察并记录两组出现眼球疼痛、角膜水肿、前房积血、牵拉性视网膜脱离等并发症的情况。
1.4 统计学方法
数据分析采用SPSS 21.0 统计软件。计量资料以均数±标准差(±s)表示,比较用t检验;计数资料以率(%)表示,比较用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术指标比较
联合组手术时间较对照组短,而新生血管出血次数、电凝次数较对照组低,差异有统计学意义(P<0.05)。见表1。
表1 两组手术指标比较(n=75,±s)
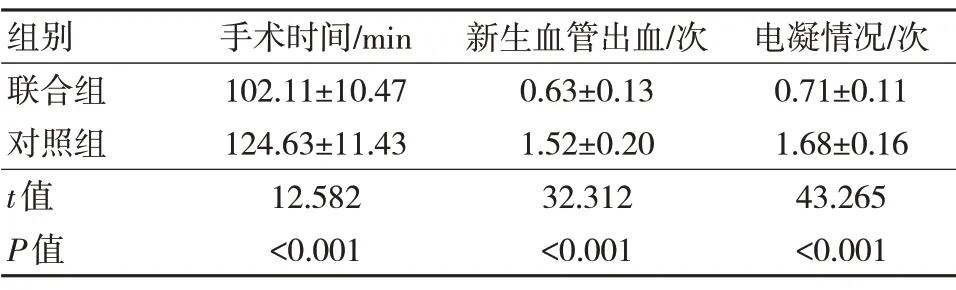
表1 两组手术指标比较(n=75,±s)
2.2 两组术前和术后1 周、术后6 个月眼压、最佳矫正视力比较
两组术前眼压、最佳矫正视力比较,差异无统计学意义(P>0.05)。两组术后1 周和术后6 个月眼压、最佳矫正视力呈较术前降低趋势,且联合组低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组术前和术后1 周、术后6 个月眼压、最佳矫正视力比较(n=75,±s)
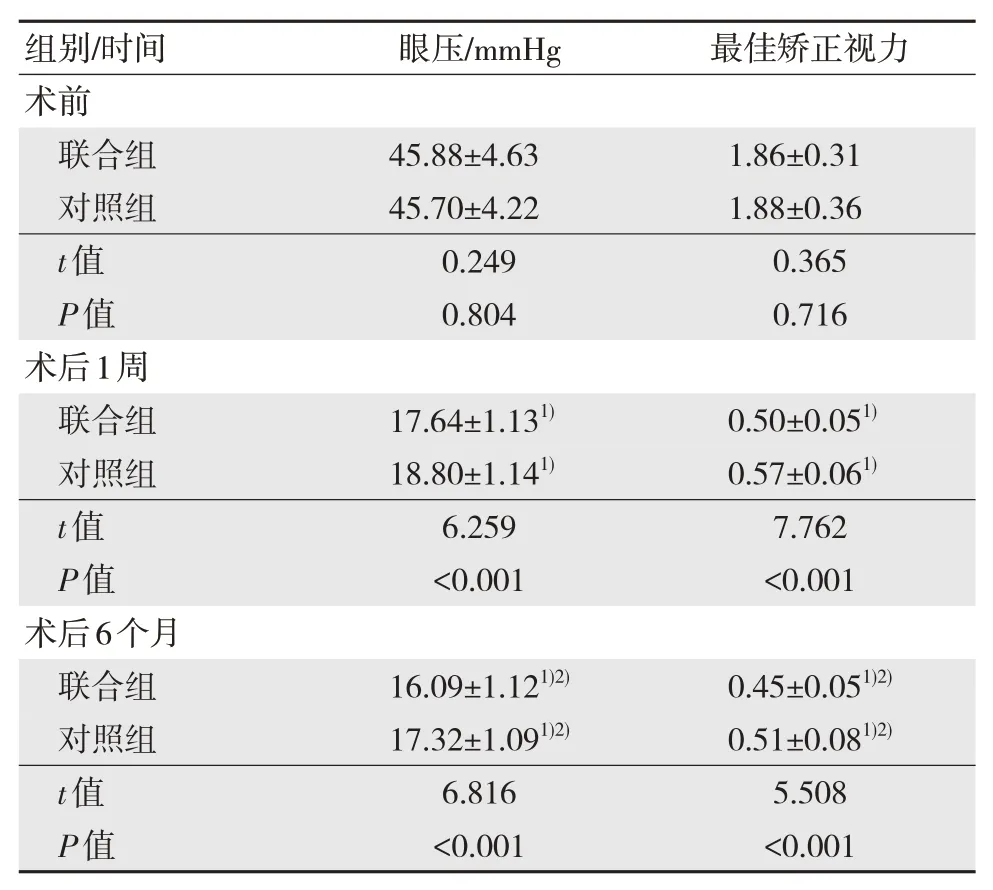
表2 两组术前和术后1 周、术后6 个月眼压、最佳矫正视力比较(n=75,±s)
注:1)与术前比较,P<0.05;2)与术后1 周比较,P<0.05。
2.3 两组术前和术后1 周血液流变学指标比较
两组术前HCT、PAdT、PV 水平比较,差异无统计学意义(P>0.05)。两组术后1 周HCT、PAdT、PV 水平较术前降低,且联合组低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组术前和术后1 周血液流变学指标比较(n=75,±s)

表3 两组术前和术后1 周血液流变学指标比较(n=75,±s)
注:†与术前比较,P<0.05。
2.4 两组术后6 个月并发症发生情况比较
术后6 个月,联合组角膜水肿1 例、牵拉性视网膜脱离0 例、眼球疼痛2 例、前房积血1 例,对照组眼球疼痛5 例、角膜水肿3 例、前房积血7例、牵拉性视网膜脱离1 例。联合组并发症发生率较对照组呈下降趋势(5.33%vs.21.33%),差异有统计学意义(χ2=8.308,P=0.004)。
3 讨论
增殖性糖尿病视网膜病可诱导新生血管性青光眼,患者视网膜血管新生严重,存在眼底血管出血、渗出、水肿症状,可造成不可逆的视力降低,故而积极控制新生血管形为治疗新生血管性青光眼的有效方式[5]。
玻璃体切除术为新生血管性青光眼主要手术治疗方案之一,可直接改善患者视网膜病变,但其手术难度大,且术后存在滤过泡瘢痕化,影响手术效果[6]。玻璃体腔注射雷珠单抗可缓解虹膜及房角血管新生,抑制结缔组织再生,降低术中及术后前房出血的发生率,有助于保持视野清晰,降低手术治疗时间,减轻手术损伤[7-8]。本研究中,联合组手术时间与对照组相比缩短,新生血管出血、电凝次数与对照组相比呈降低趋势,比较有差异;术后6 个月,研究组并发症发生率低于对照组,比较亦有差异,提示玻璃体腔注射雷珠单抗联合玻璃体切除术治疗新生血管性青光眼,可降低新生血管活跃度,提高手术治疗效果,降低并发症生率。邢敏艳等[9]研究亦显示,雷珠单抗辅助治疗新生血管性青光眼疗效好,且安全性高。
新生血管性青光眼患者的视网膜出现缺血、缺氧等症状,可促进机体释放血管内皮生长因子,进而加快生成血管及结缔组织,甚至可使前房角粘连,导致病情进展。手术操作可破坏新生血管的生长支架,但难以抑制新生血管性青光眼病情。雷珠单抗为人源化的重组单克隆抗体片段,具有抑制血管内皮生长因子的作用,其促使新生血管萎缩,可改善血流眼局部血液循环,降低新生血管性青光眼患者血流动力学紊乱,促进视网膜缺血区域血流贯通,降低血管通透性,促进房水引流。且其受阻避免手术牵拉对角膜组织的影响,能够减轻黄斑水肿、降低眼压,进而阻断病程进展,改善患者视力[10-12]。本研究结果显示,术后1周,联合组HCT、PAdT、PV 水平低于对照组,比较有差异;术前和术后1 周、术后6 个月,两组眼压、最佳矫正视力呈降低趋势,且联合组低于对照组,比较亦有差异,提示玻璃体腔注射雷珠单抗联合玻璃体切除术治疗新生血管性青光眼,可改善血液流变学指标,促进视力恢复,与既往研究[13]结果一致。
综上所述,玻璃体腔注射雷珠单抗联合玻璃体切除术治疗新生血管性青光眼,可改善手术相关指标及血液流变学指标,进而促进视力恢复,安全性较高,值得在临床工作中进一步研究应用。
