观察血管内介入治疗和手术夹闭治疗对颅内动脉瘤患者预后的影响
2022-01-07宋艳群
宋艳群
菏泽市第三人民医院,山东 菏泽 274000
颅内动脉瘤在临床中比较多见,属于神经外科疾病的一种,发病人群多以中老年人为主。主要是指患者脑动脉内腔受多种因素的影响而发生局限性异常膨出的情况,进而诱发动脉壁瘤状突出[1]。患病后的症状表现多包括呕吐、剧烈头痛、不同程度的视力障碍、视野障碍等,若病情严重,还会诱发多种心脑血管系统疾病,严重危害到患者的生活质量以及身心健康[2-3]。目前临床对此类患者多采取手术治疗手段,其主要包括手术夹闭治疗以及血管内介入治疗,前者需要实施开颅手术,其虽然能够具有止血迅速、操作简单方便的特点,但是会对患者机体带来较大创伤,因此患者术后并发症相对较多,其预后效果并不理想[4-5]。随着医学研究工作的不断推进,血管内介入治疗方法开始受到关注,患者经此法治疗后,可以对其并发症发生率有效控制,并进一步促进预后效果的提升[6]。该文为深入探讨二者在临床中的应用价值,特对2019年11月—2020年12期间该院接受治疗的76例颅内动脉瘤患者展开对比研究,现报道如下。
1 资料与方法
1.1 一般资料
研究对象共有76例,以随机分组法将患者纳入研究组、对照组中,每组均38例。研究组男20例,女18例;年龄47~73岁,平均(56.82±2.22)岁;根据患病部位进行划分,包括6例后循环动脉、17例后交通动脉、11例前交通动脉以及4例其他病灶部位。对照组男19例、女19例;年龄48~74岁,平均(56.77±2.18)岁;根据患病部位进行划分,包括7例后循环动脉、16例后交通动脉、10例前交通动脉以及5例其他病灶部位。组间患者基本资料对比,差异无统计学意义(P>0.05)。该研究已经征得患者本人和家属同意,且签署知情文书。该研究经医院伦理委员会审核通过。
纳入标准:经影像学检查以及临床诊断确诊为颅内动脉瘤患病标准的患者;临床资料完整,具有较好依从性,可接受随访的患者;在发病72 h以内接受手术治疗的患者。
排除标准:同时存在凝血功能异常的患者;同时患有严重器质性疾病的患者;同时患有各类炎性疾病、免疫系统疾病的患者;同时患有脑梗死、脑创伤或有其他手术禁忌证的患者等。
1.2 方法
两组患者在入院后均接受相同的诊治方法,包括降颅压、脱水等,对其各项生命体征变化密切关注。其中对照组患者接受手术夹闭治疗,经全麻后施以气管插管,根据血管造影结果定位动脉瘤具体位置,建立手术切口,逐层分离组织,将骨瓣去除,并将脑硬膜剪开,沿着脑裂向动脉瘤处分离,并将动脉瘤通过血管夹加以阻断,使粘连部位、动脉瘤得以分离。而后选取恰当的瘤夹进行夹闭,最终完成引流工作后,逐层缝合切口,并于术后2 d将引流管移除。
研究组患者接受血管内介入治疗,术前对患者全身进行2 h的肝素化操作,手术期间按照1.25 g/h的速度实施肝素化,确保患者收缩压水平在治疗期间能够维持在100 mmHg以内,同时按照20 μg/(kg·h)的速度进行尼莫地平的持续性泵注,避免患者发生脑血管痉挛问题。其具体麻醉方式与对照组一致,结合动脉瘤具体大小进行恰当弹簧圈的选择,经颈动脉将6F引导管置入其中,然后调整最佳操作角度,确保微导管能够送达到动脉瘤内距离瘤颈大约三分之一的位置,然后在瘤囊内送入微弹簧,确保其能够充分填塞,在确认无误后,将导管解脱,并常规缝合及包扎,对穿刺点实施沙袋压迫,嘱患者需在24 h内卧床休息。
所有患者在完成治疗后均应用相同的抗感染治疗,治疗时间为3 d,另配合降低颅内压、降血压等治疗手段,定期对其实施血管造影检查。
1.3 观察指标
观察两组患者围手术期相关指标,包括手术时间、住院时间、术中出血量。
观察两组患者治疗前后临床指标改善结果,其内容包括神经元特异性烯醇化酶、血髓鞘碱性蛋白、S100B蛋白水平,以上指标获取方式为:分别在患者治疗前及治疗后12周对其外周静脉血进行采集,样本采集量为4 mL,于常温状态下放置半小时后,经低速离心(3 000 r/min)处理10 min后,取上层血清实施酶联免疫吸附试验法检验。
观察两组患者预后效果,该指标经由格拉斯哥预后评分表做出评定,其内容包括死亡、植物生存(存在清醒周期、呼吸、但脑干反射消失,有较高死亡风险)、重度残障(患者意识虽然清醒,但是术后存在残疾,且日常生活无法自理,需要在他人的辅助配合下完成)、轻度残障(患者日常生活可以自理,存在轻度神经功能缺损情况,同时能够在他人的保护下完成一些日常工作)以及预后良好(患者可以正常工作、生活,术后整体恢复状态较好)。
观察两组患者并发症发生情况,包括电解质紊乱、脑积水、再出血、脑血管痉挛等。
1.4 统计方法
采用SPSS 19.0统计学软件分析数据,计数资料采用[n(%)]表示,进行χ2检验;计量资料采用(±s)表示,进行t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者围手术期相关指标对比
研究组各项指标均低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者围手术期相关指标对比(±s)Table 1 Comparison of related indicators in the perioperative period between the two groups of patients(±s)

表1 两组患者围手术期相关指标对比(±s)Table 1 Comparison of related indicators in the perioperative period between the two groups of patients(±s)
组别 手术时间(h) 住院时间(d) 术中出血量(mL)研究组(n=38)对照组(n=38)t值P值2.11±0.84 3.08±0.67 5.565<0.05 11.87±2.05 18.72±3.51 10.388<0.05 87.92±6.99 150.10±7.73 36.779<0.05
2.2 两组患者治疗前后临床指标对比
组间治疗前各项指标对比,差异无统计学意义(P>0.05),治疗后均有明显降低,同时研究组明显低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者治疗前后临床指标对比(±s)Table 2 Comparison of changes in clinical indicators between the two groups of patients before and after treatment(±s)

表2 两组患者治疗前后临床指标对比(±s)Table 2 Comparison of changes in clinical indicators between the two groups of patients before and after treatment(±s)
组别神经元特异性烯醇化酶(ng/mL)治疗前 治疗后血髓鞘碱性蛋白(μg/mL)治疗前 治疗后S100B蛋白(ng/mL)治疗前 治疗后研究组(n=38)对照组(n=38)t值P值21.52±2.87 21.60±3.01 14.18±1.67 17.65±1.88 15.30±2.58 15.36±2.01 1.38±0.27 1.41±0.22 0.64±0.24 0.93±0.31 0.022 8.506 0.113 0.982<0.05 0.910 6.54±1.47 9.76±1.20 10.460<0.05 0.530 0.597 4.559<0.05
2.3 两组患者预后效果对比
研究组预后效果显著优于对照组,差异有统计学意义(P<0.05)。见表3。
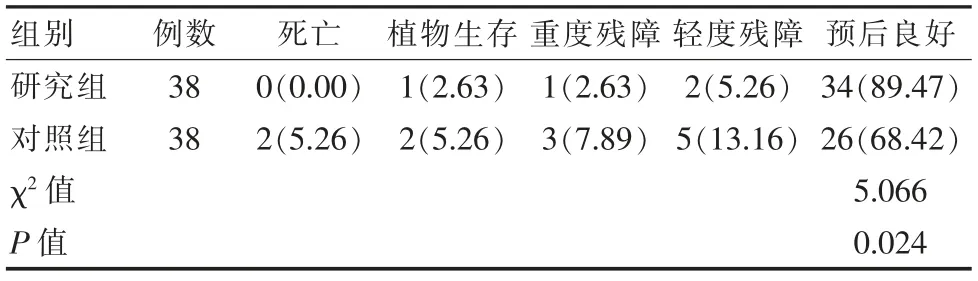
表3 两组患者预后效果对比[n(%)]Table 3 Comparison of prognosis effect between the two groups of patients[n(%)]
2.4 两组患者并发症发生率对比
研究组并发症发生率显著低于对照组,差异有统计学意义(P<0.05)。见表4。
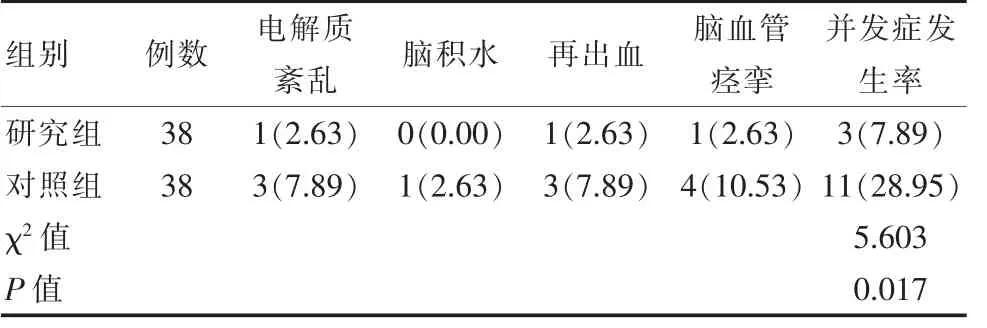
表4 两组患者并发症发生率对比[n(%)]Table 4 Comparison of the incidence of complications between the two groups of patients[n(%)]
3 讨论
目前临床针对颅内脑动脉瘤产生的机制以及发病原因尚未获得统一结论,大多数研究学者认为主要原因是血流动力学发生改变,通常此类患者会同时存在动脉粥样硬化,也有一些学者认为导致该疾病产生的主要因素包括获得性内弹力层的破坏[7-8]。患病后,往往会导致患者生命安全受到巨大威胁,同时其也是导致蛛网膜下腔出血的重要因素之一,约有四分之一的患者在其出现颅内动脉瘤破裂后会丧失生命,即便得以幸存,也非常容易留下神经功能缺损[9-10]。因此在患病后,需要及时采取科学有效的诊治手段,以确保致残率、致死率能够得到有效控制[11]。
在对颅内脑动脉瘤患者实施临床医治时,最为常用的治疗方法为手术夹闭的方式,该方法需通过开颅的方式分离脑组织间隙,然后将动脉瘤充分暴露后以结扎的形式将动脉瘤血液供应阻断,进而降低动脉瘤破裂问题的产生概率,确保患者脑功能可以正常运动[12-13]。该方式虽然具有较好的手术视野,但是由于需要建立较大手术切口,因此患者在术后往往容易出现多种并发症,对其预后效果带来不利[14]。随着医学研究的逐步推进,血管介入治疗逐渐受到关注,其在实施的过程中可以确保患者无需开颅便可完成治疗,因此创伤面积相对更小,术后恢复速度显著更快,对于提升预后效果具有重要意义[15]。此外,神经元特异性烯醇化酶主要能够对患者神经元细胞受损情况进行有效反应;血髓鞘碱性蛋白属于反应中枢神经进行损伤程度的指标;而S100B蛋白则为神经细胞损伤标志酶,主要分布在神经元细胞内,当其发生破损后,该物质会大量涌入血液中[16-17]。因此以上指标均能够客观体现患者脑损伤情况。该研究中,研究组与对照组患者在治疗后的相关指标均有降低,但研究组神经元特异性烯醇化酶(14.18±1.67)ng/mL、血髓鞘碱性蛋白(6.54±1.47)μg/mL、S100B蛋白水平 (0.64±0.24)ng/mL降低幅度更大 (P<0.05),由此能够看出在应用血管介入治疗后,患者诊治效果更为理想,其结果与李舜等[18]在相关报道中指出介入组治疗后MBP(6.59±1.96)μg/mL、NSE(14.28±1.85)ng/mL及S100B水平(0.65±0.27)ng/mL均低于开放组(P<0.05)的结果一致,这也再次印证其治疗手段的可行性。此外,该次研究结果显示,研究组围手术期相关指标、预后效果、并发症发生率均较对照组更优(P<0.05)。
综上所述,颅内脑动脉瘤患者在接受临床诊治中,选用血管介入治疗所产生的诊治效果更加突出,患者各项临床指标均有良好改善,其出现并发症的情况较少,因此具有更好的安全性,值得进一步深入分析与探究。
