腹腔镜直肠癌根治术中保留左结肠动脉在直肠癌患者治疗中的应用研究
2022-01-05冯永江李小军林鑫星计小刚王同山单保安
冯永江,李小军,林鑫星,计小刚,王同山,单保安
(盐城市大丰人民医院胃肠外科,江苏 盐城 224100)
直肠癌属于消化系统很常见的一种恶性肿瘤,是大肠癌的一种,大多数的直肠癌都是由于直肠腺瘤癌变引起,从形态学上可以看到黏膜的组织增生,以及后期的腺瘤形成,在经过很多年的演变会形成腺瘤癌变,也就是形成直肠癌。腹腔镜下直肠癌全直肠系膜切除术是治疗直肠癌最主要的术式之一。该术式通常不保留左结肠动脉,完全可以保证结肠肛管的吻合口血运,但术后吻合口瘘发生风险高[1];而保留左结肠动脉先游离间隙,辨认清楚肠系膜下动脉、静脉的走行以后,再显露肠系膜下的动脉根部,这样既有助于暴露,又可避免在分离血管时误伤深部的血管神经和输尿管,减少并发症发生风险[2]。但现今临床上对于该手术中是否保留左结肠动脉存在较大的争议,因此开展本研究,主要为探讨腹腔镜直肠癌根治术中保留左结肠动脉对患者机体外周血CD3+、CD4+、CD8+百分比及CD4+/CD8+比值的影响,现报道如下。
1 资料与方法
1.1 一般资料 按随机数字表法将盐城市大丰人民医院2018年5月至2021年5月收治的100例直肠癌患者分为对照组(50例)和观察组(50例)。对照组中男、女患者分别为29、21例;年龄25~75岁,平均(53.26±7.64)岁;肿瘤距肛缘距离2~8 cm,平均(5.13±0.74) cm;肿瘤分期:Ⅰ期18例,Ⅱ期21例,Ⅲ期11例。观察组中男、女患者分别为27、23例;年龄26~77岁,平均(53.37±7.59)岁;肿瘤距肛缘距离2~9 cm,平均(5.33±0.72) cm;肿瘤分期:Ⅰ期16例,Ⅱ期20例,Ⅲ期14例。纳入标准:与《结直肠癌规范化诊疗》[3]中的诊断标准符合者;年龄25~77岁者;依从性较高者;精神状态正常且可进行有效的语言沟通者等。排除标准:自身免疫系统或血液系统疾病者;肝、肾功能严重不全者;合并其他重要器官恶性肿瘤者;既往腹部手术史者;肿瘤距离肛缘≤ 5 cm者等。本研究经盐城市大丰人民医院医学伦理委员会批准,患者及家属均知情同意。
1.2 手术方法 两组患者在腹腔镜直肠癌根治术之前先进行常规筛查,之后予以患者降糖、降压等对症处理,同时还需进行对应的实验室及相关影像学检查,对患者的肝肾功能进行全面评估,为手术做好准备。术前3 d需对患者进行饮食控制,保持进食为全流质食物;术前1 d需进行灌肠处理,采用硫酸镁口服清洁灌肠。由同一组手术医师对两组患者进行腹腔镜直肠癌根治手术,且手术整个过程需严格按照直肠全系膜切除的原则执行。予以患者脚高头低的体位进行手术,采用气管插管方式对患者进行全麻手术,同时建立静脉通道,并连接心电图对其心率进行监测。采用五孔法建立气腹通道,通过脐下缘孔的位置,借助腹腔镜探查腹腔,找到病变部位,降结肠乙状结肠剪开侧腹膜,向上延展到结肠脾区,向下到腹膜返折区,右侧游离乙状结肠,将输尿管展露,中央入路将后腹膜打开,头侧解剖,观察肠系膜下动脉方向。观察组患者在腹腔镜直肠癌根治术中保留左结肠动脉,将肠系膜下动脉血管鞘打开,使左结肠动脉露在外面,于0.5~1.0 cm处将肠系膜下动脉隔断,清扫肠系膜下静脉周围淋巴结并分离脂肪组织,距肿瘤下侧> 2 cm处,将肠管切断,左下腹辅助切口,拉出肠管,连同系膜切除肿瘤及周围肠管,用管型吻合器行端吻合,重新建立消化道,置管引流,关闭切口。对照组患者在腹腔镜直肠癌根治术中不保留左结肠动脉,距肠系膜根部1.0~1.5 cm结扎、切断血管,清扫肠系膜下血管根部淋巴结。两组患者均观察至出院,并进行随访3个月。
1.3 观察指标 ①对两组患者手术相关指标进行比较,包括术后首次排便、腹痛腹胀持续、住院时间。②术前、术后3个月采用胃肠道生活质量指数表(GIQLI)[4]评分对两组患者生活质量与胃肠道功能进行对比分析,GIQLI评分主要包括36个维度,各个项目最低分0分,最高分4分,总分144分,分值越高,生活质量越高;采用膀胱功能评定量表评分[5]对两组患者排尿功能进行对比分析,总共包括6个项目,各个项目最低分0分,最高分5分,总分30分,分值越高,排尿功能越好。③对两组患者免疫功能进行对比分析,分别于术前、术后3 d采集两组患者空腹静脉血3 mL,用流式细胞仪检测外周血CD3+、CD4+、CD8+百分比,计算CD4+/CD8+比值。④术后3个月,对两组患者并发症发生情况进行对比分析:包括吻合口瘘、切口感染、尿潴留、性功能障碍。
1.4 统计学方法 应用SPSS 21.0统计软件分析数据,计量资料(手术相关指标、GIQLI评分、膀胱功能评定量表评分及免疫功能指标)、计数资料(并发症发生率)分别用 (±s)、[例 (%)]表示,分别行t、χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 手术相关指标 观察组患者术后首次排便、腹痛腹胀持续、住院时间与对照组比均显著缩短,差异均有统计学意义(均P<0.05),见表1。
表1 两组患者手术相关指标比较( ±s , d)

表1 两组患者手术相关指标比较( ±s , d)
组别 例数 首次排便时间 腹痛腹胀持续时间 住院时间对照组 50 3.97±0.72 2.98±0.51 10.68±2.03观察组 50 2.11±0.54 1.89±0.32 6.84±1.52 t值 14.614 12.801 10.707 P值 <0.05 <0.05 <0.05
2.2 GIQLI评分、膀胱功能评定量表评分 术后3个月两组患者GIQLI评分、膀胱功能评定量表评分与术前比均显著升高,且观察组高于对照组,差异均有统计学意义(均P<0.05),见表 2。
表2 两组患者GIQLI评分、膀胱功能评定量表评分比较( ±s , 分)

表2 两组患者GIQLI评分、膀胱功能评定量表评分比较( ±s , 分)
注:与术前相比,*P<0.05。GIQLI:胃肠道生活质量指数表。
组别 例数GIQLI评分 膀胱功能评定量表评分术前 术后3个月 术前 术后3个月对照组 50 79.51±10.58 93.21±8.19* 13.02±3.98 19.85±2.34*观察组 50 79.42±10.65 100.06±5.45* 13.06±4.16 28.05±1.02*t值 0.042 4.924 0.049 22.715 P值 >0.05 <0.05 >0.05 <0.05
2.3 免疫功能 术后3 d两组患者外周血CD3+、CD4+百分比及CD4+/CD8+比值与术前比均显著降低,CD8+百分比显著升高,差异均有统计学意义(均P<0.05),但术后3 d两组间比较,差异均无统计学意义(均P>0.05),见表3。
表3 两组患者免疫功能指标比较( ±s)
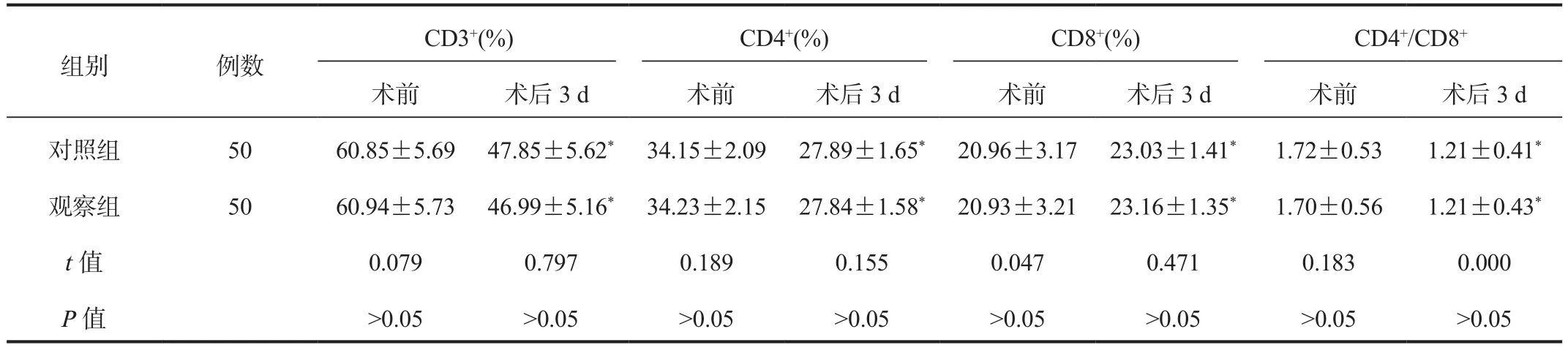
表3 两组患者免疫功能指标比较( ±s)
注:与术前相比,*P<0.05。
组别 例数CD3+(%) CD4+(%) CD8+(%) CD4+/CD8+术前 术后3 d 术前 术后3 d 术前 术后3 d 术前 术后3 d对照组 50 60.85±5.69 47.85±5.62* 34.15±2.09 27.89±1.65* 20.96±3.17 23.03±1.41* 1.72±0.53 1.21±0.41*观察组 50 60.94±5.73 46.99±5.16* 34.23±2.15 27.84±1.58* 20.93±3.21 23.16±1.35* 1.70±0.56 1.21±0.43*t值 0.079 0.797 0.189 0.155 0.047 0.471 0.183 0.000 P值 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05
2.4 并发症发生情况 术后3个月,观察组患者发生吻合口瘘1例,切口感染0例,尿潴留1例;对照组患者发生吻合口瘘3例,切口感染2例,尿潴留3例,性功能障碍1例,观察组患者的并发症总发生率为4.00%(2/50),与对照组的18.00%(9/50)比显著降低,差异有统计学意义(χ2= 5.005,P<0.05)。
3 讨论
直肠癌属于消化系统疾病常见恶性肿瘤之一。传统直肠癌切除术将乙状结肠和直肠直接切除,优点是创伤性小,保留肛门且功能良好,但不适用于肿瘤体积较大,扩散浸润组织范围较广的直肠癌患者[6]。
保留左结肠动脉的腹腔镜直肠癌根治术可确保近端结肠血供,降低吻合口张力,从而避免吻合口缺血,造成吻合口瘘。保留左结肠动脉还可消除因为左结肠动脉走行周围的组织而至的左结肠动脉完全悬空,从而降低小肠肠管钻入其间,形成内疝,避免梗阻肠管因为肠腔增粗张力增大,导致左结肠动脉血管袢撕裂引起急性大出血等情况的发生[7-8]。本研究中,观察组患者术后首次排便、腹痛腹胀持续时间与对照组比均显著缩短,提示腹腔镜直肠癌根治术中保留左结肠动脉可缩短患者的胃肠功能改善时间和住院时间,与张军等[9]研究趋势一致。保留左结肠动脉的腹腔镜直肠癌根治术通常从肿瘤的远端进行,可确保直肠系膜完整切除和提高环周切缘阴性率,同时保障了吻合口的血供,且在腹腔镜辅助的直肠癌全直肠系膜切除术中,保留左结肠动脉的低位结扎能够保护吻合口近端的血运,降低术后吻合口近端肠管发生血运障碍的概率,从而降低并发症发生情况。本研究中,术后3个月观察组患者GIQLI评分、膀胱功能评定量表评分与对照组比均显著升高,并发症总发生率显著降低,提示腹腔镜直肠癌根治术中保留左结肠动脉对患者胃肠功能有显著改善作用,提高患者的生活质量,还可降低患者的并发症发生率,与赵国栋等[10]研究结果相比趋势一致。此外,手术过程中,应激反应对患者造成影响,干扰免疫力,导致术后免疫力下降。但术后3 d两组间各免疫指标对比,差异无统计学意义,提示腹腔镜直肠癌根治术中左结肠动脉保留与否对直肠癌患者术后免疫功能无明显影响。
综上,腹腔镜直肠癌根治术中保留左结肠动脉可有效改善患者的胃肠功能,提高患者的生活质量,缩短患者的住院时间,还可降低患者的并发症发生率,但腹腔镜直肠癌根治术中保留左结肠动脉与否对直肠癌患者免疫功能的影响无较大差异,临床可结合患者具体病情选择手术方案。
