亚急性胆囊炎应用经皮囊穿刺造瘘联合择期LC治疗的效果观察
2021-12-28王恒
王恒
(南阳市中心医院普通外科肝脏病区,河南 南阳 473000)
急性胆囊炎是细菌感染和胆囊管梗阻引起的常见急腹症,通常需要急诊手术治疗,腹腔镜胆囊切除术(LC)作为治疗急性胆囊炎的首选手段,对患者造成创伤小,患者术后恢复快[1]。多数急性胆囊炎患者可及时至医院接受治疗,但仍有部分患者延误而使疾病进展至亚急性阶段,存在胆囊炎症水肿和粘连严重、胆囊三角解剖结构不清等病理改变,增加治疗难度[2]。本次研究选取2016年1月~2019年6月我院收治的行经皮胆囊穿刺造瘘联合择期LC治疗的亚急性胆囊炎125例。报道如下。
1 资料与方法
1.1 一般资料 选取2016年1月~2019年6月我院收治的亚急性胆囊炎125例患者,分为观察组66例和对照组59例。对照组中男32例、女27例;年龄30~70(55.46±9.32)岁;病程(4.12±1.07)天;坏疽性胆囊炎15例、化脓性胆囊炎44例。观察组中男35例、女31例;年龄32~71(56.32±10.49)岁;病程(4.04±0.95)天;坏疽性胆囊炎18例、化脓性胆囊炎48例。两组患者在性别、年龄、病程等一般资料比较,无显著差异(P>0.05),具有可比性。
1.2 纳入与排除标准 纳入标准:符合亚急性胆囊炎诊断标准[3];排除标准:(1)胆管结石;(2)存在手术禁忌;(3)凝血功能障碍;(4)患有精神疾病者。
1.3 手术方法 所有患者入院后均积极完善相关检查,给予静脉补液、胃肠减压、抗感染等治疗。观察组行经皮胆囊穿刺造瘘联合择期LC治疗。经皮胆囊穿刺造瘘:患者取左侧卧位,B超探查胆囊底部位置,确定穿刺点,局麻后穿刺点行3mm小切口,B超引导下经皮穿刺进入胆囊底部,拔出针芯,回抽出胆汁确认套管头端已位于胆囊内,将猪尾型8Fr引流管向胆囊腔内送入4~6cm,体表缝合固定引流管,连接无菌引流袋,术后给予补液、抗感染治疗,持续关注胆囊壁厚度,待三角区水肿消退、胆囊壁<5mm时,方可行择期LC。对照组患者入院确诊后行LC,采用常规三孔法,常规放置腹腔引流管,予以抗感染治疗。
1.4 指标检测方法 于术前及术后7天抽取患者空腹静脉血,置入离心机3400r/min离心10min,提取上层清液为血清样本,使用迈瑞BS−220全自动生化分析仪测定患者血清白谷丙转氨酶(ALT)、谷草转氨酶(AST)水平。
1.5 临床观察指标 比较两组患者手术时间、术中出血量、住院时间的差异,比较两组患者术前与术后7天肝功能水平(ALT、AST)水平变化,并比较治疗7天后,两组患者术后并发症发生情况差异。
1.6 统计学处理 数据采用SPSS 20.0统计学软件进行统计学分析,计量资料以±s表示,行t检验;计数资料以例(百分率)表示,行χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组手术时间、术中出血量、住院时间指标比较 观察组手术时间、术中出血量、住院时间均低于对照组(P<0.05)。见表1。
表1 两组手术相关指标比较(±s,n(%)]
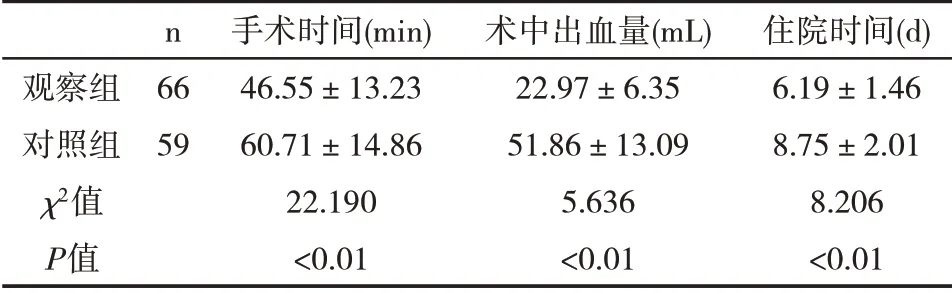
表1 两组手术相关指标比较(±s,n(%)]
n观察组对照组χ2值P值6659手术时间(min)46.55±13.2360.71±14.8622.190<0.01术中出血量(mL)22.97±6.3551.86±13.095.636<0.01住院时间(d)6.19±1.468.75±2.018.206<0.01
2.2 两组肝功能水平比较 术后7天,两组患者血清ALT、AST水平均较术前显著降低,且观察组明显低于对照组(P<0.05)。见表2。
表2 两组肝功能水平比较(±s)
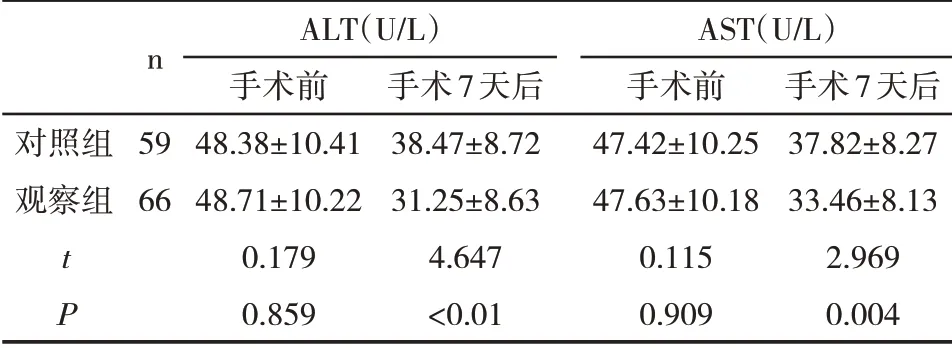
表2 两组肝功能水平比较(±s)
n对照组观察组5966 t P ALT(U/L)手术前48.38±10.4148.71±10.220.1790.859手术7天后38.47±8.7231.25±8.634.647<0.01 AST(U/L)手术前47.42±10.2547.63±10.180.1150.909手术7天后37.82±8.2733.46±8.132.9690.004
2.3 两组并发症发生率比较 观察组患者胆漏、切口感染发生率略低于对照组,但无明显差异(P<0.05)。观察组总发生率明显低于对照组(P<0.05)。见表3。
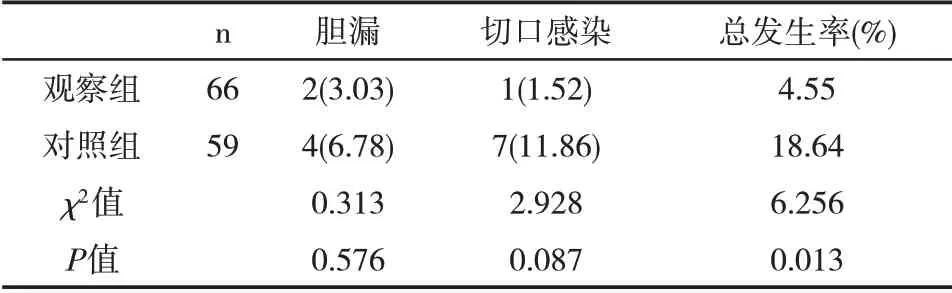
表3 两组术后并发症发生率比较[n(%)]
3 讨论
亚急性胆囊炎患者发病后主要表现为腹痛、恶心、呕吐与高热,起病急,病情变化快,治疗不及时可诱发弥漫性腹膜炎或急性胰腺炎[4,5]。
以往对于亚急性胆囊炎患者,一般先行药物保守治疗,但胆囊壁细胞已发生不可逆的缺血缺氧性坏死,待病情控制后仍需行LC,存在诸多弊端[6]。本研究结果显示,观察组手术时间、术中出血量、住院时间均低于对照组,可能原因为亚急性胆囊炎患者存在胆囊肿大、胆囊壁增厚等病理改变,为经皮胆囊穿刺造瘘创造了条件,观察组在行LC术前行经皮胆囊穿刺造瘘,减轻胆囊三角区炎症水肿和粘连,减小胆囊体积,扩大手术视野,简化LC操作难度,从而减少熟手胆漏、消化道出血等并发症的发生[7]。本研究中,观察组并发症发生率为4.55%,低于对照组的18.64%;与周志林等[8]报道结果一致。
亚急性胆囊炎可造成患者胆囊收缩功能异常,患者局部抵抗力下降,导致细菌可经胆管入侵肝脏损害肝细胞;此外,胆囊因压力增高可引起胆汁反流入肝,损害肝细胞,从而导致亚急性胆囊炎患者肝功能障碍。本次研究结果发现,术后7天,观察组ALT、AST水平明显低于对照组,这说明经皮胆囊穿刺造瘘联合择期LC治疗可显著改善亚急性胆囊炎患者肝功能。分析原因认为,经皮胆囊穿刺造瘘联合择期LC治疗先通过引流降低胆囊压力,抗感染治疗减少内毒素对肝脏的损伤,从而保护患者肝功能。
综上所述,与急诊LC相比,经皮胆囊穿刺造瘘联合择期LC治疗亚急性胆囊炎疗效显著,经皮胆囊穿刺造瘘预处理能有效减轻胆囊炎症水肿,降低手术风险,提高LC手术安全性和成功率,值得临床推广。
