基于GBM分类器构建CTE标签评估不同程度活动期溃疡性结肠炎
2021-12-26孟令思赵帅郭君武
孟令思,赵帅,郭君武
溃疡性结肠炎(ulcerative colitis,UC)是一种病因和发病机制尚未明确的慢性非特异性炎症,发病时常累及结肠和直肠,以青壮年时期发病较多见,其病程以缓解和复发为特征[1]。随着病程的延长和病情的加重,UC患者可逐渐出现大出血、穿孔等严重并发症,甚至可发生癌变。我国流行病学调查结果显示,UC患者发生癌变的概率高达0.8%[2-3]。准确评估患者病情的活动度对临床制订合理的治疗方案和准确评估疗效有重要指导意义,对延缓病情进展、预防并发症的发生至关重要。
根据我国炎症性肠病诊断与治疗的共识意见,采用改良的Mayo临床评分方法对UC患者的疾病进展情况进行评估,并可根据评分将病变程度分为轻度、中度和重度[4]。这种评分方法中需要结合肠镜检查结果,肠镜可对病灶部位直接成像,同时可取样进行活检,但是对于重度UC患者,肠镜检查有导致肠道穿孔和病情加重的风险[5-6],而且肠镜为有创性检方法,患者接受程度较低。CT肠道成像(computed tomography enterography,CTE)具有较高的组织对比度,成像速度较快且无侵袭性,可同时显示肠壁和肠腔,且可反复检查,无肠镜检查的各种并发症,目前CTE已经广泛应用于炎性肠病的辅助诊断[7]。已有研究者利用CTE表征构建CTE得分系统来评估患者的Mayo分组,但评估过程相对较繁琐[8]。
人工智能尤其是医学影像人工智能的兴起,可进行疾病的初筛工作,从而可减轻影像科医师的临床工作负荷[9]。目前随机森林方法已经广泛应用于疾病影像的分类学习,如治疗前疾病分期和良恶性病变的鉴别等。随机森林存在分类较弱等缺点,可利用多个分类器如梯度提升机(gradient boosting machine,GBM)分类器以多个随机森林作为基分类器,优化对疾病评估所需的图像特征,提高总分类器的分类效能,减少临床工作量。
因此本研究尝试基于CTE征象利用GBM分类器构建诊断模型来预测UC患者的病变程度(基于Mayo评分),旨在为临床提供一种有助于UC患者病情评估和精准化治疗的无创性智能评估方法。
材料与方法
1.一般资料
本组研究为回顾性分析,纳入本院2017年9月-2020年9月临床首诊为UC的患者共计223例。患者入组标准:①结合临床症状和结肠镜检查确诊为UC;②患者于结肠镜检后7日内接受CTE检查,且由本科室诊断医师对CT图像质量进行评估,图像质量能满足诊断要求(图像上肠腔内容物较少、对比剂充盈或大部分充盈、肠壁显示清晰);③满足中华医学会消化病学分会炎症性肠病学组制定的UC诊断标准[4]。筛除标准:①心、肺和肾等重要脏器功能不全;②有碘对比剂过敏史;③有胃肠道手术史;④妊娠或哺乳期患者;⑤CT图像质量不符合诊断要求;⑥患者不同意入组。本研究中最终纳入157例UC患者,剔除66例。
本研究获得郑州大学第二附属医院伦理委员会批准,入组患者均签署知情同意书。
2.病变程度的评估
综合关于UC治疗和诊断的欧洲及国内各种共识[4,10,11],采用改良后Mayo评分系统,由两位具有5~10年临床诊断经验的消化科医师基于单盲原则对UC患者进行独立评分,最终取两者的平均值作为患者的Mayo评分,总得分为3~5分为轻度UC,6~10分为中度UC,11~12分为重度UC。
3.CTE检查方法
患者均于肠镜检查后7日内行CTE检查,使用Siemens Somatom Definition Flash双源CT机进行平扫及双期增强扫描。患者于检查前1日采用低渣饮食且口服番泻叶水清洁肠道,检查当日禁食早餐。CTE扫描前1 h,患者每15 min口服2.5%甘露醇溶液300~400 mL,总量1200~1600 mL。CTE扫描前10 min肌肉注射20 mg山莨菪碱。扫描时患者取仰卧位,扫描范围自隔顶至耻骨联合水平。采用智能触发扫描,将腹主动脉作为触发点,触发阈值为100 HU。扫描参数:120 kV,200~250 mAs,扫描层厚5.0 mm,螺距0.6, 0.5 s/r,视野380 mm×380 mm,矩阵512×512,重建层厚1.0 mm。采用双筒高压注射器经肘静脉注射碘海醇(350 mg I/mL),剂量1.0~1.2 mL/kg,注射流率4.0 mL/s。在实际临床工作中,在检查前患者可能因肠道功能障碍等原因无法进行有效的导泻和灌肠清洁,导致物理结肠准备不足(图1),因此患者CTE检查后,需由诊断医师对图像质量进行评估,对肠内残留物、肠道扩张程度和图像伪影三个方面进行评分,将每项得分≥3的患者纳入本研究[11]。

图1 溃疡性结肠炎的主要CTE征象。a)男,16岁,轻度UC,增强扫描静脉期示结肠肠壁增厚、肠壁异常强化(箭);b)男,33岁,轻度UC,增强扫描静脉期示肠壁增厚、黏膜分层(箭);c)男,37岁,重度UC,静脉期增强扫描示横结肠肠腔狭窄(短箭)、结肠袋消失(长箭);d)男,37岁,静脉期增强扫描示直肠周围脂肪沉积(长箭)、肠系膜充血(短箭);e)男,37岁,UC,静脉期增强扫描显示淋巴结增大(箭头)、直肠壁内黏膜囊泡(短箭)和靶征(长箭);f)男,43岁,重度UC,冠状面MIP图像示梳齿征(箭);g)女,35岁,中度UC,增强动脉期冠状面重组图像示结肠袋消失(箭);h)女,35岁,中度UC,增强动脉期矢状面重组图像示肠壁增厚、肠壁异常强化及肠黏膜息肉(箭)。
4.CTE图像评估
将所有患者的图像传输至PACS。由两位分别具有5和10年诊断经验的放射科医师在单盲原则下进行阅片,观察并记录以下13个CTE征象(结果以阳性和阴性来记录)。a)病变范围分为E1(直肠乙状结肠交界处的直肠炎)、E2(脾曲下方的左侧结肠炎)和E3(脾曲上方广泛性结肠炎)三个级别[12-14];b)肠壁增厚厚度:肠管在扩张良好时厚度>4 mm即为增厚,并测量肠壁增厚的厚度值[15];c)黏膜分层:即肠壁环形增厚,表现为肠壁低密度环形影[15];d)肠壁异常强化:在增强扫描图像上,局部肠壁强化程度明显高于相邻的正常肠管[16];e)肠系膜充血:增强后肠系膜 密度增加和肠系膜血管增多;f)直肠周围脂肪沉积:直肠周围脂肪沉积导致正常生理状态下充盈较好的直肠形态变扁,直肠左右径明显低于前后径[16];g)淋巴结增大:淋巴结最短直径>5 mm;h)黏膜囊泡:黏膜下存在含气囊泡;i)肠腔狭窄:肠管扩张受限,狭窄部位近心端常伴有肠管扩张;j)结肠袋消失:结肠均匀变细,呈铅管状改变;k)肠黏膜息肉;l)靶征:肠壁横断面呈环形,可见密度较高的黏膜层和浆膜层,两者之间为水肿增宽的低密度黏膜下层;m)梳齿征:由与肠壁垂直的增多、增粗的系膜血管形成[14](图1)。
4.统计学分析
使用R4.0.3(cran.r-project.org)软件中的Caret、pROC和Tidyverse工具包进行统计分析。计量资料采用平均值±标准差表示。首先,按照随机分层的原则将所有患者按照5:5的比例分入训练集和验证集,其中训练组79例、验证组78例。第二步,基于训练集中患者的CTE征象参数进行CTE模型构建。为避免最终分类器构建模型的过拟合,先采用Spearman检验评估各项CTE征象之间的相关性,并计算每个特征的方差膨胀系数(variance inflation factor,VIF),剔除相关性绝对值高于0.9且VIF>5的特征;继而采用单因素方差分析(连续变量资料)或卡方检验(分类资料)进行组间比较,仅保留3组间比较P值<0.01的参数,以进一步去除冗余特征。第三步,将筛选后的参数导入GBM分类器中,以随机森林作为基分类器并组合为多分类器,构建出基于CTE特征的诊断模型。采用受试者工作特征曲线(receiver operating characte-ristic curve,ROC)评估模型对判断UC病变程度的效能。
结 果
1.临床资料和CTE表现
157例UC患者基于Mayo评分共分为3组,轻度组40例,中度组52例,重度组65例。三组患者的基本临床资料、CTE征象及组间比较结果见表1。三组患者的临床资料中年龄和性别的差异具有统计学意义(P<0.05);三组间CTE征象出现率的差异均具有统计学意义(P<0.05)。
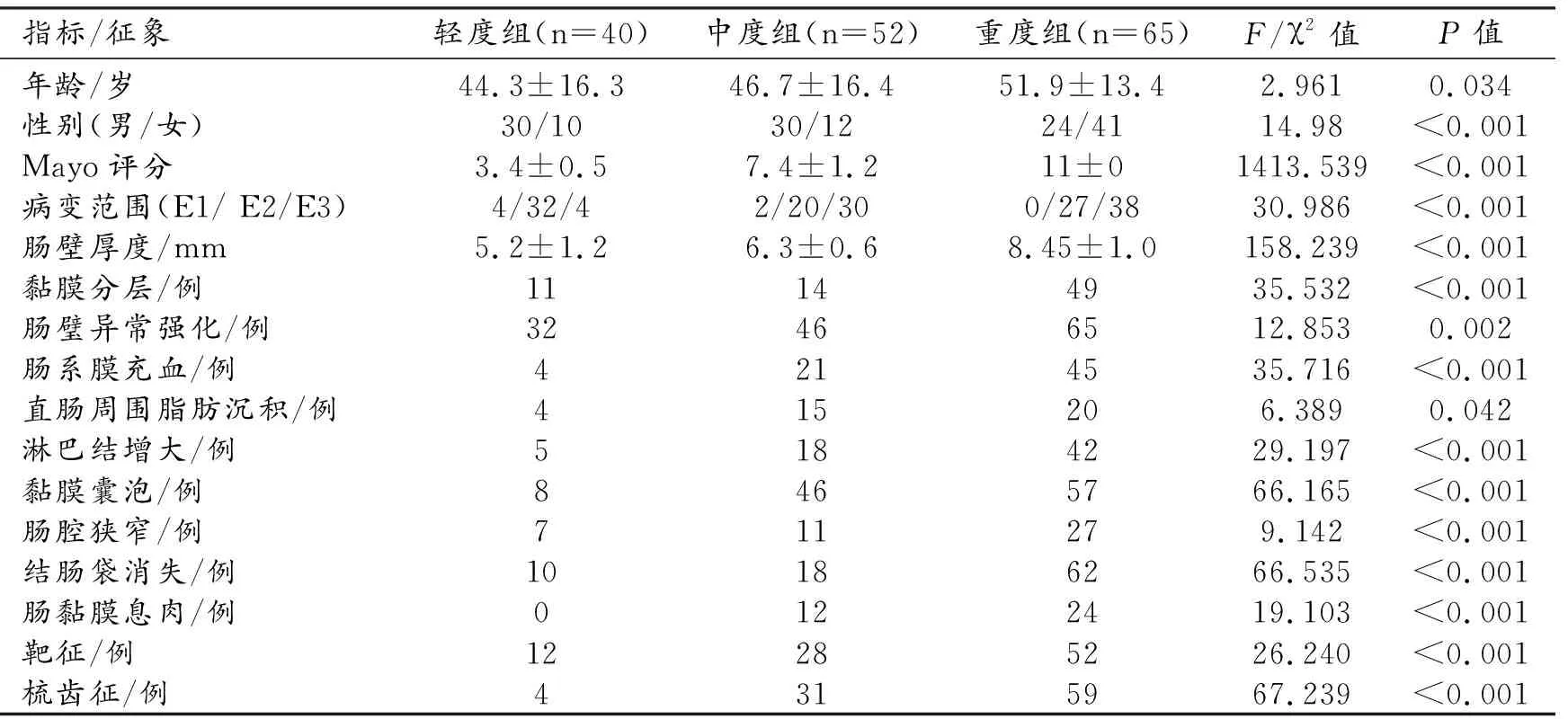
表1 三组UC患者临床资料和CTE征象的比较
将所有患者随机分入训练集和验证集,两组之间各项临床资料和CTE征象的差异均无统计学意义(P>0.05),本次研究中将三种程度的患者采用分层随机原则分配至训练组和测试组,当训练组和测试组相同程度的患者之间的临床资料和CTE征象无统计学差异,则说明分组结果无偏移性,两组资料是匹配的。
2.特种筛选和GBM分类器构建模型
13个CTE特征的VIF分别为病变范围2.325、肠壁厚度2.935、黏膜分层2.361、肠壁异常强化5.374、肠系膜充血1.624、直肠周围脂肪沉积6.370、淋巴结增大5.866、黏膜囊泡1.626、肠腔狭窄=1.567、结肠带消失3.297、肠黏膜息肉1.313、靶征1.668和梳齿征2.072。采用Spearman检验对13个CTE特征之间的相关性进行评估,结果显示13个特征之间均具有不同程度的相关性(表2、图2)。其中,肠壁异常强化与肠腔狭窄的相关性|r|=0.932,淋巴结增大与肠腔狭窄的|r|=0.957,直肠周围脂肪沉积与肠壁异常强化的|r|=0.903,病变范围与靶征的|r|=0.941,病变范围与结肠袋消失的|r|=0.978。因此,基于|r|>0.9且VIF>5的原则,将肠壁异常强化、淋巴结增大、直肠周围脂肪沉积三个CTE特征剔除。

表2 各项CT征象之间的相关性

图2 13个CTE特征之间的相关性分析图。编号1~14分别代表肠壁异常强化、病变范围、肠腔狭窄、直肠周围脂肪沉积、黏膜分层、靶征、结肠袋消失、肠系膜充血、肠黏膜息肉、黏膜囊泡、梳齿征、淋巴结增大、Mayo评分和肠壁增厚。左下三角形区域内的各个正方形单元格中,蓝色且有从左下指向右上的斜杠表示单元格的横向和纵向相对应的2个变量之间呈正相关,橘红色且有从左上指向右下的斜杠表示单元格的横向与纵向相对应的2个变量之间呈负相关。右上三角形区域内,各个小圆圈内有自12点钟方向顺时针填充的蓝色扇形区域则为正相关,蓝色颜色越深,面积越大,相关性越高;各个小圆圈内有由12点钟方向逆时针填充的橘红色区域为负相关,圈内红色颜色越浅,面积越小,相关性越高。 图3 诊断模型预测轻度、中度和重度UC的ROC。a)训练组;b)验证组。图片上注释框中的0、1和2分别代表轻度、中度和重度,各Res代表对应的二分类变量中的反向变量。
最终筛选出10个CTE特征输入GBM分类器用于构建分类模型,各征象在评估Mayo分组的诊断模型中的权重系数:肠壁狭窄0.015,肠黏膜息肉0.019,肠系膜充血0.025,靶征0.052,黏膜分层0.054,结肠袋消失0.054,病变范围0.073,梳齿征0.086,黏膜囊泡 0.301,肠壁厚度1.000。
3.GBM分类器评估分组
基于GBM随机森林分类器构建的诊断模型,鉴别轻度与中度、中度与重度的截断值分别为0.215和0.291,在训练集和验证集中的诊断结果与病理结果的对照见表3~4,诊断轻度、中度和重度UC的效能指标见表5和图3。
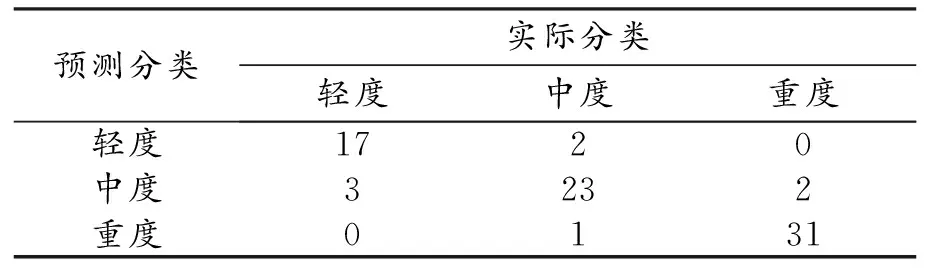
表3 训练组中诊断模型预测结果与病理结果的对比 /例

表4 在验证组中诊断模型预测结果与病理结果的对比 /例

表5 诊断模型评估轻度、中度和重度UC的效能
在训练集中,诊断模型评估不同程度UC的总体诊断符合率为0.921,95%置信区间为0.8102~0.9553;在验证集中评估不同程度UC的总体诊断符合率为0.887,95%置信区间为0.7617~0.9274。
讨 论
近20余年来,我国UC的发病率呈快速上升趋势[2]。本研究中纳入157例UC患者,包括轻度40例、中度52例和重度65例;基于CTE图像,分析每例患者的13个影像特征;将所有患者按照5:5的比例随机分为训练组和验证组,基于训练组患者的数据资料,经筛选最终保留10个影像特征,输入以随机森林为基分类器的GBM分类器中构建基于CTE征象的诊断模型。结果显示,GBM分类器在训练组中评估轻度、中度和重度UC的AUC分别为0.99、0.99和1.00,在验证组中相应的AUC分别为0.99、0.96和0.98。本组结果表明基于CTE特征利用GBM分类器构建的诊断模型对评估UC患者的病变程度(基于Mayo评分)具有较高的诊断效能,敏感度和特异性均较高。
本研究中采用的CTE检查在临床上已广泛应用于UC病情活动度的评估,陈立亚等[17]研究表明,在评估UC患者病情活动度时,CTE评估结果与结肠镜结果高度相关。然而肠镜检查对于溃疡程度较严重的患者,容易造成穿孔、出血等严重并发症,且无法获得肠壁信息。CTE具有空间分辨率高、成像速度快、患者耐受较好、能同时评估肠内病变和肠外受累情况等优势[18-19]。
本组研究中基于CTE共提取了13个影像特征,其中10个特征在轻度、中度和重度组之间比较时P值小于0.01,故剔除了其它4个特征,经特征筛选后减少了模型的过拟合。本组研究结果显示肠壁增厚在轻度、中度和重度组间的差异有统计学意义,且随着活动度升高,肠壁增厚程度升高,上述结果与Patel等[20]和Jia等[8]的研究结果相符,这一CTE征象有助于指导临床医师准确分析UC患者病变的活动程度,而该信息无法通过肠镜获得;而且,本研究结果显示在GBM分类器构建的模型中肠壁增厚具有较高的权重。肠黏膜息肉,在轻度UC患者中未发现此征象,在中度和重度UC患者中出现率分别为23%和36%,这一结果与Jia等[8]的研究结果相反。笔者分析原因,本组研究认为肠息肉应在较高程度中的UC存在,因为研究显示肠息肉的存在与UC的长期反复相关,且息肉的存在可提高溃疡癌化的风险。肠系膜充血、肠壁异常强化以及淋巴结增大均体现了病灶部位发生炎性反应,血管增粗、增多,与国内外其它研究结果相符合[8,11],虽然肠系膜充血、肠壁异常强化、淋巴结增大在组间差异显著,然而由于参数之间相关性较大,由相同病理原因造成,因此在特征筛选时筛除了肠壁异常强化与淋巴结增大。本研究结果显示随着病情活动度的增加,肠壁分层、黏膜囊泡、结肠袋消失、直肠周围脂肪堆积和肠腔狭窄等征象的出现率均升高,表明UC早期主要表现为血管模糊和肠壁异常强化,随着疾病进展,逐渐出现肠壁分层、黏膜囊泡、结肠袋消失和肠腔狭窄,本研究结果与国内前期的研究结果相符[11]。本研究中发现随着UC疾病的进展,CTE图像上逐渐出现黏膜囊泡,实际为黏膜面下的隐窝脓肿[19]。目前已有研究者尝试应用磁共振成像技术对UC进行评估[21],MRI与CT相比是否可以提升对于UC程度的诊断效能,有待进一步的研究。
基于筛选后的CTE特征,本研究首次在基于Mayo评分分组的UC患者诊断中引入以随机森林为基学习器的多学习器GBM,首次采用机器学习模型基于CTE征象来评估Mayo分组,结果显示无论是在训练组还是验证组中,其预测不同严重程度UC的AUC值均大于0.95,AUC值大于Jia等[8]的研究结果(AUC=0.95), 虽然AUC值相对升高,然后两者方法之间的差异是否具有统计学意义,尚需要更大样本量的研究分析。
同时,我们基于GBM分类器进行轻、中、重度分类时,鉴别轻度与中度的截断值为0.215,中度与重度的截断值为0.291,可参考截断值的范围来协助临床进行不同程度UC的诊断。相比较传统CTE阅片以及CTE得分评估[8],本研究尝试优化需要纳入分类器的特征,将原有需要评估的特征数从13个减少为10个,从而减少了临床工作量,而且与前期研究[8]比较,极大的提高了分类器对UC的诊断效能,可协助临床上无侵袭性评估患者的UC程度。
本研究不足之处:第一,该机器学习分类器模型未得到多中心数据的验证,且模型中仍需要纳入10个CTE特征,在减轻临床工作量方面的作用还有待提提高,后续仍需要扩大样本量,尝试是否可以进一步简化模型;第二, 本研究只针对了活动期UC患者提取CTE特征来预测基于Mayo评分的疾病活动度分组,未进一步研究UC患者缓解期与活动期评分的差异;第三,本研究在筛选入组患者时,对患者CT图像质量有严格要求,日常工作中常有肠道准备不足的患者,我们并未对CT图像质量欠佳的患者进行研究,在后续的研究中,我们将引入肠道准备情况评分,分析其对研究目的的影响。
综上所述,本研究基于CTE提取影像特征,采用以随机森林为基学习器的GBM多学习器来评估基于Mayo评分的UC患者疾病严重程度,获得了较满意的分类诊断结果,诊断效能较高,对临床上无侵袭性评估UC不同分级提供了新的辅助诊断方法。