脓毒性休克新生儿临床特点及影响其预后的相关因素分析
2021-12-25唐荔宋龙秀陈进勉陈康莲
唐荔,宋龙秀,陈进勉,陈康莲
湛江市妇幼保健院新生儿科,广东湛江 524000
新生儿出生后,其组织、器官等各种生理结构与功能尚不完全成熟,免疫抵抗力较差,当其呼吸、代谢等机体功能发生异常病变后,生命危险发生率较高[1]。脓毒性休克是新生儿临床并发症中较为严重的一种疾病,与各种病原菌感染相关性较高,新生儿患脓毒性休克后会出现呼吸障碍、反应差、拒绝进食等不良症状,其机体内部各生理生化指标表现也逐渐异常[2]。目前,相关学术界仍未有研究报告脓毒性休克的完整发病机制,原因在于感染细菌种类繁多、人体免疫反应复杂等[3]。国内临床治疗研究[4]显示,脓毒性休克新生儿的发病状态及预后结果与多方面因素有关,如器官功能障碍数量、机械通气时长及血清乳酸含量等,了解脓毒性休克新生儿临床表现与预后过程中各影响因素的具体变化情况可进一步提升患儿治疗效率,加强预后监测针对性,降低病亡风险。研究通过选取60例脓毒性休克新生儿,对其进行为期30 d的全程跟踪治疗,记录并对比其预后结果,分析导致预后病亡的高危因素,现作如下报告。
1 资料与方法
1.1 一般资料
选取2019年1月—2020年6月期间在湛江市妇幼保健院接受诊治的60例脓毒性休克新生儿为研究对象。纳入标准:(1)根据相关诊断标准[5]确诊脓毒性休克。(2)胎龄35~41周。(3)临床资料详实清晰。排除标准:(1)患儿监护人及亲属放弃治疗。(2)患儿入院24 h内失去生命体征。(3)确诊其他严重生理疾病。
1.2 方法
所有患儿均送往新生儿重症监护病房(NICU)进行相关治疗,全程严密监测患儿各项生理体征,统计记录患儿临床资料。具体包括:临床发病症状、病原菌检出结果、脓毒症类型、预后病亡率、胎龄、器官功能障碍数、机械通气时长、NICU住院时长、白细胞(WBC)计数、降钙素原(PCT)和乳酸指标等。采用统计学方法分析脓毒性休克早产儿预后结果的影响因素。全程跟踪治疗周期为30 d,研究结束时间以患儿预后病亡时间点或全程跟踪治疗周期为准。
1.3 观察指标
(1)脓毒性休克新生儿入院诊治情况。(2)脓毒性休克新生儿预后死亡单因素与多因素分析。
1.4 统计学方法
采用SPSS 19.0软件进行统计分析,计量资料以均数±标准差(±s)表示,组间比较采用t检验,计数资料以例数和百分比(%)表示,组间比较采用χ2检验,多因素分析采用logistic多因素回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 脓毒性休克新生儿入院诊治情况
发病症状统计结果:反应差51例(85.00%),发热、发绀32例(53.33%),呼吸抑制39例(65.00%),其它10例(16.67%)。病原菌检出结果:革兰氏阳性菌19例(31.67%),革兰氏阴性菌11例(18.33%),真菌21例(35.00%),其它9例(15.00%)。早发型脓毒症37例(61.67%),晚发型脓毒症23例(38.33%),预后病亡7例(11.67%),见表1。
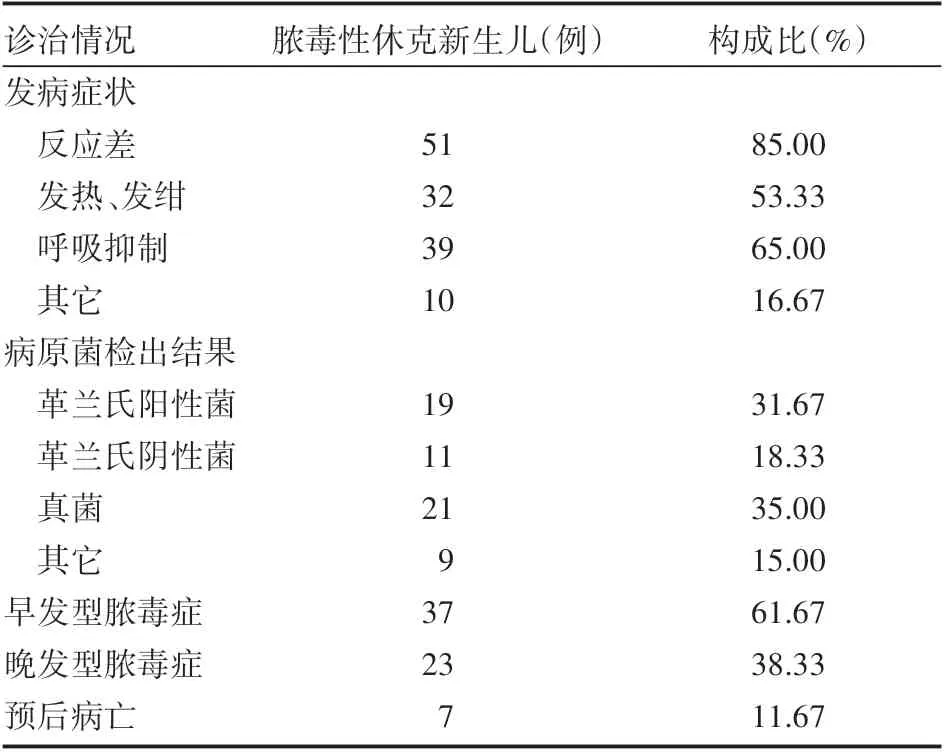
表1 脓毒性休克新生儿入院诊治情况
2.2 脓毒性休克新生儿预后死亡单因素与多因素分析
两组患儿胎龄、性别、NICU住院时长、白细胞计数对比差异无统计学意义(P>0.05)。两组患儿器官功能障碍数量、机械通气时长、PCT、乳酸对比差异有统计学意义(P<0.05),见表2。logistic多因素回归分析显示,器官功能障碍数量>3个、机械通气时间≥2 d、PCT>10 ng/L、乳酸≥3 mmol/L是脓毒性休克新生儿预后病亡独立危险因素,见表3。
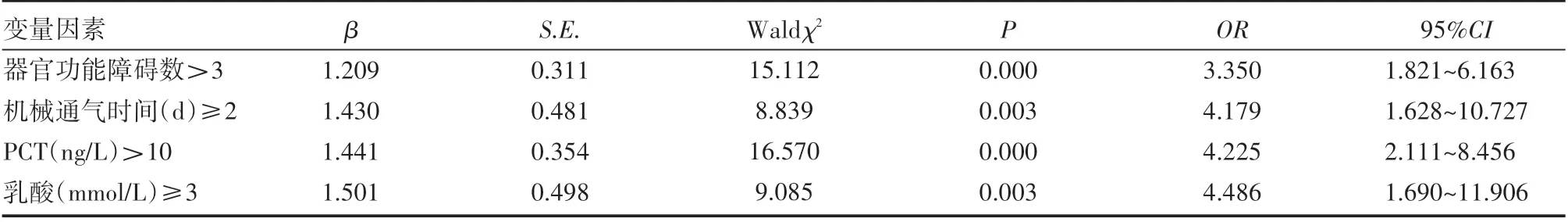
表3 脓毒性休克新生儿预后死亡单因素与多因素分析
3 讨论
脓毒性休克病情发展速度较快,患有此病的新生儿初期临床表现为血压降低、神经系统紊乱、皮肤湿冷等症状,若患儿身体抵抗力过差,则会引发一种或多种器官功能衰竭[6]。此病具有较高的致病性,且新生儿身体各项机能尚在发育中,抵抗力较弱,病亡风险更高,在发现患儿出现异常症状时应立即就医,并进行相应治疗措施,最大程度保住患儿生命安全是其治疗主要原则[7]。另外,针对性了解脓毒性休克新生儿的治疗动态及预后结果等情况,可为后期提高治疗效率及预后生存率提供临床分析依据,拯救更多患儿的生命安全[8]。研究结果显示,60例脓毒性休克新生儿发病症状统计结果:反应差51例,发热、发绀32例,呼吸抑制39例,其它10例。病原菌检出结果:革兰氏阳性菌19例,革兰氏阴性菌11例,真菌21例,其它9例。早发型脓毒症23例,晚发型脓毒症37例,预后病亡7例。反映脓毒性休克新生儿发病以神经、体温调节及呼吸等系统障碍为主,病原菌感染也是造成新生儿患病的关键原因,晚发型脓毒症发病率提示新生儿出生7 d后患病风险较高,预后病亡发病率提示新生儿患病预后结果不理想。两组患儿器官功能障碍数量、机械通气时长、PCT和乳酸对比,且logistic多因素回归分析显示,器官功能障碍数量>3个、机械通气时间≥2 d、PCT>10 ng/L、乳酸≥3 mmol/L是脓毒性休克新生儿预后病亡独立危险因素。表示患儿器官功能障碍数量越多,体内乳酸与PCT含量过高及机械通气时长过长,其预后病亡风险更高,焦永冲等[9]的研究结果也显示,脓毒性休克患儿预后病亡率与机械通气时长、器官功能障碍数量、乳酸及PCT等关系紧密。分析原因,细菌感染导致新生儿发生脓毒性休克是临床较为常见的发病原因之一,免疫系统尚未成熟的患儿无法抵抗细菌侵袭,导致机体神经系统、消化系统、呼吸系统及循环系统等出现异常,容易出现代谢紊乱、酸碱平衡失调及器官衰竭等症状,其体内乳酸、PCT浓度随之上升,因此在脓毒性休克新生儿诊疗过程中,监测乳酸、PCT的浓度变化十分重要,机械通气是维持重症病人呼吸生理学指标的重要干预方法,但对患儿而言,过长的机械通气时间会导致其呼吸功能进一步恶化,甚至引发更严重的肺部感染,加重病情。为提高脓毒性休克新生儿预后存活率,应结合其各项高危因素进行治疗调整,加强抗感染治疗,规范机械通气使用方法,并全程监测与病情发展相关的各生理生化指标[10]。
综上所述,在脓毒性休克新生儿预后监测中,需严密观察并预防患儿器官功能障碍数>3个、机械通气时间≥2 d、PCT>10 ng/L、乳酸≥3 mmol/L等危险指标。
