玻璃体切割术联合白内障手术治疗增殖性糖尿病视网膜病变的效果研究
2021-12-09张蓉
张 蓉
(山西省晋城市眼科医院眼科,山西 晋城 048000)
增殖性糖尿病视网膜病变(proliferative diabetic retinopathy)是糖尿病的微血管并发症之一。近年来随着我国糖尿病患者数量的增多,增殖性糖尿病视网膜病变的发病率逐年升高。发生增殖性糖尿病视网膜病变是导致糖尿病患者失明的主要原因[1]。临床上治疗此病的方法有药物疗法、光凝疗法、手术疗法等[2]。对增殖性糖尿病视网膜病变患者进行手术时,应选择一种创伤小、疗效确切及安全性高的手术方式[3]。本文主要是探讨用玻璃体切割术联合白内障手术治疗增殖性糖尿病视网膜病变的效果。
1 资料和方法
1.1 基线资料
选取我院2019 年1 月至2021 年3 月收治的50 例增殖性糖尿病视网膜病变患者作为研究对象。其纳入标准是:病情符合2 型糖尿病的诊断标准,符合《实用眼科学》[4]中关于增殖性糖尿病视网膜病变的诊断标准;血脂水平及凝血功能正常;具有进行手术治疗的指征;病历资料完整;知晓本研究方案并签署了《知情同意书》。其排除标准是:存在牵拉性视网膜脱离[5];有玻璃体或视网膜手术史;合并有其他脉络膜或视网膜疾病;对进行手术治疗存在禁忌证;围手术期血糖水平控制不佳。随机将其分为对照组(n=25)和观察组(n=25)。在对照组患者中,有男性14 例(占56.00%),女性11 例(占44.00%);其年龄为43 ~75 岁,平均年龄为(60.74±5.38)岁;其糖尿病的病程为2 ~16年,平均病程为(9.46±2.35)年。在观察组患者中,有男性13 例(占52.00%),女性12 例(占48.00%);其年龄为44 ~73 岁,平均年龄为(61.52±5.17)岁;其糖尿病的病程为3 ~16 年,平均病程为(9.28±2.41)年。两组患者的基线资料相比,差异无统计学意义(P>0.05)。
1.2 方法
对对照组患者进行玻璃体切割术,方法是:对患者进行局部浸润麻醉,在全视网膜镜下于巩膜缘3.5 mm 处在睫状体平坦部做一个标准的三通道,置入23 G 玻璃体切割套管[6]。用玻璃体切割套管尽量切除积血的玻璃体及新生的血管膜,并对出血点进行电凝止血,最后缝合巩膜切口。对观察组患者进行玻璃体切割术联合白内障手术,方法是:对患者进行局部浸润麻醉,在颞下角膜缘后约3.5 mm 处做一个长约2.8 mm 的巩膜隧道切口,进行连续环形撕囊及水核分离操作[7]。采用分割碎裂法对囊袋内的晶状体进行超声乳化,将晶状体核与皮质抽吸干净。向前房内注入少量的透明质酸钠。在睫状体平坦部做一个标准的三通道,将玻璃体切除。对全视网膜进行光凝,将后房型人工晶状体植入囊袋内,密封角膜切口,最后缝合巩膜切口。
1.3 观察指标
比较两组患者的临床疗效及术后并发症(如前房炎性反应、虹膜新生血管、虹膜粘连、黄斑水肿、玻璃体再出血、囊膜混浊等)的发生率。用临床治愈、显效、有效和无效评估患者的疗效[8]。临床治愈:治疗后患者眼底的渗出物均被吸收,对其进行荧光素眼底血管造影检查显示眼底的新生血管消退,其视力较治疗前明显改善。显效:治疗后患者眼底的渗出物均被吸收,对其进行荧光素眼底血管造影检查显示眼底的新生血管大部分消退,其视力较治疗前有所改善。有效:治疗后患者眼底的渗出物大部分被吸收,对其进行荧光素眼底血管造影检查显示眼底的新生血管部分消退,其视力较治疗前有所改善。无效:治疗后患者的临床疗效未达到上述标准。(总例数- 无效例数)/总例数×100%= 总有效率。术前及术后1 个月,比较两组患者的视力。术前、术后1 周、术后1 个月及术后3 个月,比较两组患者的眼压。
1.4 统计学方法
用SPSS 20.0 软件处理本研究中的数据,计量资料用±s表示,用t检验,计数资料用% 表示,用χ² 检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 两组患者临床疗效的比较
观察组患者治疗的总有效率为92.00%,对照组患者治疗的总有效率为76.00%,二者相比差异有统计学意义(P<0.05)。详见表1。

表1 两组患者临床疗效的比较
2.2 手术前后两组患者视力的比较
术前,两组患者的视力相比,差异无统计学意义(P>0.05)。术后1 个月,观察组患者的视力高于对照组患者,差异有统计学意义(P<0.05)。详见表2。
表2 手术前后两组患者视力的比较(± s)

表2 手术前后两组患者视力的比较(± s)
组别 视力术前 术后1 个月对照组(n=25) 0.42±0.08 0.53±0.11观察组(n=25) 0.43±0.07 0.61±0.12 t 值 0.015 6.223 P 值 3.476 <0.001
2.3 手术前后两组患者眼压的比较
术前,两组患者的眼压相比,差异无统计学意义(P>0.05)。术后1 周、1 个月及3 个月,观察组患者的眼压均低于对照组患者,差异有统计学意义(P<0.05)。详见表3。
表3 手术前后两组患者眼压的比较(mmHg,± s)
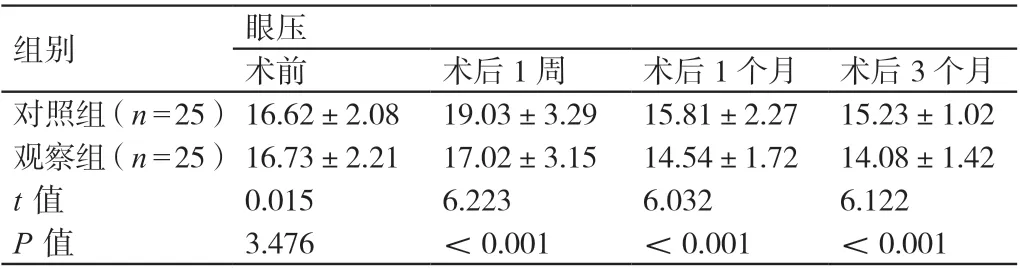
表3 手术前后两组患者眼压的比较(mmHg,± s)
组别 眼压术前 术后1 周 术后1 个月 术后3 个月对照组(n=25)16.62±2.08 19.03±3.29 15.81±2.27 15.23±1.02观察组(n=25)16.73±2.21 17.02±3.15 14.54±1.72 14.08±1.42 t 值 0.015 6.223 6.032 6.122 P 值 3.476 <0.001 <0.001 <0.001
2.4 两组患者术后并发症发生率的比较
观察组患者术后并发症的发生率为16.00%,对照组患者术后并发症的发生率为40.00%,二者相比差异有统计学意义(P<0.05)。详见表4。
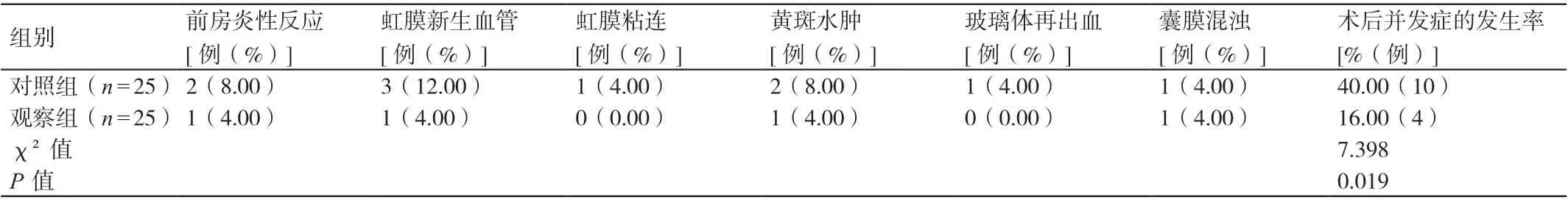
表4 两组患者术后并发症发生率的比较
3 讨论
糖尿病是一种以血糖水平升高为主要特征的代谢性疾病。此病患者的血糖水平若长期控制不佳,可出现多种并发症,如增殖性糖尿病视网膜病变、糖尿病足、糖尿病肾病等。增殖性糖尿病视网膜病变的发病原因是:糖尿病患者的血糖长期保持在较高的水平,导致其眼底微血管的血管内皮细胞功能异常,使血- 视网膜屏障受损,造成小血管渗漏[2]。以往临床上常采用玻璃体切割术治疗增殖性糖尿病视网膜病变。对此病患者进行玻璃体切割术虽然能在一定程度上缓解其病情,但其远期疗效欠佳[3-4]。本研究的结果显示,观察组患者治疗的总有效率、术后并发症的发生率、术后的眼压和视力均优于对照组患者。这说明,用玻璃体切割术联合白内障手术治疗增殖性糖尿病视网膜病变可取得良好的效果。究其原因主要是,通过对此病患者进行玻璃体切割术,可将其发生病变的玻璃体和增殖的纤维血管膜切除,进而可预防其眼底新血管的生成,改善其视力;增殖性糖尿病视网膜病变患者接受玻璃体切割术后易发生白内障,而联合对其进行白内障手术可预防其术后发生白内障,还可提高其眼底图像的清晰度,利于术中准确地进行剥膜,确保周围玻璃体切除得更加彻底[5-6]。
综上所述,用玻璃体切割术联合白内障手术治疗增殖性糖尿病视网膜病变的效果显著,能降低患者的眼压,改善其视力,且手术的安全性较高。
