全程责任制护理模式对接受经鼻持续气道正压通气治疗的重症肺炎合并呼吸衰竭新生儿的影响
2021-12-01白建红阙晓兰冯晓露
白建红,阙晓兰,冯晓露
(登封市妇幼保健院 新生儿科,河南 郑州 452470)
小儿重症肺炎为儿科常见的危重疾病之一,主要由细菌、病毒、支原体等感染引起,患病后若不能及时有效控制病情,患儿容易出现呼吸衰竭。患病状态下患儿免疫功能持续下降,加之呼吸道黏液持续减少,易引发呼吸衰竭,故该病病死率升高。临床研究表明,重症肺炎合并呼吸衰竭已经成为威胁小儿生命安全的重要因素之一[1-2]。经鼻持续气道正压通气(nosal continous positive airway pressure,NCPAP)为无创性机械通气,其辅助抗感染综合治疗是重症肺炎合并呼吸衰竭的常用治疗手段,期间配以全程责任制护理干预可增强疗效,改善患儿预后。但新生儿免疫系统不完善且免疫力较差,各类侵入式操作可能会增加患儿医源性感染风险,影响预后[3-4]。基于此,本研究探讨了全程责任制护理模式对接受NCPAP治疗的重症肺炎合并呼吸衰竭新生儿的影响,现报告如下。
1 资料与方法
1.1 一般资料选取2018年5月至2020年12月登封市妇幼保健院收治的238例重症肺炎合并呼吸衰竭患儿作为研究对象,按照随机数字表法分为观察组(119例)和对照组(119例)。观察组男68例,女51例,日龄11~42 d,平均(23.56±5.91)d。对照组男52例,女67例,日龄10~42 d,平均(25.09±7.63)d。两组患儿性别、日龄比较,差异无统计学意义(P>0.05)。本研究经登封市妇幼保健院医学伦理委员会审核批准。
1.2 选取标准(1)纳入标准:①符合《儿科学》及《实用新生儿学》中重症肺炎合并呼吸衰竭的诊断标准[5-6];②经临床表现及影像学检查确诊;③接受NCPAP辅助治疗;④患儿家属签署知情同意书;⑤研究资料完整。(2)排除标准:①存在严重器质性疾病及慢性病;②其他原因引起的呼吸衰竭;③存在无创通气禁忌证;④合并先天性疾病。
1.3 干预方法
1.3.1常规治疗 两组患儿均接受心电监护、雾化吸入、止咳祛痰、抗炎、护脑及抗感染等常规治疗,检测血气分析指标。
1.3.2对照组 接受常规护理。维持病房温湿度,做好病房消毒通风,保持患儿皮肤清洁,完成相关检测工作,密切观察患儿病情与各项生命指征等。
1.3.3观察组 在对照组基础上接受全程责任制护理。建立对应的责任制护理小组,包括护士长、责任护士与辅助护士。由护士长制定相应护理计划并进行管理,分配各护理组员职责;责任护士每人分管4张床位;辅助护士记录患儿动态变化,并逐级反馈给主管医生。具体护理措施如下。(1)入院评估。患儿入院时,责任护士详细评估患儿的一般资料及生理状态。并通过资料手册、幻灯片等方式向患儿家属讲解护理方案,根据患儿情况制定对应护理计划,包括饮食指导、仪器检测的时间安排及意义、用药不良反应及应对方法等。(2)呼吸道护理。因新生儿呼吸道发育未完善,会出现因舌根后坠引起喉梗阻的情况,护士要时刻注意患儿体位,帮助患儿维持合适、舒适体位,防范患儿舌根后坠。及时清理患儿口鼻与呼吸道内分泌物,对痰多患儿实施适度雾化吸入,按时升高床头15°~30°,定时给患儿翻身[7]。(3)NCPAP吸氧患儿容易出现鼻部皮肤黏膜干燥、破损、出血等,应采用水胶体敷料涂敷在患儿鼻、唇、面部等部位。有研究表示,水胶体敷料具备抑菌、防水、低过敏及透气等作用,可有效减轻鼻部皮肤损伤[8]。临床上若无水胶体敷料可采用棉球等替代,亦可起到保护作用。(4)喂养护理。人工喂养依照患儿病情及体质量控制喂奶量,预防由于喂奶过度引起的吐奶、溢奶;母乳喂养应在患儿饱后终止;对于无法自行进食患儿采用鼻饲法,少食多餐,防止溢奶。喂奶时应将患儿抱起,轻拍后背,之后采取头侧右卧位,尽量避免吐奶、溢奶[9]。(5)口腔护理:定时清理患儿口腔,并于喂奶后饮用适量温水。(6)家属心理护理:病发后大多患儿家属存在忧虑、紧张等负面情绪,甚至出现不配合医疗护理等情况,因此在医疗过程中护理人员应密切监测患儿各项生命指征,强化家属心理护理,及时与其沟通,使得家属配合医疗护理。(7)抗感染护理:遵医嘱给予抗感染治疗,遵医嘱严格控制泵速,并记录患儿大小便及出入量情况[10]。(8)抚触护理:通过及时抚摸来安抚患儿哭闹,降低哭闹次数,增加患儿配合度。(9)加强疼痛护理:通过喂食糖水与患儿进行交流,缓和患儿在输液及医疗时的疼痛感。(10)出院指导:强化患儿家属出院指导,讲解注意事项,患儿出院后责任护士通过电话等方式进行随访,并耐心回复家属疑问,嘱咐患儿如有不适,及时送医。
1.4 观察指标(1)血气分析指标。抽取患儿桡动脉血1 mL,检测仪器为GEM Premier 3000血气分析仪[11]。比较两组患儿干预前后血气分析指标[pH值、动脉血氧分压(partial pressure of oxygen in arterial blood,PaO2)、动脉血二氧化碳分压(partial pressure of carbon dioxide in arterial blood,PaCO2)、呼吸频率(respiratory rate,RR)、心率(heart rate,HR)]水平。(2)肺功能指标。干预前后分别采用肺功能仪检测两组患儿的静息肺功能指标(通气流速、每分钟最大通气量、用力肺活量、深吸气量、肺活量)[12]。(3)不良反应发生率及护理满意度。干预后,比较两组患儿不良反应发生率、患儿家属护理满意度。满意度采用自行设计的护理满意度调查表统计,总分100分,≥90分为十分满意,70~89分为满意,<70分为不满意。总满意度为十分满意例数、满意例数之和占总例数的百分比。
2 结果
2.1 血气分析指标干预后,两组pH值、PaO2、PaCO2较干预前升高,RR、HR较干预前下降;观察组pH值、PaO2、PaCO2高于对照组,RR、HR低于对照组,差异有统计学意义(P<0.05)。见表1。
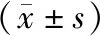
表1 干预前后两组患儿血气指标比较
2.2 不良反应发生情况观察组患儿再插管、死亡等不良反应发生率低于对照组,差异有统计学意义(P<0.05)。见表2。
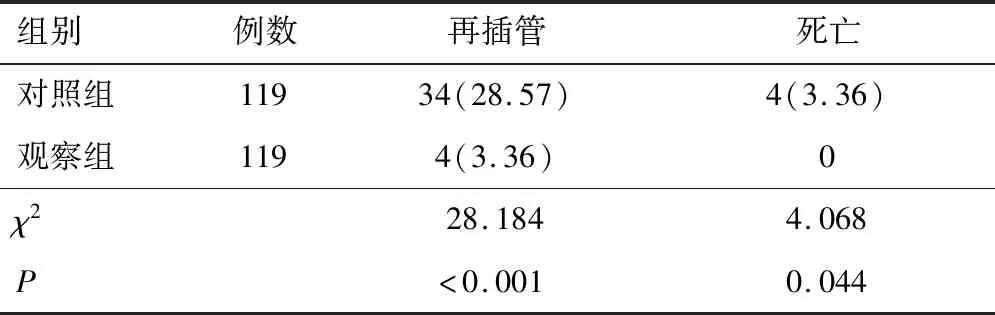
表2 两组患儿不良反应发生情况比较[n(%)]
2.3 静息肺功能指标干预后两组通气流速、每分钟最大通气量、用力肺活量、深吸气量、肺活量较干预前升高,且观察组高于对照组(P<0.05)。见表3。
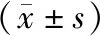
表3 两组患儿静息肺功能指标比较
2.4 家属满意度观察组家属满意度高于对照组,差异有统计学意义(P<0.05)。见表4。

表4 两组患者家属满意度比较[n(%)]
3 讨论
重症肺炎是新生儿频发的一种临床危重症,患病后常伴发热及刺激性干咳等症状,加之患儿呼吸道尚未发育完善,若病情不能得到及时有效控制,则会引发呼吸衰竭[13]。重症肺炎合并呼吸衰竭病情复杂、严重,若不及时加以控制易引发多种严重并发症,影响患儿肺换气及肺通气功能,甚至导致患儿死亡[14]。临床可通过抗炎药物联合NCPAP治疗改善呼吸功能。有研究表明,NCPAP辅助治疗结合全程责任制护理干预对提高患儿治疗效果、改善预后及血气指标有重要意义[15]。
有研究指出,新生儿出生后越早使用NCPAP,气管插管治疗可能性越低,并可降低支气管肺发育不良等并发症的发生率[16]。但呼吸道堵塞、溢奶及呕吐等多种因素易造成重症肺炎合并呼吸衰竭患儿NCPAP疗效不佳,增加并发症发生风险。因此,为患儿制定周密、全面、科学、优质的护理模式对改善患儿疗效有重要意义。全程责任制护理基于传统护理模式基础,将责任护士依照医生“责任制”医疗服务模式进行分组配合[17],患者入院后,由责任护士与患者或其家属沟通,了解患者病情、心理变化等,进行综合分析和全面评估,然后制定出个性化的护理方案,患者出院后进行定期随访。
本护理模式包含口腔、呼吸道、家属心理、抗感染护理等责任制护理计划,针对重症肺炎合并呼吸衰竭患儿医疗中的情况与风险因素,针对性强且富有人性化。口腔、喂养及呼吸道护理使患儿呼吸不畅情况得到改善,预防因体位不当导致的舌根后坠,降低因口鼻腔与呼吸道分泌物及吐、溢奶等引起的呼吸道堵塞风险,并降低不良反应发生率。责任制护理模式不仅注重对患者疾病的护理,亦注意对患儿身心的整体护理,自患儿入院至出院均由同组护理人员负责,增强患儿家属对护士的亲切感和信任感,调动了责任护士的工作积极性及主动性,进而使护理质量得到提升。有研究指出,在严重肺炎合并呼吸衰竭患儿临床救治护理中加强责任制护理干预,可提高患儿及家属治疗依从性,提升患儿救治和护理效果[18],与本研究结果相似。本研究结果表明,全程责任制护理干预可提升NCPAP辅助治疗重症肺炎合并呼吸衰竭患儿的临床疗效,改善患儿血气分析指标。但临床上仅采用全程责任制护理模式效果不全面,可联合其他方法,优势互补,提高临床疗效。
综上所述,全程责任制护理模式可改善接受NCPAP治疗的重症肺炎合并呼吸衰竭新生儿的血气,改善患儿肺功能,提高总体疗效,临床应用价值较高。
