腹主动脉下段球囊阻断在中孕期胎盘植入宫腔镜手术中的应用研究
2021-11-29周爱龙万玉珍
周爱龙 万玉珍
江西省妇幼保健院妇科,江西南昌 330006
临床研究显示,胎盘植入容易引起产妇大量出血、子宫穿孔及并发感染,给产妇生命带来严重威胁[1]。宫腔镜下植入病灶电切术是治疗中孕期胎盘植入的常用外科手段,但临床实践显示该术式存在胎盘组织残留体积过大、切除时间长、出血多、视野不清、无法一次性清除病灶等不足[2]。腹主动脉球囊是一种通过阻断盆腔供血,减少手术中出血量、改善术野清晰度、提高手术效率的术中临时止血方法,近几年共在盆腔及骶髂部富血供肿瘤手术、严重盆腔外伤出血等疾病治疗中的效果显著[3-4]。本研究对腹主动脉下段球囊阻断在中孕期胎盘植入宫腔镜手术中的应用效果进行分析,以期为探寻中孕期胎盘植入患者的最佳止血和治疗方法提供参考。
1 资料与方法
1.1 一般资料
选取2019年1月至2020年10月江西省妇幼保健院收治的50 例中孕引产后部分性胎盘植入患者作为研究对象,采用随机数字表法将其分为对照组和研究组,各25 例。研究组年龄22~38 岁,平均(33.15±3.53)岁;孕次1~5 次,平均(3.02±0.77)次;产次1~3次,平均(1.72±0.43)次。对照组年龄22~38 岁,平均(33.08±3.47)岁;孕次1~5 次,平均(3.05±0.75)次;产次1~3 次,平均(1.73±0.46)次。两组患者的基线资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经相关医学伦理委员会批准,参与研究者均知情同意。纳入标准:①引产前经MRI 检查诊断为胎盘植入或引产术中发现为胎盘植入;②MRI 分型为Type 0、1、2 型胎盘植入,未穿透子宫肌层;③符合宫腔镜植入胎盘组织电切术治疗指征;④生命体征稳定。排除标准:①合并子宫畸形、子宫肌瘤、子宫腺肌病等生殖系统疾病者;②合并其他严重内科疾病者;③有凝血功能障碍或其他手术禁忌者;④由于各种原因不能配合研究者;⑤临床资料不完整,无法记录者。
1.2 方法
研究组行腹主动脉球囊阻断后再行宫腔镜植入胎盘组织电切术治疗。①腹主动脉阻断球囊预植入术:术前经影像学检查明确胎盘植入的位置、部位、深度,拟定手术方案。术前1 d 睡前于阴道后穹隆放置米索前列醇(浙江仙琚制药股份有限公司,生产批号:201003,国药准字H20084598,规格:0.2 mg)400 μg,宫腔镜术前1 h 行腹主动脉阻断球囊预植入术。指导患者取平卧位,实施Seldinger 穿刺技术行股动脉穿刺成功并置入导丝,完成这一操作后,循序扩张血管,同时为患者置入8F 的导管鞘。经导管鞘引入COOK球囊扩张导管,完成这些操作后,将COOK 球囊前端推至腰3 椎体上缘水平,为患者注入对比剂,以确认其位置是位于两侧肾动脉开口下方,球囊下缘位于腹主动脉髂总动脉开口上缘。通过使用10~12 ml 对比剂稀释液充盈球囊,充盈的目的是使双侧股动脉搏动消失,然后再次为患者推注对比剂,确认腹主动脉血流被阻断。完成这项操作后,记录充盈球囊的液体体积。抽空球囊,以肝素盐水冲洗导管鞘,固定导管鞘及球囊导管。②宫腔镜植入胎盘组织电切术:采用德国STORZE 宫腔电切镜及辅助设备,0.9%氯化钠注射液填充膨宫,设定膨宫压力在80~110 mmHg(1 mmHg=0.133 kPa)。患者取截石位,常规消毒外阴及阴道,探针探查宫腔方向及深度,充分扩宫后放置宫腔镜,电镜下观察子宫壁与胎盘组织的粘连程度。手术操作在腹主动脉血流暂时阻断的情况下完成,进行电切操作前先充盈腹主动脉球囊,阻断腹主动脉,触及双侧足背动脉搏动消失,快速进行手术操作,尽快结束手术。术中若如胎盘组织比较小,粘连面积小,可直接电切;若胎盘组织较多,可先用卵圆钳钳夹后再行电切割。必要时在B 超监测下操作。术后仔细探查子宫壁情况。抽空球囊恢复血流后如宫腔出血较多,则可放置宫腔球囊压迫止血,于24~48 h 内拔除。每次球囊充盈时间低于30 min,两次间隔时间为10 min。术后拔出球囊及导管鞘,穿刺点压迫20 min,之后加压包扎24 h。
对照组直接行宫腔镜植入胎盘组织电切术治疗,宫腔镜手术操作与研究组一致。若术中出现出血多、视野不清、一次难以完成手术的情况则立即结束手术,待1 个月后再复查,必要时再次进行手术。
1.3 观察指标
比较两组患者的宫腔镜手术时间、术中出血量、术后住院时间、住院费用、血人绒毛膜促性腺激素(human chorionic gonadotropin,HCG)复常时间、月经复潮时间、二次手术率以及手术并发症发生情况。手术并发症包括宫腔粘连、子宫穿孔、经尿道前列腺电切术(transurethral resection of prostate,TURP)综合征发生情况。
1.4 统计学方法
采用SPSS 19.0 统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,两组间比较采用t 检验;计数资料用频数或百分率(%)表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组时间指标、术中出血量及住院费用的比较
研究组的宫腔镜手术时间、术后住院时间、HCG复常时间、月经复潮时间短于对照组,术中出血量少于对照组,住院费用高于对照组,差异有统计学意义(P<0.05)(表1)。
表1 两组宫腔镜手术时间、术中出血量及住院费用的比较(±s)
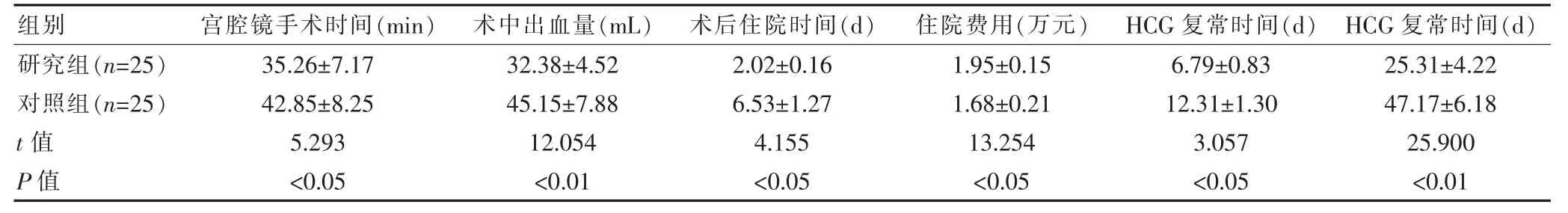
表1 两组宫腔镜手术时间、术中出血量及住院费用的比较(±s)
研究组(n=25)对照组(n=25)t 值P 值35.26±7.17 42.85±8.25 5.293<0.05 32.38±4.52 45.15±7.88 12.054<0.01 2.02±0.16 6.53±1.27 4.155<0.05 1.95±0.15 1.68±0.21 13.254<0.05 6.79±0.83 12.31±1.30 3.057<0.05 25.31±4.22 47.17±6.18 25.900<0.01组别 宫腔镜手术时间(min) 术中出血量(mL) 术后住院时间(d) 住院费用(万元) HCG 复常时间(d) HCG 复常时间(d)
2.2 两组并发症总发生率、二次手术率的比较
研究组的手术并发症总发生率、二次手术率低于对照组,差异有统计学意义(P<0.05)(表2)。
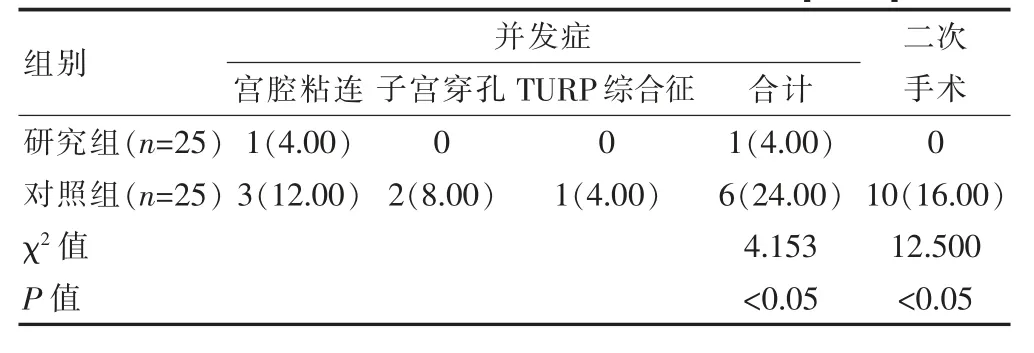
表2 两组并发症总发生率、二次手术率的比较[n(%)]
3 讨论
调查研究显示,随着人们性观念的开放,流产、剖宫产率明显增多,进而也使得胎盘植入的发生率呈现逐年增高的趋势,在中孕期出现胎盘植入情况尤为显著[5]。在引产或分娩过程中发生胎盘植入极易造成子宫出血,甚至围生儿死亡,严重威胁母婴的生命健康[6]。有专家指出,为保障孕产妇的生命安全,产妇一旦确诊,需尽快去除出血病灶或子宫自发破裂,当发生破口不规则无法修补的情况时,需切除子宫[7]。但中孕期引产产妇多因胎儿发育畸形、妊娠合并症或并发症等所致,对保留生育能力有较高的需求。因此,探索一种安全可靠的保守手术治疗方案十分有必要。
宫腔镜植入胎盘组织电切术是临床普遍使用的一种保守术式,具有手术时间短、创伤小、感染率低、同时能够保留患者的子宫等微创优势,同时也可以在直视下检查、取材,完成进行组织病理活检。另外,其还能够准确定位病变部位,将粘连严重或植入的组织进行切除,同时能够尽量避免损伤正常内膜组织,并发症也较少[8]。但对于活性的胎盘组织残留体积过大者,手术时间明显延长,手术风险也大增,容易出现术中出血较多,严重影响宫腔镜手术的视野情况,增加手术难度和并发症风险[9]。
腹主动脉球囊阻断术最早被用于盆腔及骶髂部富血供肿瘤手术及严重盆腔外伤出血[10-11]。近年来,国外对产科出血高危因素患者也开始进行预防性腹主动脉球囊阻断术[12]。但目前国内对于将腹主动脉阻断球囊预植入术应用于中孕期胎盘植入引产患者治疗中能否得到更好的治疗预后尚无明确定论[13]。有研究报道指出,与直接进行剖宫产手术比较,腹主动脉阻断球囊预植入术操作简单,且辐射时间及剂量低[14]。陈柏秀等[15]的研究将腹主动脉球囊阻断术应用于前置胎盘伴胎盘植入产妇剖宫产术中,最大限度地保留了患者的子宫,术中出血量也大大减少。汪永平等[16]的研究也指出,植入球囊阻断腹主动脉下段辅助治疗凶险型前置胎盘剖宫产的效果显著,不仅操作简单,而且大大减少了产后出血量,为手术操作奠定了良好的条件。本研究结果显示,研究组的宫腔镜手术时间短于对照组,术中出血量少于对照组;研究组的术后住院时间、HCG 复常时间、月经复潮时间均低于对照组,差异有统计学意义(P<0.05);研究组的手术并发症总发生率和二次手术率也低于对照组,差异有统计学意义(P<0.05),提示了腹主动脉下段球囊阻断的显著应用优势,与上述研究报道相符。
综上所述,中孕期胎盘植入宫腔镜手术中应用腹主动脉下段球囊阻断能够缩短手术时间,减少术中出血和并发症风险,促进术后康复,值得临床推荐。
