内镜黏膜下剥离术在消化道肿物治疗中的应用价值分析
2021-11-29曾权祥吴振华李景森
曾权祥 吴振华 李景森 何 映
1.广东省茂名市人民医院消化内科,广东茂名 525000;2.广东省茂名市人民医院内镜中心,广东茂名 525000
消化道黏膜下肿物主要包括结直肠癌、食管癌以及胃癌等,是临床上发病率位居前位的常见肿瘤,其在严重降低患者生存质量的同时,也威胁着患者的生命安全,负面影响极为严重,当前临床上内镜技术得到了深入的研究和发展,在临床上针对内镜的使用范围以及频率也不断增加,这之中最为常见的两种治疗方式分别为内镜黏膜下剥离术以及内镜黏膜下切除术,二者为临床对消化道疾病进行治疗的常见内镜切除技术[1]。临床上所指消化道黏膜下肿瘤,多是指良性肿瘤患者,其部分位置属于固有肌层中出现的消化道间质瘤,存在恶变的可能性。一般位置在黏膜下层的消化道肿瘤,可以在内镜下接受临床治疗,而固有肌层中出现的病变,接受内镜治疗后存在无法彻底切除的情况,同时会出现严重并发症,如穿孔等,因此主要采取手术治疗以及定期随访管理等方式进行治疗[3]。内镜黏膜下剥离术,属于近几年临床技术推动下出现的新型内镜切除技术,主要的应用范围是胃肠道黏膜层较大的早癌、癌前病变的平坦癌变等需要进行一次性完整、或是大块切除治疗的疾病。内镜黏膜的技术在不断的经验积累下,在源于固有肌层,突向位置为黏膜下层的消化道肿瘤治疗之中,所获的效果逐渐提高[3]。本研究主要针对内镜黏膜下剥离术在消化道肿物治疗中的应用价值进行调查和研究。
1 资料与方法
1.1 一般资料
选取2019年1月至2021年2月茂名市人民医院收治的60 例消化道肿物患者作为研究对象,采取随机数字表法将其分为对照组(n=30)和研究组(n=30)。研究组中,男19 例,女11 例;年龄36~39 岁,平均(54.25±2.25)岁。对照组中,男17 例,女13 例,年龄37~69 岁,平均(54.32±2.19)岁。两组的一般资料比较,差异无统计学意义(P>0.05),具有可比性。患者知情同意并签署知情同意书,本研究经医院医学伦理委员会批准。
纳入标准:①确诊为临床消化道黏膜层病变者[4];②具备完整的临床影像学等资料者。
排除标准:①黏膜下注射后的检查结果为阴性者;②存在明显凝血功能障碍者;③淋巴结出现黏膜下转移情况者;④存在先天性心脏病者[5];⑤存在其他恶性肿瘤者合并现象者;⑥存在严重的精神疾病、或是表达障碍者;⑦严重过敏体质者;⑧存在其他严重疾病者。
1.2 方法
对照组患者采用内镜黏膜切除术。患者接受静脉复合全麻,并在麻醉成功后使用超声内镜进行检查,确定患者病变位置、以及其深度情况等,使用临床内镜黏膜切除术专用器械手术刀(FUJINON 富士能,EG-601WR)于患者病灶的边缘进行明确标记,并在黏膜下注射完成后进行病灶环切处理,对患者肿瘤组织进行暴露,借助透明帽、手术刀等器具进行黏膜剥离处理[6]。在处理结束后,使用钛夹封闭患者创面。手术结束后,需要密切关注患者是否出现出血、或是腹部不适等症状。
研究组患者采用内镜黏膜下剥离术。患者接受丙泊酚中/长链脂肪乳注射液(广东嘉博制药有限公司,生产批号:5C210111)静推麻醉,并在患者消化道出现局部隆起的病变部位上进行黏膜下注射肾上腺素盐水(1∶10000),注射剂量在5~10 ml,确定病变组织抬起后,借助圈套器将其放置在透明帽内沿位置,确定病灶成功吸入后,对圈套进行收紧,借助高频电刀(FUJINON 富士能,EC-601WM) 进行病变位置切除,并在术后对病变位置进行病理学切块检查[7]。若是患者病灶直径超过1.0 cm,或是无法一次切除患者,需要进行多次吸引切除治疗。
术后处理:手术结束后两组均需要接受防感染治疗、抑酸治疗等,手术结束后7 d 内患者不可以进行过重的体力活动。研究组患者在手术后需要禁食24 h,同时密切检测患者是否出现迟发性出血,一旦发现要及时进行内镜下止血处理,同时需要检测患者是否有其他异常症状,必要时可对患者采取X 线检查[6]。
1.3 观察指标及评价指标
观察两组患者手术切除效果、复发率、手术相关指标以及并发症情况。
切除效果包括①整块切除:内镜下,一次性对患者的病变进行整块切除;②完全切除:整块切除的基础之上,患者病理学水平的切缘、以及垂直切缘结果均为阴性。复发率=(总患者-整块切除-完全切除)例数/总例数×100%。记录两组患者的手术相关指标(包括手术时间、术中出血率及术后住院时间)、以及术后并发症(包括感染、穿孔及出血)总发生率。并发症总发生率=(感染+穿孔+出血)例数/总例数×100%
1.4 统计学分析
采用SPSS 22.0 统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,计数资料用率表示,两组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者手术相关指标的比较
研究组患者手术时间、术中出血率以及术后住院时间短于对照组,差异有统计学意义(P<0.05)(表1)。
表1 两组患者手术相关指标的比较(±s)

表1 两组患者手术相关指标的比较(±s)
研究组(n=30)对照组(n=30)t/χ2 值P 值28.26±4.21 58.65±9.27 16.333 0.000 1(3.33)7(23.33)5.192 0.023 4.25±1.25 6.24±2.11 4.444 0.000组别 手术时间(min)术中出血率[n(%)]术后住院时间(d)
2.2 两组患者切除效果及复发率的比较
研究组患者切除效果及复发率高于对照组,差异有统计学意义(P<0.05)(表2)。

表2 两组患者切除效果及复发率的比较[n(%)]
2.3 两组患者并发症总发生率的比较
研究组患者并发症总发生率低于对照组,差异有统计学意义(P<0.05)(表3)。
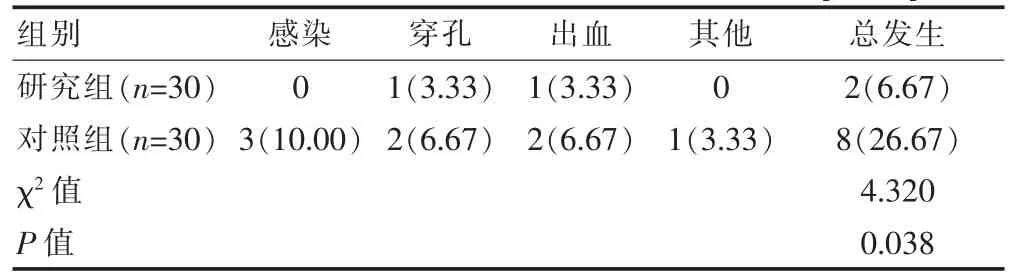
表3 两组患者并发症总发生率的比较情况调查表[n(%)]
3 讨论
消化道肿瘤在临床上的发病率较高,且有不断上升的趋势,其主要包括胃癌、食管癌等,若是患者病情进入到中晚期,所造成死亡率较高,尽早发现患者的病情并给予治疗,是提高患者生存几率的重要基础[8]。通常临床上采取外科治疗手术治疗消化道肿物,虽然具有一定治疗效果,但是对患者机体所造成损伤过重,术后患者恢复较差,不良反应发生率较高,随着临床消化内镜的研究不断深入,消化内镜技术得到了临床的认可和应用,在早期的消化道肿瘤患者治疗中,采取的消化内镜技术主要包括下黏膜切除术及剥离术[9-10]。
内镜下黏膜切除术治疗消化道肿瘤造成机体创伤较小,患者术后恢复速度快,有助于对患者术后的生活质量进行提高,但在深入研究中发现,内镜下黏膜切除术无法对患者过大病灶进行一次性切除,且采取分次切除的患者术后出现复发率也较高。随着临床不断的研究及内镜黏膜下剥离术的出现,有效解决了内镜下黏膜切除术病灶切除不完整的问题,而内镜下黏膜切除术在原有内镜手术优势下进一步提高了对患者大面积病灶的切除效果,并在不断的临床实践中获得认可[11-12]。本研究中,研究组患者切除效果以及复发率高于对照组,差异有统计学意义(P<0.05),提示手术过程中对患者采取内镜检查可以帮助手术医师对患者的体内消化管壁进行详细观察,包括对边界、消化道黏膜病变大小等情况的细致了解,并以此作为患者的超声特征,判断患者黏膜下病变的良恶性。出血是内镜下手术中常见的一种并发症,不仅可导致手术期间医师视野出现模糊,甚至能导致手术中患者出现穿孔或是延长手术时间等不良后果[13-14]。本研究中,研究组患者手术时间、术中出血率及术后住院时间短于对照组,差异有统计学意义(P<0.05);研究组患者并发症总发生率低于对照组,差异有统计学意义(P<0.05),提示临床上应用内镜黏膜剥离术治疗效果明显。但在实施过程中仍旧需要注意以下几点:①手术进行时,必须要确保患者病情评估的准确性以及存在相应的手术适应证[15-16];②若是患者病变位置过深,采取手术可能存在过大风险,则禁止采取手术;③即使内镜下黏膜剥离不会造成过大损伤,但在手术结束后仍旧需要密切观察,避免出现迟发性术后出血[17-18];④患者接受手术时,最好选择全身麻醉,在确保患者手术中安全性的同时,也保证一旦手术出现意外可以立即进行中转手术治疗[19]。
综上所述,对消化道肿物进行治疗过程中采用内镜黏膜下剥离术,可以有效提高患者临床切除效果,降低患者术后并发症以及复发率,缩短患者手术时间、促进术后恢复,临床价值明显。
