颅内动脉瘤介入术后复发的风险因素分析及列线图的构建
2021-11-27宋彦彬
宋彦彬
(榆林市第一医院神经外科,榆林 719000)
颅内动脉瘤是临床上致死率和致残率较高的脑血管病之一,介入治疗是目前临床上常用的较为安全有效的治疗手段,但术后复发率较高,且目前机制尚不明确[1]。对于再次复发患者选择何种治疗方式,目前国内外学者尚无统一定论[2]。颅内动脉瘤介入术后复发患者的治疗难度增加,且致残、致死率均显著上升,因此,寻找影响颅内动脉瘤介入术后复发的相关风险因素对于防治患者复发具有重要意义[3]。本研究回顾性分析行介入栓塞术治疗的348例患者(358个动脉瘤)的临床资料,探讨影响术后复发的相关风险因素,初步建立一个风险预测模型,并对该模型的临床预测价值进行评估。
1 资料与方法
1.1 一般资料
以本院2015年1月1日至2020年1月1日收治并行介入栓塞术治疗的348例患者(358个动脉瘤)为研究对象,回顾性分析影响颅内动脉瘤介入栓塞术后复发的相关风险因素。为符合研究的科学性和严谨性,本研究对多发动脉瘤患者以动脉瘤个数进行计数。358个动脉瘤患者中,男性有126个动脉瘤,女性有232个动脉瘤;年龄20~80岁,平均年龄(53.89±9.63)岁。其中55个动脉瘤在术后复发,称为复发组,303个动脉瘤术后未复发,称为未复发组。两组患者的性别、年龄、吸烟史、饮酒史、高血压和糖尿病史差异均无统计学意义(P均>0.05),具有可比性。本研究经医院伦理委员会批准,且所有患者及家属均签署知情同意书。
1.2 纳入与排除标准
纳入标准:(1)血管介入栓塞术前后均有完整且可供形态学测量和即刻栓塞结果评估血管影像学资料;(2)均接受>6个月的数字减影血管造影技术(digital subtraction angiography,DSA)随访。排除标准:(1)各种原因导致的术中转开颅手术或保守处理者;(2)夹层或血泡样动脉瘤等特殊动脉瘤者;(3)复发动脉瘤行二次治疗者;(4)有精神及神经疾病等无法配合者。
1.3 治疗方法及评价指标
气管插管全身麻醉,全身肝素化,应用Seldinger法穿刺股动脉放入股动脉鞘,所有弹簧圈或支架的置入或释放均按照厂家推荐标准进行。介入栓塞手术后对正侧位和工作角度进行DSA检查,明确动脉通畅情况和动脉瘤栓塞程度。术后三个月经MR血管成像(MRA)进行随访,术后六个月行DSA随访。由两名神经外科专家采用Raymond分级对术后即刻栓塞结果进行评估,Raymond分级Ⅰ级为完全栓塞;Ⅱ级为瘤颈显影;Ⅲ级为瘤体显影。瘤颈≥4 mm或颈体比>1/2为宽颈动脉瘤,瘤颈<4 mm且颈体比≤1/2为窄颈动脉瘤。根据解剖部位将动脉瘤分为分叉型和侧壁型。根据DSA随访和术后即刻动脉瘤显影结果,将随访结果分为复发组和未复发组(瘤体完全不显影、改善或稳定)。
1.4 统计学方法
采用SPSS 20.0统计学软件进行数据分析。计数资料用单因素χ2检验,多因素分析用Logistic回归。采用R 3.6.1软件绘制列线图,并用ROC曲线对列线图的预测价值进行评价,其中ROC曲线的绘制使用MedCalc软件。P≤0.05为差异有统计学意义。
2 结果
2.1 影响介入栓塞术后颅内动脉瘤复发的单因素分析
不同动脉瘤最长径、Raymond分级和栓塞方式介入栓塞术后颅内动脉瘤复发率差异均有统计学意义(P均<0.05),见表1。
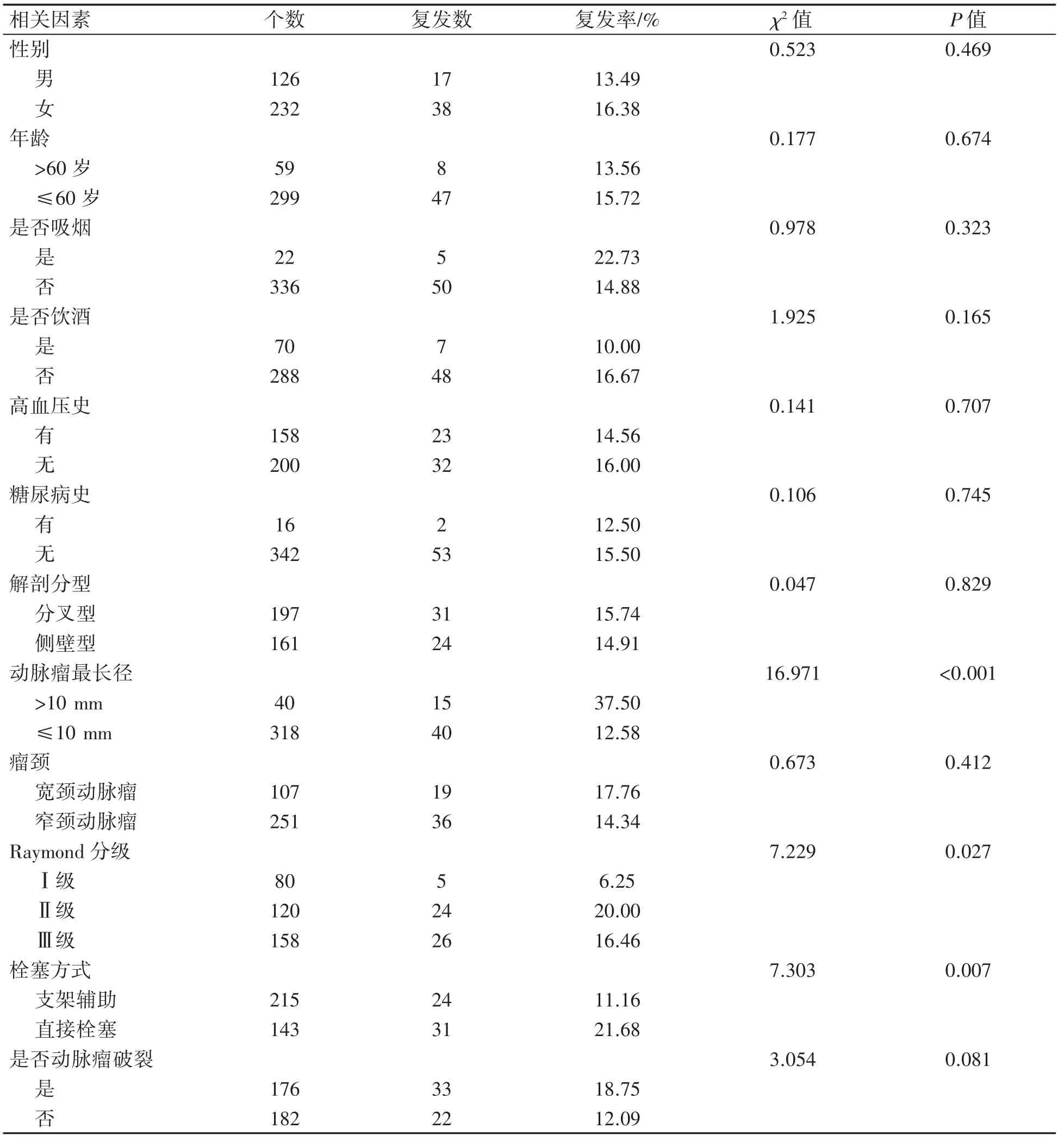
表1 影响介入栓塞术后颅内动脉瘤复发的单因素分析
2.2 影响介入栓塞术后颅内动脉瘤复发的多因素Logistic回归分析
对单因素分析有意义的相关因素纳入多因素Logistic回归分析,其中自变量赋值(动脉瘤最长径>10 mm为0,≤10 mm为1;Raymond分级中Ⅰ级为0,Ⅱ级为1,Ⅲ级为2;栓塞方式中支架辅助为0,直接栓塞为1);因变量赋值(颅内动脉瘤是否复发中未复发为0,复发为1)。结果显示:动脉瘤最长径,Raymond分级和栓塞方式是影响介入栓塞术后颅内动脉瘤复发的危险因素,见表2。
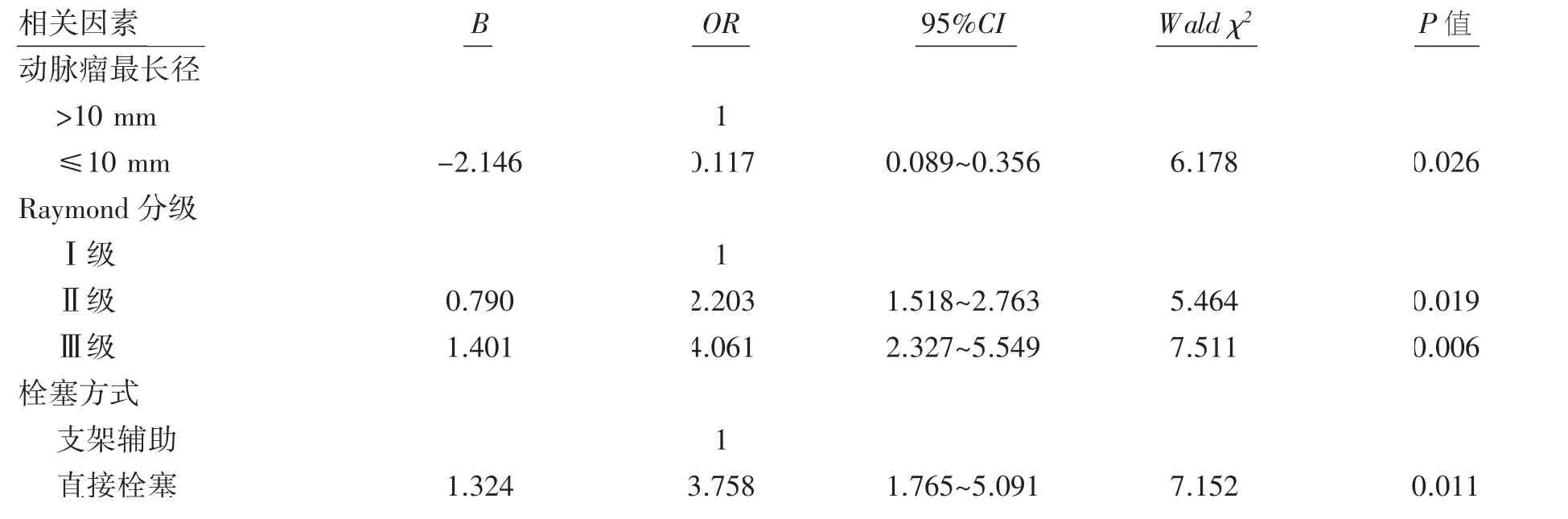
表2 影响介入栓塞术后颅内动脉瘤复发的多因素Logistic回归分析
2.3 复发预测模型的构建及评价
基于影响介入栓塞术后颅内动脉瘤复发的多因素Logistic回归结果构建预测复发的列线图(图1),其C-index为0.751(95%CI:0.679~0.811),提示其预测复发的预测能力良好。同时绘制ROC曲线对列线图的预测价值进行评价,结果显示,ROC曲线下面积(AUC)为0.771(95%CI:0.736~0.825),灵敏度为78.56%,特异度为72.19%(Z=11.036,P<0.001)(图2),同样显示列线图良好的预测能力。

图1 介入栓塞术后颅内动脉瘤复发预测模型的列线图

图2 ROC曲线评价列线图的预测价值
3 讨论
颅内动脉瘤患者表现为颅内局部动脉血管异常改变,易并发高颅压脑疝、脑积水等严重并发症,一旦发生蛛网膜下腔出血,其病死率高达30%以上[4-5]。随着近年来介入技术的不断发展,由于其具有创伤小、患者痛苦轻和术后恢复快等优势,其在颅内动脉瘤治疗中的应用越来越普遍,且使用指征不断放宽[6]。但在临床工作中发现,颅内动脉瘤介入手术治疗后的复发率高于手术夹闭,严重影响患者预后[7]。因此,寻找影响颅内动脉瘤介入术后复发的风险因素,以针对相关因素进行早期发现、干预,从而降低病死率具有重要意义。本研究发现,348例颅内动脉瘤患者(358个动脉瘤)中,55个动脉瘤在术后复发,复发率为15.36%,与既往研究结果相一致[8-9]。
本研究发现动脉瘤最长径、Raymond分级和栓塞方式是影响介入栓塞术后颅内动脉瘤复发的独立危险因素。有学者[10-11]指出,动脉瘤最长径与颅内动脉瘤复发具有明显相关性,动脉瘤最长径越小,介入术后复发概率越低,分析其可能与遭受血流冲击力的降低有关;动脉瘤最长径越大说明瘤颈较宽,其瘤体形态越不规则,导致难以被弹簧圈填充、占据,故残余瘤腔易发生复发[12]。Laukka等同样发现相较于小颅内动脉瘤患者,大颅内动脉瘤患者的术后复发率明显更高[13]。Raymond分级通过简单的三分法预测动脉瘤介入栓塞治疗后的长期结果,是目前评价术后即刻栓塞程度最常用的指标[14],RaymondⅡ~Ⅲ级患者的复发率高于Ⅰ级患者。此外,直接栓塞患者的术后复发率高于采用支架辅助患者,这可能与支架辅助介入患者可增加血管内皮覆盖,改变了血流动力学有关[15]。
列线图是以绘图的方式将有预测能力的多项指标整合,以提高预测准确性的数学模型[16-17]。本研究基于影响介入栓塞术后颅内动脉瘤复发的多因素Logistic回归结果构建预测复发的列线图,以期为临床决策提供参考。构建列线图的Cindex为0.751(95%CI:0.679~0.811),提示其预测复发的预测能力良好。同时绘制ROC曲线对列线图的预测价值进行评价,结果显示,AUC为0.771(95%CI:0.736~0.825),灵敏度为78.56%,特异度为72.19%,同样显示列线图具有良好的预测能力。
综上所述,动脉瘤最长径、Raymond分级和栓塞方式是影响介入栓塞术后颅内动脉瘤复发的独立危险因素,本研究基于此构建的列线图对评估颅内动脉瘤介入术后复发的风险有较高预测价值。
