血液透析的终末期糖尿病肾病患者血糖波动的临床研究探寻
2021-11-27袁红珍牛敬然王娟
袁红珍,牛敬然,王娟
1.日照市中心医院血液透析科,山东日照 276800;2.日照市东港区两城镇卫生院内科,山东日照 276800
终末期糖尿病肾病(ESRD)是糖尿病患者的终末期阶段,且是糖尿病患者的首要死因[1]。在老龄化发展和慢性病种类日益增加等影响下,ESRD的发病率逐年升高,且病情更具复杂性和特殊性。临床多通过血液透析(HD)疗法治疗该病,但治疗期间可能导致患者的血糖水平明显波动,诱发其他不良反应,进而影响治疗安全性。临床认为,ESRD患者接受HD治疗过程中发生血糖波动的特征为诱发低血糖,使多项血糖指标降低。因此需要全面评估该病患者的血糖波动水平,分析低血糖的危险因素[2]。在此基础上,该研究选取2019年1月—2021年1月该院收治的40例ESRD接受HD治疗的患者作为A组,选取同期入院治疗的ESRD未接受HD治疗的患者作为B组,以分析患者的血糖变化特点和低血糖风险因素,现报道如下。
1 资料与方法
1.1 一般资料
选取该院收治的40例ESRD接受HD治疗的患者作为A组。男:女=22例:18例;年龄38~72岁,平均(50.24±1.62)岁。选取同期入院治疗的ESRD未接受HD治疗的患者作为B组。男:女=23例:17例;年龄36~73岁,平均(50.18±1.42)岁。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。该研究所选病例经过该院伦理委员会批准,患者及家属知情同意。纳入标准:病史长于2年;HD治疗时间长于3个月;年龄低于85岁。排除标准:合并心肝肾功能异常者;合并营养不良者;合并糖尿病急性并发症者;合并心脑血管疾病者;合并精神障碍者。
1.2 方法
使用血糖分析仪对两组患者进行血糖检测,按照说明书进行操作。透析后1 d测定患者的FBG、三餐2 h后的血糖和睡前血糖水平。使用全自动生化分析仪测定Scr与BUN。进行HD治疗2~3次/周,治疗时间4 h/次,使用高通透性聚砜膜纤维素透析器和透析机进行治疗。血液滤过治疗在HD治疗前提下,治疗1~2次/周,4 h/次,使用前置换/后置换进行滤过治疗,置换液剂量12~20 L/次。
1.3 观察指标
观察患者的FBG、早餐后血糖、午餐后血糖、晚餐后血糖、睡前血糖等血糖水平,并记录SCr和BUN水平。观察感染、低血糖、消化道出血、脑血管意外、心血管并发症和低蛋白血症等不良反应。对低血糖与非低血糖患者的年龄、病程和胰岛素使用情况进行单因素分析,并对单因素有统计学意义的变量进行多因素回归分析。
1.4 统计方法
采用SPSS 21.0统计学软件进行数据分析,计量资料以(x±s)表示,采用t检验;计数资料以[n(%)]表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者血糖水平和其他临床指标比较
A组透析后的血糖水平均高于B组,其他临床指标低于B组,差异有统计学意义(P<0.05),见表1。
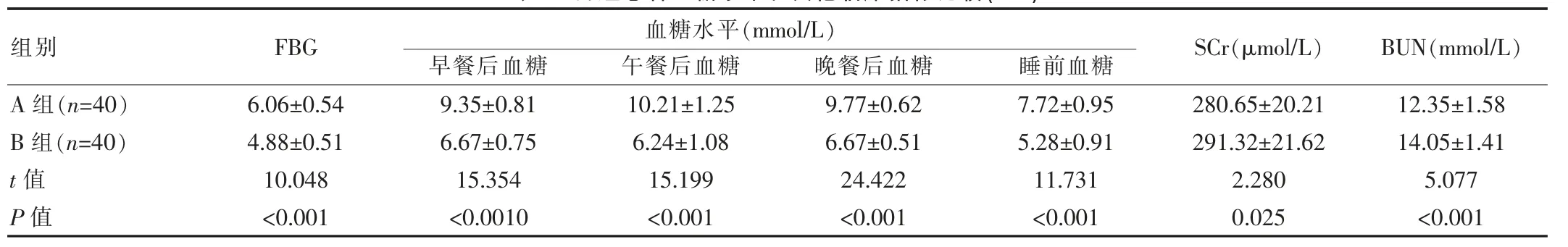
表1 两组患者血糖水平和其他临床指标比较(x±s)
2.2 两组患者不良事件发生率比较
A组患者的不良事件发生率为45.0%,B组为20.0%,差异有统计学意义(P<0.05),见表2。
2.3 ESRD接受HD治疗患者发生低血糖的单因素分析
年龄、病程和是否使用胰岛素是ESRD接受HD治疗患者发生低血糖的影响因素,见表3。

表3 ESRD接受HD治疗患者发生低血糖的单因素分析[n(%)]
2.4 ESRD接受HD治疗患者发生低血糖的多因素分析
年龄≥60岁和使用胰岛素是ESRD接受HD治疗患者低血糖发病的独立因素,见表4。
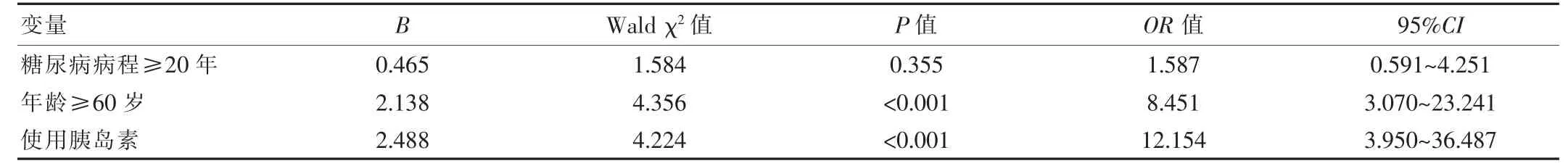
表4 ESRD接受HD治疗患者发生低血糖的多因素分析
3 讨论
ESRD的病因是糖尿病加重导致肾功能损伤,其疾病特征为微血管病变和肾小球硬化[3-4]。有研究指出糖尿病病程超10年的患者容易导致ESRD,且疾病早期表现为蛋白尿,需要对患者进行HD治疗,其利用半透膜原理,借助扩散方式可将血液内毒素进行净化治疗,清除血液内的多余代谢废物和电解质,可以纠正酸碱失衡和水电解质失衡表现,因此治疗效果较佳。但HD治疗期间可能导致ESRD患者出现血糖波动,因此该研究对患者进行血糖监测[5]。
该研究结果显示,A组患者透析后的FBG水平为(6.06±0.54)mmol/L,B组为(4.88±0.51)mmol/L;早餐后血糖水平为(9.35±0.81)mmol/L,B组为(6.67±0.75)mmol/L;午餐后血糖水平为(10.21±1.25)mmol/L,B组为(6.24±1.08)mmol/L;晚餐后血糖水平为(9.77±0.62)mmol/L,B组为(6.67±0.51)mmol/L;睡前血糖水平为(7.72±0.95)mmol/L,B组为(5.28±0.91)mmol/L(P<0.05)。结果与谭焕源[5]的研究[研究组的空腹血糖值(6.06±1.05)mmol/L,早餐后血糖值(9.08±1.44)mmol/L,午餐后 血糖值(10.65±1.70)mmol/L,晚餐后血糖值(9.70±0.72)mmol/L,睡前血糖值血糖值(7.85±1.35)mmol/L,对照组分别为(5.17±1.13)、(7.14±1.25)、(6.54±0.82)、(7.30±1.00)、(5.46±1.08)mmol/L(P<0.05)]基本一致,说明该研究的信度高。且两组的SCr与BUN水平对比差异有统计学意义(P<0.05)。以上结果的产生原因是HD治疗对胰岛素聚合物具有清除作用,且会导致葡萄糖丢失,进而造成患者的糖代谢紊乱表现,降低其血糖水平[6]。此外,患者在接受HD治疗前的心肺功能下降,透析治疗对于患者生理指标的干扰性不容避免,因此可能导致Scr与BUN等水平异常。为维持HD治疗稳定的血糖水平,可及时调整胰岛素剂量,尽量选择诺和锐速效胰岛素,其对于血糖的影响性较小。A组患者的不良反应发生率为45.0%,B组为20.0%(P<0.05)。原因是糖尿病患者本身伴有植物神经紊乱与血管病变等疾病,接受HD治疗后血液体外循环操作和血液滤过治疗会影响其血流动力学,导致心血管系统和全身脏器明显受损,进而导致不良反应。且低血糖反应又会兴奋交感神经系统,使心脑血管的耗氧量得到增加,造成心脑缺氧以及缺血表现,因此不良反应发生率更高[7-8]。有研究指出,反复性的低血糖反应会影响透析治疗的充分性和质量,导致患者出现营养不良和贫血表现,最终导致低蛋白血症和感染等情况[9-10]。结果可见B组患者伴有消化道出血和感染表现,原因是感染会刺激胃黏膜,导致黏膜病变,加之患者的植物神经紊乱,便会诱发恶心呕吐等症状,最终导致胃肠道出血[11-12]。单因素分析发现年龄、病程和是否使用胰岛素是ESRD患者发生低血糖的危险因素,多因素回归分析发现,年龄≥60岁和使用胰岛素是低血糖发病的独立因素。说明患者的年龄、病程和胰岛素使用情况会直接导致低血糖反应[13-14]。但多因素回归分析显示病程≥50年无法作为低血糖的危险因素,原因是患者的病程虽长,但血糖控制较佳,同样不会导致低血糖[15-16]。但部分患者糖尿病的病程较短却在HD治疗后出现明显的低血糖反应,原因是患者的肾上腺素反应严重缺陷,使机体对胰岛素的敏感性降低,进而导致低血糖。高龄和使用胰岛素是低血糖反应的独立危险因素,原因是患者的年龄越大,胰岛素敏感性越低,且越容易合并其他基础病,再加HD治疗的侵入性操作,会使患者出现严重的低血糖反应[17-19]。而使用胰岛素虽会控制血糖水平,但在HD治疗的作用下,患者的胰岛素剂量不宜保持正常剂量,若剂量过多则会导致低血糖反应。
综上所述,为ESRD患者接受HD治疗期间进行血糖监测能够有效评估血糖波动变化,评价低血糖反应的危险因素,进而拟定科学化的干预方案。
