高颅压患者经中等长度静脉导管输注甘露醇注射液导管相关并发症的影响因素
2021-11-19马丽霞王龙君李亚南
金 歌,马丽霞,王 丹,田 林,王龙君,李亚南
(1.郑州大学第一附属医院郑东院区重症医学部,河南 郑州 450052;2.郑州大学第一附属医院护理部,河南 郑州 450052)
颅脑外伤、颅内感染、脑血管病和脑肿瘤疾病等颅脑疾病常导致颅内压增高,可引起严重不良后果,严重者可因脑疝而死亡[1]。体积分数20%甘露醇是控制高颅压最常用的一线药物[2]。中等长度静脉导管(midline catheter,MC)具有静脉炎发生率比外周静脉留置针低、导管相关性血流感染率比中心静脉导管低等优势[3],已经成为临床上神经系统疾病相关科室输注体积分数20%甘露醇的常用静脉输液通路装置。早期有研究报道,使用MC输注甘露醇等高渗性溶液可以减少反复穿刺给患者带来的痛苦,避免渗出造成组织坏死引发的医疗纠纷[4]。理论上,由于渗透压较高,使用MC输注体积分数20%甘露醇注射液可能损伤血管内膜,进而引起静脉炎、渗出[5]、导管相关性血栓[6-7]及血凝性导管堵塞等并发症。但目前尚未见使用MC输注体积分数20%甘露醇发生导管相关并发症影响因素的研究报道。因此,本研究回顾性分析郑州大学第一附属医院神经重症监护病房使用MC输注体积分数20%甘露醇注射液患者的病历资料,了解导管相关并发症发生情况及其影响因素,为临床经MC输注体积分数20%甘露醇注射液的静脉治疗提供参考。
1 资料与方法
1.1 一般资料选择2019年11月至2020年8月郑州大学第一附属医院神经重症监护病房经MC输注体积分数20%甘露醇的脑血管疾病伴颅内压增高的909例患者为研究对象。病例纳入标准:(1)符合第4届脑血管疾病学术会议修订的脑血管疾病诊断标准[8],经头颅CT和(或)磁共振成像检查确诊并由专科医师监测存在颅内压升高;(2)年龄≥18周岁;(3)长期医嘱开具输注体积分数20%甘露醇的患者;(4)MC穿刺一次成功。排除标准:(1)MC置入与维护资料不完整者;(2)使用MC输液期间导管脱出者。按照输液期间是否发生导管相关并发症将患者分为并发症组(n=24)与无并发症组(n=885),本研究获医院医学伦理委员会审核批准。
1.2 置管与导管维护MC置入前,根据美国2016版《输液治疗实践标准》[5]评估患者均符合MC置入适应证;在最大化无菌屏障下,运用超声引导下改良塞丁格技术,选择直径最大、弹性良好的静脉;测量预穿刺静脉的直径,按照导管直径与血管直径最佳比值45%选择导管型号;患者穿刺侧上肢外展90°,测量预穿刺点到锁骨下缘的内、中1/3的交点处(锁骨下静脉的体表投影)的距离为导管置入长度,使导管尖端位于锁骨下静脉开口处,穿刺成功后妥善固定。置入后,经MC输注体积分数20%甘露醇注射液,用药频率依据病情严重程度分别为每12 h 1次、每8 h 1次或每6 h 1次,剂量为每次250 mL、150 mL或125 mL,输注15~20 min。MC的维护严格按照《临床静脉导管维护操作专家共识》[9]、美国2016版《输液治疗实践标准》[5]执行,每日评估MC的功能、导管相关并发症情况。
1.3 观察指标
1.3.1 一般临床资料收集患者的年龄、性别、甘露醇输注时间、穿刺静脉、穿刺次数、MC型号、MC尖端位置、MC留置时间等一般临床资料。
1.3.2 导管相关性并发症(1)渗出:采用渗出分级量表[10]评估渗出症状,该量表根据患者置管侧肢体皮肤发白与水肿程度、皮温以及循环障碍程度将外渗分为5个等级(0~4级)。(2)静脉炎:采用标准化的静脉炎评估工具静脉炎量表[10]进行评估,该量表根据穿刺部位发红或水肿伴有疼痛的程度以及条索状物形成状况将静脉炎分为5个等级(0~4级)。(3)导管相关性血栓:出现上肢、肩膀、颈部红肿、疼痛,置管侧上肢肿胀增粗、皮温增高,经彩色多普勒超声证实有血栓形成。(4)血凝性导管堵塞:因血栓形成导致的导管堵塞,包括部分堵塞和完全堵塞,表现为无法抽出回血或回血缓慢,输液速度缓慢,输液泵频繁堵塞报警,输液部位渗出、肿胀或漏液。

2 结果
2.1 导管相关并发症发生情况909例患者中有24例发生导管相关并发症,发生率为2.64%;其中血凝性导管堵塞9例(0.90%),渗出6例(0.66%,均为1级),静脉炎6例(0.66%,均为1级静脉炎),导管相关性血栓形成3例(0.33%)。
2.2 导管相关并发症的单因素分析结果见表1。经MC输注甘露醇注射液时间、MC尖端位置、MC留时间与导管相关并发症的发生有关(P<0.05);年龄、性别、穿刺静脉、MC型号与导管相关并发症的发生无关(P>0.05)。
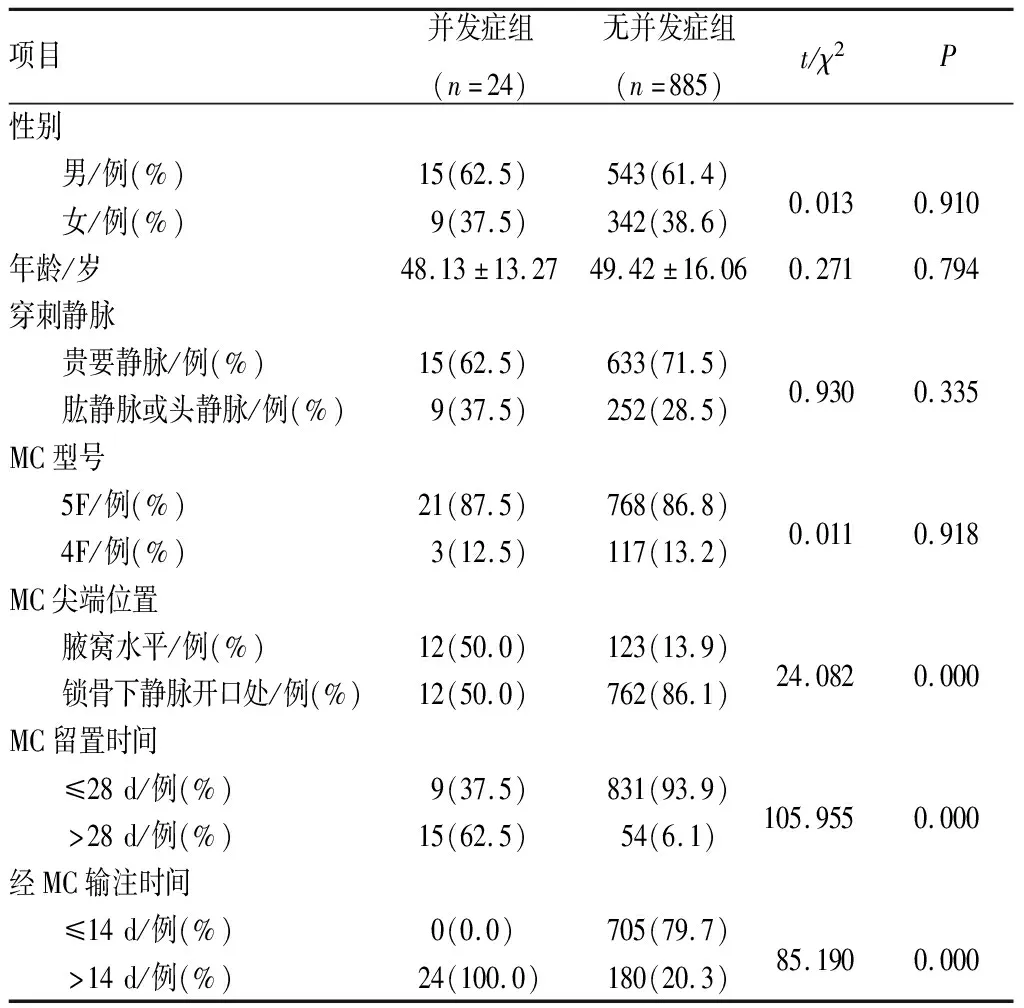
表1 经MC输注甘露醇注射液导管相关并发症的单因素分析
2.3 导管相关并发症的多因素分析结果见表2。MC尖端位置是导管相关并发症的保护性因素(P<0.05);MC留置时间以及经MC输注时间是导管相关并发症的危险性因素(P<0.05)。
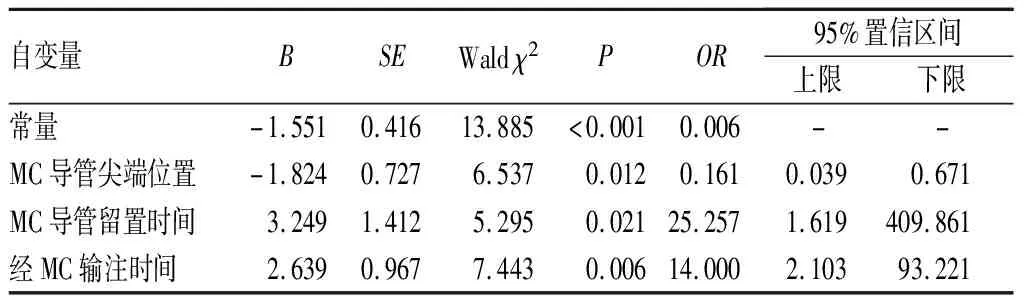
表2 导管相关并发症二分类logistic回归分析结果
3 讨论
虽然经过穿刺技术的改良,MC具有静脉炎发生率比外周静脉留置针低、导管相关性血流感染率比中心静脉导管低的优点,但其导管相关并发症也经常发生,影响患者的治疗效果,增加患者的痛苦[11]。邹晓春等[12]调查结果显示,252例肿瘤患者留置MC期间导管相关并发症的发生率为8.8%,其中静脉炎6例、渗出2例、导管堵塞3例。CHOPRA等[13]回顾性分析了12家医院12个月内1 161例MC相关并发症发生情况,结果显示,导管相关性血栓、导管堵塞的发生率分别为1.4%、2.2%。国外一项系统综述显示,MC相关并发症的发生率为2.6%~57.0%,导管相关性血栓的发生率为0.0%~11.8%,渗出发生率为1.9%,静脉炎发生率为3.4%[14]。本研究结果显示,经MC输注体积分数20%甘露醇注射液导管相关并发症发生率为2.64%,其中静脉炎6例(0.66%)、导管相关性血栓3例(0.33%)、渗出6例(0.66%)及血凝性导管堵塞9例(0.90%)。上述研究结果说明,MC留置期间可发生静脉炎、导管相关性血栓、渗出及血凝性导管堵塞等导管相关并发症。
本研究对经MC输注体积分数20%甘露醇导管相关并发症的影响因素进行分析,结果显示,MC尖端位于锁骨下静脉是输注体积分数20%甘露醇注射液导管相关并发症的保护性因素。锁骨下静脉血管是腋静脉的延续,其血管直径及血流速度均大于腋静脉。有研究报道,输液导管所处的血管直径越大,发生导管相关血栓的风险越低,延长MC置入长度可以降低渗出的发生率[3,15]。也有研究指出,将MC放置在上臂深静脉有助于避免静脉炎的发生,血管损伤主要与血管内壁细胞接触的药物浓度、接触时间有关,并非单纯受药物特性的影响[16]。MC尖端位于锁骨下静脉开口处,此处血管直径粗、血流速度大于300 mL·min-1,药物在此血液流速下可被快速稀释,血管内膜损伤风险较小;此外,锁骨下静脉位置比较固定,导管在其中比较稳固,减轻了导管尖端随手臂摆动对血管内膜的刺激强度。因此,建议穿刺前合理评估MC置入的最佳部位,当患者需要输注体积20%甘露醇注射液时,体表测量长度为预穿刺点至同侧锁骨中线,保证导管尖端位于锁骨下静脉开口处。
本研究结果显示,MC留置时间>28 d、输注时间>14 d是导管相关并发症的危险性因素。导管留置时间取决于导管材料、治疗方案、置管与维护环境及患者基础条件[17];国外一项系统综述统计4 412例患者MC的留置时间为2.3~85.0 d[14],CAWCUTT等[18]建议,MC留置时间控制在28 d以降低导管相关并发症的风险。MC作为异物短期留置在血管内,血管的生理弹性能够适应导管对血管内膜的刺激,但随着留置时间延长以及导管异物与输注药物的协同刺激效应,血管生理弹性及调适能力降低,导管相关并发症发生的风险也增加[19]。针对外周静脉留置针的留置时间,有研究者认为,导管相关并发症与导管留置时间呈阶段性变化趋势,若超过推荐拔除时间,并发症发生率显著增加[19]。因此,建议针对输注体积分数20%甘露醇注射液的MC留置时间进行合理的评估,不需要时应尽早拔除,将MC留置时间控制在1~4周,以降低导管相关并发症的发生。体积分数20%甘露醇是一种高渗透压性的脱水剂,达到脱水降颅压治疗效果的同时可能会损伤血管内膜,从而引起局部静脉壁的无菌性化学性炎症、渗出,也可因血液黏稠度增高等因素增加静脉血栓的风险,而长期连续输注该药使得静脉壁弹性持续受损、自我修复能力下降,增加导管相关并发症的发生[20]。本研究使用MC输注体积分数20%甘露醇注射液在15~20 min输完,这种短期、间歇性输注的方式能够减轻药物对血管内膜的刺激,使得血管内膜具有一定的缓冲期,尚未达到引起血管内膜损伤而导致相关并发症的程度,而且输注完毕后立即用生理盐水冲管也会缩短药物在血管内膜附着的时间,降低刺激程度。超声引导下导管置入能够最大程度保护血管内膜[21]。因此,建议在采用超声引导技术实施规范化置管和维护的基础上,尽量将使用MC输注时间控制在14 d以内。
综上所述,当MC尖端位置未到达锁骨下静脉、留置时间>28 d或经MC输注时间>14 d时会增加导管相关并发症的发生率。因此,建议穿刺前合理评估MC置入的最佳部位,将MC导管尖端位于锁骨下静脉开口处;对MC留置时间进行评估,将MC留置时间控制在1~4周;尽量将经MC输注时间控制在14 d以内。
