二维斑点跟踪超声心动图评价不同血糖状态下高血压患者左心房功能
2021-11-18陈维林陈思铭欧思敏
陈维林,陈思铭,欧思敏
(肇庆市中医院功能科,广东 肇庆 526020)
糖尿病前期是一种介于正常血糖状态和糖尿病之间的糖代谢受损的状态,表现为空腹血糖和糖耐量受损。临床上空腹血糖在5.6~6.9 mmol/L或者口服75g葡萄糖后2 h血糖水平在140~199 mg/dl或者糖化血红蛋白的水平 (HbA1c)在5.7%~6.4%之间即属于糖尿病前期[1-2]。我国糖尿病前期人群已超1.5亿,并且我国糖尿病合并高血压的发病率已经达到18%[3],如不进行有效防控,30年后我国糖尿病患者可能在5亿左右[4]。
糖尿病前期与增加的心血管疾病的死亡率和致残率有重要的关联[5],并且发现糖尿病前期与hs-cTnT(高敏感性心肌肌钙蛋白T)评估的亚临床心肌损害独立相关[6]。基于此有研究运用了二维斑点跟踪超声心动图 (2D-STE)技术进一步评估了糖尿病前期对心腔结构的影响[7]。与彩色多普勒成像技术相比,2D-STE是一种角度独立性的方法评估心肌的形变和形变率,2D-STE是评价左房功能的一种可行且重复性好的方法,目前已应用于高血压[8-9]和糖尿病[10]等多种疾病的诊断。然而关于高血压合并糖尿病前期或糖尿病中患者左房功能的变化目前尚无相关的研究报道,基于此因此我们运用2D-STE评估了不同血糖状态下高血压患者左心房结构和功能的变化,为血糖合并高血压患者的临床诊断、治疗和预后评估提高可靠的数据。现报告如下。
1 资料与方法
1.1一般资料:研究人群收纳自2017年7月~2020年6月的185例原发性高血压住院患者。入院后评估患者的治疗史、回顾既往病历、同时进行了体格检查。排除不同程度的瓣膜狭窄及瓣膜反流、Ⅱ级和Ⅲ级心舒张功能不全、肝脏和自身免疫性疾病、1型糖尿病、心肌病、永久起搏器植入、冠心病、房性心动过速、扑动或颤动史等患者。隔夜禁食12 h后取静脉血标本,在至少两个单独样品中快速血糖≥126 mg/dl被确定为糖尿病或者有口服降糖药或胰岛素使用的历史。糖化血红蛋白 (HbA1c)值在5.7%~6.4% 被认定为糖尿病前期,HbA1c<5.7% 被认定为血糖正常。最后我们纳入了42例糖尿病患者、38例糖尿病前期和56名血糖正常患者。本次调查研究得到本院医学伦理委员会的同意且与患者签署了《知情同意书》。
1.2方法:采用飞利浦 Affiniti 50超声诊断仪,探头频率1.0~5.0 MHz,帧频为50~80帧/s,后处理工作站采用EchoPAC超声软件。所有的超声心动图检查由一个经验丰富的对患者血糖不知情的超声心动图专家执行,选择左侧卧位进行。二维超声测量左室舒张末期容积 (LVEDV)、左室收缩末容积 (LVESV)、左心室射血分数 (LVEF%)、左心房收缩前容积 (LAVpre)、左心房最大容积 (LAVmax)及最小容积 (LAVmin)。多普勒超声测量二尖瓣口舒张早期血流速度峰值 (E)、心房收缩期最大血流速度峰值 (A),舒张早期室间隔侧二尖瓣环根部运动速度峰值 (e')、计算E/A、E/e'比值。在呼吸呼气相结束时获得心尖二腔和四腔的二维动态图像,然后储存在EchoPAC 软件分析左房应变-曲线形态和参数,获得左心房舒张早期纵向应变 (EDS)和舒张末期纵向应变 (LDS)、左房收缩期纵向应变率 (SRS)、左房舒张早期纵向应变率 (SRE)、左房舒张晚期纵向应变率 (SRA)和左房收缩纵向张力 (SS)。

2 结果
2.1三组患者的一般临床资料:糖尿病组的心率、快速血糖和HbA1C水平显著高于糖尿病组和血糖正常组,差异有统计学意义(P<0.05);而糖尿病组的吸烟史显著低于其他两组,差异有统计学意义(P<0.05)。见表1。

表1 三组患者的一般临床资料的比较
2.2三组患者的常规超声资料:二维超声检查结果显示:与糖尿病前期组和血糖正常组相比,糖尿病组的A值显著增大、e'值显著减少,E/e'比值增大,差异有统计学意义(P<0.05)。见表2。
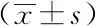
表2 三组患者常规超声参数的比较
2.3三组患者的2D-STI超声参数比较:2D-STI超声参数结果显示:与糖尿病前期组和血糖正常组相比,糖尿病组的EDS值和SRE值显著减少,LDS值显著增大,差异有统计学意义(P<0.05)。见表3。
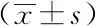
表3 三组患者2D-STI超声图参数的比较
3 讨论
研究指出左心房功能的变化具有重要的预后价值,通过及时观察左心房形态结构和功能的变化可评价心血管病变及临床预后[11]。当左心房储蓄能力下降时,心血管疾病患者的死亡率明显上升[12]。糖尿病和高血压对左心房均有明显影响。糖尿病早期甚至未出现症状之前就已经对心肌的结构造成了损伤,心排血能力下降导致心室后负荷增加,心房代偿性增加,出现左心房容积及心房肌的形变。高血压的进一步发展常累及到左心房,引起心房的容积扩大和心房肌细胞的纤维化,而心房肌的纤维化会对心房的收缩力和舒张性造成影响,这将可能改变左心房的电生理结构。在临床上笔者发现部分高血压患者尽管左心室射血分数正常,但心肌功能已经受损,而二维斑点追踪技术 (2D-STE)通过逐帧追踪心肌运动轨迹及时评估心肌的形变能力,可全面地评价局部心肌收缩和舒张功能,因此2D-STE可早期评价高血压患者心肌收缩功能的减低[13-14]。
本次临床研究根据高血压患者的血糖状态(正常血糖或糖尿病前期或糖尿病)比较他们的左心房功能。在研究中用容积指数和2D-STE衍生参数评估高血压患者不同血糖状态的左心房功能变化。二维超声结果显示:与糖尿病前期组和血糖正常组相比,糖尿病组A值和E/e'比值显著增大,e'值显著减少,差异有统计学意义(P<0.05)。这说明糖尿病可使高血压患者左心室舒张功能减低,而左心室舒张功能减低进而损害左心房的功能。在左室舒张功能减低的过程中,为增加左心室的充盈左心房增压泵功能代偿性增强。2D-STI超声参数结果显示:与糖尿病前期组和血糖正常组相比,糖尿病组的EDS值和SRE值(心房管道功能指标)显著减少,差异有统计学意义(P<0.05)。这表明糖尿病高血压患者左心房管道功能下降,可能是高血糖剥夺了心肌血氧供给,引起心肌损害,造成心肌舒张功能障碍,随着左心室充盈压上升,左心室与左心房之间的压力差变小,造成左心房舒张早期被动流入左心室的血流受阻,血量减少[15]。与糖尿病前期组和血糖正常组相比,糖尿病组的 LDS值(心房收缩功能指标)显著增大,差异有统计学意义(P<0.05)。这意味着糖尿病高血压患者左心房增压泵功能代偿性增强,可能是在一定范围内心室舒张期末容积增加,相应伴随左心房收缩力增强,故心房排血量增多以维持正常的心排血量[16]。
综上所述,糖尿病可使高血压患者的左心房“管道”和“增压泵”功能进一步受损。这可能是左心房内膜下层的主要心肌纤维是纵向心肌纤维,糖尿病可促使心房肌的纤维化和心房肌细胞凋亡[17],而心房肌的细胞凋亡和纤维化对左心房的管道和收缩都会产生副作用[18]。
本次研究属于单中心的回顾性分析,且样本量较少,我们没有进一步根据高血压分级进一步分组。除此之外,2D-STE本身也有自己的一些不足,最明显的是在次优图像中心内膜和心外膜边界追踪的潜在误差和左心房周围结构信号被污染的风险。
综上所述,对不同血糖浓度的高血压患者进行评估时应注意评价左心房功能,以为指导临床治疗和评估预后提供可靠资料。
