股神经阻滞联合单侧蛛网膜下腔阻滞麻醉在股骨骨折手术中的临床应用
2021-11-18梁锋
梁 锋
(上海东方医院集团宿迁市东方医院,江苏 宿迁 223800)
股骨骨折为骨伤科的常见病之一,临床主要见于老年群体,近年来由于交通意外的发生率不断升高,股骨骨折的发生率也逐年增高,有向中青年发展的趋势,但老年群体的股骨骨折仍占有很大比重,由于老年患者机体情况较年轻人差,因此对骨科手术的麻醉要求较高,需为患者提供麻醉效果好、不良反应发生率低及对心血管功能影响小的麻醉方式。既往下肢手术中多采用腰-硬联合麻醉,虽然腰-硬联合麻醉起效时间快,费用比较低,但是腰-硬联合麻醉后镇痛维持时间短、影响术后自主排尿及影响血压情况对老年手术患者来讲造成极大的影响[1]。有相关研究表明[2],股神经阻滞及单侧蛛网膜下腔阻滞麻醉联合麻醉在手术中麻醉效果好,麻醉方法简单,不会对患者造成严重影响,具有较高的治疗安全性。本研究针对股骨骨折手术中应股神经阻滞及单侧蛛网膜下腔阻滞麻醉联合麻醉及腰-硬联合麻醉的临床效果进行分析,观察不同麻醉方式的麻醉效果,现报告如下。
1 资料与方法
1.1一般资料:本研究选取2015年1月~2020年6月就诊于我院骨科的患者60例,按照随机对照原则将60例ASAⅡ-Ⅲ级患者,分为观察组(n=30)和对照组(n=30)。其中研究组患者中男21例,女9例,年龄34~87岁,平均年龄(66.23±12.43)年;对照组患者中男20例,女10例,年龄45~93岁,平均年龄(65.12±11.21)岁。两组基本资料进行比较,差异无统计学意义(P>0.05),有可比性。本研究经过医院伦理委员会审核通过,且进入研究前所有患者均知晓本研究并自愿参与本研究,签署知情同意书。
纳入标准:①所有患者经影像学检查后确诊为股骨骨折;②无严重威胁手术进行的心脑血管疾病;③对麻醉药物及术中所用器械不过敏;④无麻醉禁忌证;⑤患者及家属知晓本研究,并自愿参与本次研究。排除标准:①在心肺功能、肝肾功能及中枢神经系统等方面存在严重疾病者;②对手术所用麻醉药物及器械过敏者;③有麻醉禁忌证;④治疗依从性差患者。
1.2方法:患者在手术接送车上保持入室体位,开放静脉通路,连接监护仪,记录生命体征。观察组:手术接送车上保持入室体位,行股神经阻滞麻醉,应用超声探头对患者的股神经进行定位,根据超声图像将穿刺针抵达神经周围,稍远离神经进行注射,以免注射药物注射至神经而造成神经损伤。给予1%利多卡因(5~10ml)进行股神经阻滞。股神经阻滞成功后搬运患者至手术台,指导患者采取患侧卧位。于患者第3、4腰椎椎间隙25G蛛网膜下腔阻滞麻醉针经穿刺,成功后有正常脑脊液流出并且回抽顺畅时即可注药,根据患者年龄体重给予7.5~12 mg浓度0.75%布比卡因(芜湖康奇制药有限公司)与1 ml浓度为10%的葡萄糖溶液(山东华鲁制药有限公司)混合,配制成重比重混合液。以腰穿针头往尾端0.1 ml/s的速度注入蛛网膜下腔。患侧卧位持续时间10~15 min,麻醉平面在T10甚至T12以下,麻醉效果固定于侧患肢,嘱咐患者翻身躺平,即可开始进行手术操作。
对照组:搬运患者至手术台,采用腰-硬联合麻醉,进行麻醉时,要求患者保持侧卧位,患肢疼痛常难以配合常采取健侧卧位需助手牵引患肢,健侧腿部贴向腹部,头部贴向胸部,背部弯曲成弓状,选取L2~L3或L3~L4间隙作为穿刺点,常规消毒后于患者第3、4腰椎椎间隙硬膜外穿刺,25G蛛网膜下腔阻滞麻醉针经硬膜外穿刺,穿刺成功出现透明脑脊液并且回抽顺畅时即可给予0.75%布比卡因(规格5 ml)2 ml及10%葡萄糖1 ml混合液2~3 ml,将蛛网膜下腔阻滞麻醉针联同注射器拔出,硬膜外推注生理盐水3 ml,向头侧置硬膜外导管,硬膜外腔内留管4~5 cm,患者平卧,调整体位控制麻醉平面在T10以下,并给予患者开放式面罩吸氧,5~8 min后即可开始进行手术操作。蛛网膜下腔阻滞麻醉效果较差时硬膜外给予2%利多卡因。
1.3观察指标:①麻醉操作时间(T0)、痛觉阻滞起效时间(T1)、痛觉阻滞维持时间(T2);②麻醉前、注药后各时间点(5 min、10 min、30 min),心率、血压值(收缩压/舒张压);③两组不良反应,包括恶心呕吐、头痛及尿潴留等。

2 结果
2.1两组患者T0、T1及T2比较:经比较,两组患者在麻醉操作时间(T0)方面差异无统计学意义(P>0.05);观察组痛觉阻滞起效时间(T1)及痛觉阻滞持续时间(T2)均较对照组时间长,差异有统计学意义(P<0.05)。见表1。
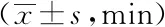
表1 两组患者T0、T1及T2比较
2.2两组心率与血压比较:两组麻醉前及注药5 min、10 min、30 min心率无明显变化,差异无统计学意义(P>0.05);观察组收缩压/舒张压麻醉前与注药5 min、10 min、30 min,无明显变化,差异无统计学意义(P>0.05);对照组收缩压/舒张压麻醉前与注药5 min、10 min、30 min,有明显变化,差异具有统计学意义(P<0.05);且观察组收缩压/舒张压注药5 min、10 min、30 min与对照组相比,差异均具有统计学意义(P<0.05)。见表2。
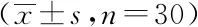
表2 两组心率与血压比较
2.3两组不良反应比较:观察组患者不良反应的发生率明为6.67%,明显低于对照组的20.00%,差异具有统计学意义(P<0.05)。见表3。
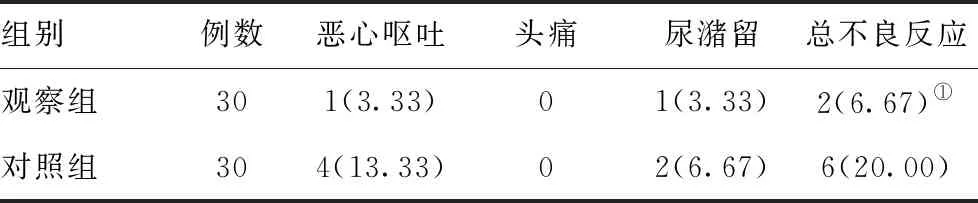
表3 两组患者不良反应发生率比较[例(%)]
3 讨论
手术前麻醉方式的选择非常重要,关乎手术能不能正常且迅速地进行。在目前下肢手术的麻醉选择上大多数不采取全身麻醉,由于某些患者的机体对麻醉药物较敏感,全身麻醉往往会严重影响到患者的心血管功能。因此,目前下肢手术中最常选用的麻醉方式为椎管内麻醉和神经阻滞麻醉[3]。目前椎管内麻醉最常用的就是腰-硬联合麻醉,也是目前下肢手术中最常用的麻醉方式,虽然腰-硬联合麻醉能满足下肢手术的需要,但也存在不足之处。腰-硬联合麻醉后血管处于扩张状态,因此容易出现较大的血流动力学改变,进而出现血压下降[4];而且在实施腰-硬联合麻醉方式中,往往需要足够多的输液量,再加上难以控制上界麻醉平面,使得血管扩张的风险进一步增加[5]。单侧蛛网膜下腔阻滞麻醉麻醉范围局限于单侧肢体,局麻药用量明显减少,对患者的血液循环影响较小,尤其适合心血管功能较差的老年患者。股神经位置相对表浅,在超声引导下容易进行定位及进针,对于局麻药注射后的扩散情况也比较容易进行观察,可以及时调整确保局麻药能够包绕患者的目标神经,避免损伤血管神经,从而提升阻滞成功率[6-7]。且股神经阻滞及单侧蛛网膜下腔阻滞麻醉联合麻醉不需要在手术结束后留置导尿管,从而避免了术后出现尿路感染等的并发症[8]。同时,股神经阻滞及单侧蛛网膜下腔阻滞麻醉联合麻醉手术后健侧肢体可自由活动,患者能自行翻身等活动,减轻陪护人员工作量,减少下肢深静脉血栓及压疮风险。研究还发现[9],蛛网膜下腔阻滞麻醉前实施股神经阻滞,一方面明显减轻患者疼痛,有利于蛛网膜下腔阻滞麻醉穿刺时体位配合,提高了蛛网膜下腔阻滞麻醉穿刺成功率,且避免了疼痛刺激导致的循环波动;另一方面,围麻醉期镇痛效果好,有利于患者术后恢复,且能缩短住院时间。因此,在麻醉方式的选择中,股神经阻滞及单侧蛛网膜下腔阻滞麻醉联合麻醉阻滞较腰-硬联合麻醉具有优势。
综上所述,对于股骨骨折患者,股神经阻滞及单侧蛛网膜下腔阻滞麻醉联合麻醉能满足股骨骨折的手术需要,麻醉疗效好,血流动力学稳定 ,不良反应发生少,值得进行推广及使用。
