2型糖尿病患者尿微量白蛋白肌酐比值与非酒精性脂肪性肝病相关性分析
2021-11-16刘鲁豫王成凯
安 欣,刘鲁豫,王成凯
(1.西安工会医院,陕西 西安710100;2.陕西中医药大学附属医院,陕西 咸阳712000;3.铜川市人民医院,陕西 铜川727031)
非酒精性脂肪性肝病(Nonalcoholic fatty liver disease,NAFLD)是常见的糖脂代谢紊乱性疾病,亦是一种由代谢应激、环境、遗传等诸多因素影响,在非过量饮酒的状况下发生的以“脂肪在肝细胞内异常沉积”为特征的慢性肝脏疾病,如不及时干预则最终可进展为肝硬化[1]。有研究[2]表明,NAFLD在我国成年居民中的发生率约为16%,尤其在诸如糖尿病患者中其发生率高达40%。伴有NAFLD的糖尿病较单纯糖尿病更具有危害性,其发生心血管不良事件的风险可增加1.5~2.5倍。尿微量白蛋白肌酐比值(Urinary albumin creatinine ratio,UACR)是一种反映早期肾功能损害的敏感指标,在早期糖尿病肾病中主要表现为UACR增高(UACR≥30 mg/g)[3]。然而UACR不仅应用于肾病领域,还与冠脉粥样硬化、心肌梗死、心力衰竭、房颤、脑卒中的发生密切相关,是此类疾病发生及全因死亡的独立预测因素[4]。另有研究[3]显示,UACR水平增高常提示机体慢性炎症与氧化应激程度的增高。本研究探讨了T2MD患者UACR与NAFLD的关系,为临床评估NAFLD的发生提供参考。
1 对象与方法
1.1 研究对象 回顾性收集2018年3月至2020年11月我院收治的225例T2MD患者的临床资料,病例纳入标准:①年龄大于18岁,符合 《中国2型糖尿病防治指南(2017年版)》[5]中关于T2MD的诊断标准。②无饮酒史或饮酒量换算成乙醇量,女<70 g/周和男<140 g/周。排除标准:自身免疫性、药物性、病毒性肝炎、肝硬化、恶性肿瘤、肝豆状核变性、甲状腺疾病、糖尿病急性并发症、心脑血管疾病、严重的肾功能障碍如eGFR<60 ml/(min·1.73m2)。225例受试者男131例,女94例,年龄41~74岁,平均(58.15±9.21)岁。本研究中受试者均签署知情同意书,且经本院伦理委员会批准实施。
1.2 研究方法 ①收集患者的一般资料,包括性别、年龄、糖尿病病程、体重指数(BMI)、吸烟史,入院时血压[收缩压(SBP)、舒张压(SDP)];实验室检查指标[包括甘油三酯(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、血肌酐、胰岛素抵抗指数(HOMA-IR)、空腹血糖(FPG)、糖化血红蛋白(HbAlc)、谷丙转氨酶(ALT)、谷草转氨酶(AST)、UACR、估算肾小球滤过率(eGFR)],均采集清晨空腹静脉血与中段尿液标本。采用美国贝克曼库尔特IMMAGE800全自动特定蛋白分析仪用放射免疫法检测尿微量白蛋白(UMA)、采用美国贝克曼库尔特DXC800全自动生化分析仪检测尿肌酐(UCr),并按照公式[6][UACR=UMA(mg/dl)/UCr(μmol/L×88417]计算UACR。②分组方法:采用《非酒精性脂肪性肝病诊断标准》[7]诊断NAFLD,按照纳入的患者是否发生NAFLD分为NAFLD组(n=65例)与对照组(n=160例);UACR正常参考值<30 mg/g,同时其水平分为UACR≥30 mg/g组(n=98例)与UACR<30 mg/g组(n=127例)。
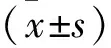
2 结 果
2.1 NAFLD组和对照组一般资料比较 NAFLD组BMI、TG、TC、血肌酐、HOMA-IR、AST、ALT、eGFR均高于对照组 (均P<0.05);NAFLD组UACR[(24.20±8.65)mg/g]高于对照组 [(19.64±5.39)mg/g] (P<0.05)。见表1。
表1 NAFLD组和对照组一般资料比较

续 表

续 表
2.2 UACR≥30 mg/g组和UACR<30 mg/g组NAFLD发生率比较 UACR≥30 mg/g组NAFLD发生率为40.82%,高于UACR<30 mg/g组的19.69%(P<0.05),见表2。

表2 UACR≥30 mg/g组和UACR<30 mg/g组NAFLD发生率比较[例(%)]
2.3 UACR与相关指标的Spearman相关性分析 Spearman相关性分析显示,UACR与SBP、DBP、FPG、HbA1c、HOMA-IR呈正相关,与NAFLD亦呈正相关(r=0.210,P<0.05),见表3。

表3 UACR与相关指标的Spearman相关性分析
2.4 T2MD患者发生NAFLD的二元Logistic回归分析 以患者是否发生NAFLD为因变量,以表1中两组比较差异有统计学意义的指标为自变量,见表4。经过二元Logistic回归分析显示UACR≥30 mg/g是T2MD患者发生NAFLD的独立预测因子(P<0.05),见表5。
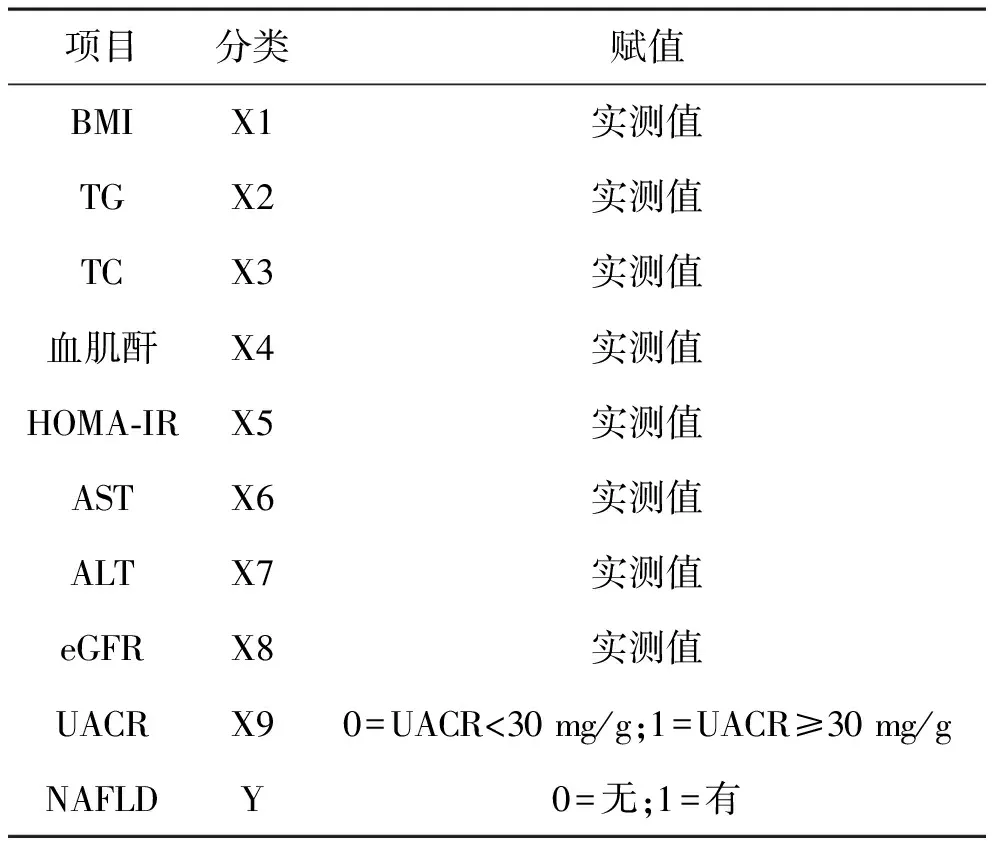
表4 自变量赋值
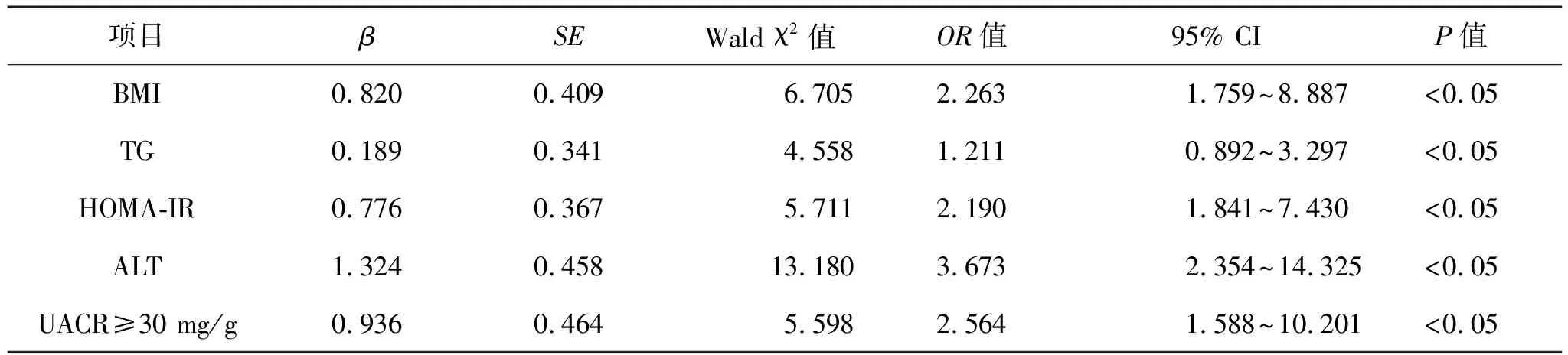
表5 T2MD患者发生NAFLD二元Logistic回归分析
3 讨 论
本研究结果显示,NAFLD组UACR显著高于对照组 。提示了糖尿病发生NAFLD患者中尿微量白蛋白高于单纯糖尿病者;另一方面,为进一步确证两者之间的关联,将UACR分为两组,UACR≥30 mg/g组NAFLD发生率显著高于UACR<30 mg/g组,提示了糖尿病伴有尿微量白蛋白患者中发生NAFLD的概率高于单纯糖尿病者。在Spearman相关性分析中,UACR与NAFLD亦呈正相关,则直观明了的提示了尿微量尿蛋白与NAFLD的发生紧密相关。为矫正混杂因素的干扰,本研究最后实施了二元Logistic回归分析显示UACR≥30 mg/g是T2MD患者发生NAFLD的独立预测因子,且是独立于BMI、TG、ALT、HOMA-IR之外的。
随着我国居民生活方式的改变(运动减少、静坐增加)以及饮食习惯的日益西方化,NAFLD近些年有了高发的趋势,其主要病理改变可见弥漫性肝细胞大泡性脂肪变[8]。NAFLD常和糖尿病、高血压、高脂血症、代谢综合征等一起发病,形成共病[9],显著增加患者心脑血管疾病发病风险和病死率[9-10]。除了环境和遗传因素外,胰岛素抵抗是NAFLD和糖尿病共有的病理生理基础[11-12]。其次,慢性炎症、氧化应激、血管内皮功能障碍等亦是本病重要的发生因素[13-14]。UACR在临床中常用来替代患者的尿蛋白定量检测。在检测UACR中,其数值不受肾小管重吸收、服用药物等外界的影响,因此测量值能够保持相对恒定,检测UACR可以节省成本(时间与人力成本),检测简单便捷,且敏感度和精准度均较高[15]。
UACR水平增高与T2MD患者发生NAFLD呈正相关,其机制可能为:①UACR不仅反映了肾脏血管内皮功能状况,还间接反映了全身血管的内皮功能[16-17],其水平增高常提示血管内皮功能受损,而内皮功能受损后导致凝血-纤溶机制激活和炎性因子的释放,加重胰岛β细胞的损害,导致胰岛素抵抗,而诱发NAFLD。②UACR反映了机体炎症反应,其水平增高常提示机体存在低烈度的炎症反应[18],相关促炎性因子如IL-6和TNF-α等可诱发单核细胞、淋巴细胞激活,导致肝细胞代谢异常,脂质物质过度蓄积在肝细胞内。③UACR水平增高可反映机体氧化-抗氧化体系失衡[19],活性氧(ROS)和氧自由基增加,导致糖脂代谢紊乱和胰岛素抵抗,促进NAFLD发生发展。④另一方面,NAFLD发生后又能进一步加重糖脂代谢紊乱,促进肾血管粥样硬化和肾小球玻璃样变,导致UACR水平升高。此外,NAFLD患者机体内肾素-血管紧张素-醛固酮系统(RAAS)激活[20],以及内皮素(ET-1)等缩血管活性物质增多,导致肾脏损害,诱发UACR水平升高。
综上所述,UACR水平增高与T2MD患者发生NAFLD呈正相关,可能是NAFLD发生独立预测因子,应当引起临床重视。
