早孕期胎儿规范化超声检查的临床意义
2021-11-15金蓉
金蓉
(新疆塔城地区额敏县兵团第九师医院功能科,新疆 塔城 834601)
胎儿畸形又称之为出生缺陷,是指胎儿在子宫内存在染色体异常或结构异常,属于新生儿常见的一类生理缺陷疾病,不仅影响患儿生长发育,还影响家庭和谐[1]。目前临床上早孕期筛查时间规定在孕11+0~13+6周,此段时间内能够完全观察胎儿结构,主要是因为胎儿结构基本完善分化,通过规范化超声检查,能够了解当前是否存在严重结构畸形和NT(颈项透明层)是否增厚现象,及时发现胎儿异常,降低出生缺陷胎儿率,为决定妊娠方案提供科学依据,影响妊娠结局[2-3]。本研究旨在探索早孕期胎儿规范化超声检查的作用性,现报道如下。
1 资料与方法
1.1 临床资料 选取2017年7月至2020年4月于本院行NT(孕11+0~13+6周)检查的1 300例孕妇(观察组)和1 300例孕中期孕妇(对照组)作为本研究对象。观察组平均年龄(28.65±2.36)岁,平均孕次(2.11±0.56)次,平均产次(1.15±0.21)次。对照组平均年龄(28.19±2.44)岁,平均孕次(2.57±0.78)次,平均产次(1.22±0.33)次。两组临床资料比较差异无统计学意义,具有可比性。本研究获得医院伦理委员会批准。纳入标准:①孕妇和家属均对本研究知情且签署知情同意书;②所有孕妇经血HCG、超声检查,确诊为宫内正常妊娠;③观察组建立孕期保健档案时,孕周<10周;对照组建立孕期保健档案时,孕周为19~27周。排除标准:①合并妊娠并发症者;②合并各种急慢性疾病者;③配合性较差者。
1.2 方法
1.2.1 测定方式 按照孕期保健指南对首次超声检查规定,测量头臀长、胎儿NT、核定孕周,根据NT厚度结构和头臂长测定结果,判定胎儿NT值是否正常,同时,还需进一步确定胎儿是否存在三体综合征、唐氏综合征等遗传疾病,明确具体缺陷,向孕妇和家属交代处理措施。
1.2.2 超声检查方式 彩色多普勒超声诊断仪选择PHILIPS-iUElite、飞利浦EPIQ5,探头频率为3~5 MHz。具体扫描方法:在进行正中矢状切面检查时,测量静脉导管血流参数、NT值、头臀径,横切旋转90°后,探查胎儿头端至足端,以横切面为基础,结合多切面评估。①颅面部结构:在横切头颅面保持脑中线居中,显示正常颅骨环完整,清晰显示脉络丛形态、大小,显示双侧眼眶,观察晶状体、眼距、眼球形态,向下横扫显示下颌骨、硬腭、鼻骨、上颌骨额突,显示面部三角区;②胸部结构:结合彩色多普勒和二维图像扫查,探查心脏全面,观察心尖指向、心胸比例,旋转侧动探头观察上腔静脉、动脉导管、主动脉弓的走行和位置,连续完整观察胸壁;③颈部结构:测量NT,横切面显示有无脐带绕颈、颈部有无明显包块以及包块范围、大小;④腹部结构:正中矢状切面观察舒张末期a波是否反向、频谱形态、静脉导管走行,在横切面显示胃泡,了解腹壁连续完整性,膀胱横切面显示脐带根部和两根脐动脉;⑤四肢结构:观察四肢的长短以及关节活动、形态,探及下肢和上肢。
1.2.3 胎儿NT测量及结果处理 需将胎儿脊柱和胎头保持同一水平位上后,测量NT,观察切面,调节探头,连续测量三次两条高回声线内侧缘部分距离,将其判定为颈部透明层厚度,若孕周<12周胎儿颈后透明层≥2.5 mm或NT厚度≥3 mm,需行无创DNA检查,分析胎儿染色体核型,判断有无三体综合征[4]。
1.3 观察指标 比较两组出生缺陷和不良妊娠结局(包括围产儿死亡、全子宫切除、急诊剖宫产率);分析观察组NT值增厚胎儿染色体结果和畸形情况。
1.4 统计学方法 采用SPSS 21.0统计学软件进行数据处理,计数资料采用[n(%)]表示,予以χ2检验,以P<0.05为差异有统计意义。
2 结果
2.1 两组孕妇基本情况比较 观察组中,34例出现胎儿异常,其中20例出现器官结构异常,14例胎儿NT增厚。其中NT增厚的13例胎儿均行羊水穿刺活检或绒毛活检,确诊为三体综合征的9例均需实施引产,其他4例继续妊娠。对照组中,6例筛查出三体综合征,均实施引产,14例胎儿器官结构异常。
2.2 观察组NT值增厚胎儿染色体结果和畸形情况 NT增厚的程度越大,患染色体异常风险越高,且患染色体异常风险和NT值增厚程度呈正协同关系,见表1。

表1 观察组NT值增厚胎儿染色体结果和畸形情况分析
2.3 两组出生缺陷和不良妊娠结局比较 观察组出生缺陷率、围产儿死亡、全子宫切除、急诊剖宫产率均低于对照组(P<0.05),见表2。
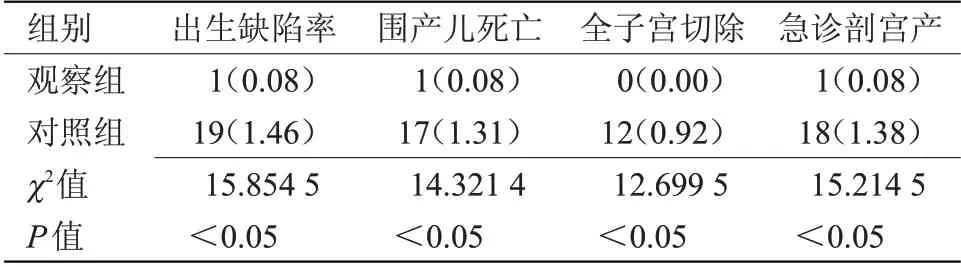
表2 两组出生缺陷和不良妊娠结局比较[n(%)]
3 讨论
胎儿畸形发病率占所有活产儿1%,属于产科常见病,目前诱发因素较多,包括母体早期伴有叶酸缺乏、高血糖、高热、微量物质缺乏以及外部环境因素、遗传因素影响[5]。为了提高人口出生质量,还需在产前加强相关检查工作[6]。早期临床上常通过遵守《孕前和孕期保健指南》规定孕妇孕期不同阶段的行为规范,并进行相关辅助筛查、常规保健筛查、健康教育和指导工作,将措施和内容覆盖于整个围产期[7],虽然能够筛查不同类型的胎儿缺陷疾病,及时干预、处理,但在实际执行过程中,因孕妇保健期间依从性、设备或技术方面受限,导致保健规范情况不尽如人意[8]。
规范性超声检查能够尽早对胎儿畸形进行筛查,及时发现胎儿异常之处,并提供相关解决方案依据,以便降低畸形率,提高出生人口质量[9],将其用于产前检查中,能够通过测量头臂长和NT值,及时发现异常之处[10]。但随着相关研究增多,部分学者认为超声波可对母婴产生不利影响,影响胎儿大脑发育,但通过间隔超声检查频率,能够减轻超声波带来的影响,相比之下,带来的利远大于弊[11]。NT厚度在孕早期胎儿中,多为正常超声表现,主要是指位于胎儿皮肤高回声带间的带状无回声区域以及颈部深部软组织高回声带区域,属于颈部淋巴结暂时性回流障碍[12]。本研究结果提示,NT增厚的程度越大,患染色体异常风险越高,且患染色体异常风险和NT值增厚程度呈正协同关系。由此说明,测量NT值有利于发现胎儿畸形,明确妊娠时胎儿数目和绒毛膜性,此外早孕期进行超声探查,重点观察脐带、胎盘、四肢、腹壁、腹部、心脏、胸部、颜面、脊柱、头颈等部位,以免漏诊,增加胎儿出生缺陷率。本研究结果显示,观察组出生缺陷率、围产儿死亡、全子宫切除、急诊剖宫产率均低于对照组(P<0.05),由此说明,在孕期进行规范化超声检查能够及时发现胎儿畸形和异常之处,但在早孕期进行检查能够及时处理胎儿畸形现象,降低胎儿出生缺陷率,改善妊娠结局,在临床具有较高应用价值[13]。
综上所述,规范化超声具有操作简便、诊断正确率高、无创性等特点,用于孕早期孕妇中,能够及时为治疗方案拟定、预后评估提供科学依据,降低出生缺陷率,改善妊娠结局。
