腰痛型腰椎间盘突出症200例单穴电针治疗的临床观察
2021-11-15黄仕荣王聪陈羽史萌蔡雨卫俞仲翔
黄仕荣,王聪,陈羽,史萌,蔡雨卫,俞仲翔
(上海中医药大学附属曙光医院骨伤科,上海 201203)
腰痛型腰椎间盘突出症是一种特殊类型的、可以独立诊断的椎间盘疾病,或称非典型腰椎间盘突出症[1]。在重视其客观存在并明确诊断的前提下,积极开展相关的基础与临床研究,以进一步寻找规律、阐明机制、及时治疗、提高疗效是该研究领域的新课题。腰椎间盘突出症单穴电针疗法发轫并传承于上海市中医院骨伤科林其雄老中医多年临床实践[2]。2003年以来,历经本单位和其他先期推广单位持续10多年的技术提炼、整理、改良与反复验证,目前该技术方案成熟,标准操作规程、临床适应证与非适应证明确,且源流清晰,传承有序,逐渐形成了一项成熟的可以推广应用的中医药适宜技术[3]。既往多项研究已证实,该疗法对典型腰椎间盘突出症的总有效率达90%以上[3-4],其显著优势在于“即时镇痛”。在此基础上,本着“继承、质疑、提高与创新”的基本思路,本研究将该疗法推广应用于非典型的腰痛型腰椎间盘突出症的临床治疗,现报道如下。
1 资料与方法
1.1 临床资料 回顾性分析2006年7月至2020年6月本院骨伤科门诊收治的200例明确诊断为单纯腰痛型腰椎间盘突出症患者的临床资料。其中,男128例,女72例;年龄18~60岁,平均(42.16±5.58)岁;病程1 d~3年;首诊疼痛强度:VAS 4.0~10.0分,平均(6.38±1.27)分;主诉为单纯腰痛,偶或涉臀,或酸少麻;病因或诱因:扭伤57例、急性受寒36例,其他107例;责任椎间盘:L4~5为127例(63.50%),L5~S1为73例(36.50%);突出类型:膨出型87例(43.50%),中央型113例(56.50%);收治的200例患者占同期全部腰椎间盘突出症电针治疗的15.08%(200/1 326);治疗总次数1~6次。全部临床资料包括患者基本信息、门诊病历、影像学检查、历次疗效评价原始数据和随访结果等都及时连续记录,或数码拍照,悉数完整保存至今。
1.2 诊断标准 依据胡有谷主编的《腰椎间盘突出症》(第3版)[5]和相关文献[1]的有关内容,确定疾病诊断标准为:①患者主诉单侧或双侧下腰痛,或腰骶后正中痛,无典型的坐骨神经痛;②病变节段椎间隙单侧或双侧椎旁深压痛,或相应部位脊柱后正中叩击痛,不伴有下肢放射痛;③脊柱侧凸,坐骨神经紧张试验阴性,无患肢肌肉萎缩、感觉异常、运动无力、反射异常等典型腰椎间盘突出症所具有的四大神经体征;④CT或MRI显示腰椎间盘中央型突出或膨出,相应节段硬膜囊受压,不累及脊神经根;⑤病史采集、临床症状、体格检查与影像学已排除其他腰腿痛原发病。
1.3 纳入标准 ①符合定性与定位诊断标准的单纯腰椎间盘突出症患者,定位在L4~5或L5~S1,责任椎间盘经病史、体格检查、CT或MRI多重确认;②疼痛症状明显,VAS评分≥4分;③年龄18~60岁,性别与病程不限;④患者对本研究知情同意,自愿接受并配合电针治疗。
1.4 排除标准 ①不符合诊断和纳入标准者,如症状为典型的坐骨神经痛患者和无症状腰椎间盘突出,病变节段在L3~4及其以上的高位腰椎间盘突出症,近期手术后腰腿痛复发;②非单纯性腰痛病患者,如合并腰椎肿瘤或结核、Ⅱ度以上腰椎滑脱、强直性脊柱炎、骨质疏松症等;③疼痛症状不明显,VAS评分<4分者;④对疗效及其客观评价有干扰者,如治疗前已服用抗炎止痛药,或近日接受过静滴激素、硬膜外封闭、神经阻滞等其他镇痛治疗,伴发其他部位急慢性疼痛;⑤常规禁用或慎用电针治疗者,如精神病、心脏病、妊娠期妇女、体质极度虚弱者,年龄<18岁或>60岁,以及医师现场判断存在电针治疗安全隐患者。
1.5 剔除与脱落标准 ①不符合纳入标准而被误纳入者;②治疗期间合并使用本方案禁止使用的其他疗法者;③治疗期间发生严重不良反应或并发症,不宜继续接受治疗者。剔除与脱落病例因无法准确判定疗效,故不纳入统计分析。因显效或治愈而提前结束疗程者不适合剔除与脱落标准,均纳入疗效统计分析。
1.6 方法 ①取穴:腰突穴在病变节段患侧脊柱后正中线旁开1.0 cm,压痛最显著之处,探敏取穴时部分患者会出现明显患肢放射痛,L4~5节段腰突穴位在患侧夹脊穴与大肠俞之间,而L5/S1节段腰突穴则在患侧夹脊穴与白环俞之间[6]。腧穴定位参照《腧穴名称与定位(GB/T 12346-2006)》。②操作:患者取俯卧位,穴区常规消毒后,采用24号3.0寸(0.45 mm×75 mm)一次性无菌针灸针,术者立于患侧采用夹持进针法,将针尖对准穴位,迅速垂直将毫针刺入皮下,缓慢直刺进针65~70 mm,以患者自觉酸、麻、胀、重等,或患肢有跳动感或电击感,并向远端放射,或医者感知患侧下肢肌肉抽动为得气。第一针针刺得气后,再平行于脊柱后正中线,向左或向右旁开1 cm内寻找敏感点作为第二针进针点进针,针刺方法、深度和得气要求与第一针相同。两针分别连接G6805-Ⅱ型多用治疗仪,连续波,初始频率为15~20 Hz,随后每隔20 min逐渐调高,直至40 Hz,电流强度以患者可耐受为度,正负极无特别要求,留针60 min。隔日治疗1次,每周治疗3次,2周为1个疗程,共治疗1个疗程。治疗期间辅以健康宣教。③排他干预:整个疗程期间,所有患者未接受除单穴电针治疗方案之外的一切干预措施,禁用糖皮质激素、抗炎镇痛药,不进行理疗、推拿等。
1.7 观察指标 ①VAS评分。采用视觉模拟评分法(VAS)分别于治疗前后5 min内对患者腰痛强度进行测量,将每次治疗前后VAS评分差值定义为“即时镇痛”效应。测量方法:采用1条滑道总长为10 cm的游动标尺,标尺正面标有刻度,左右两端分别为“0”分端和“10”分端,前者表示无痛,后者表示难以忍受的最剧烈疼痛。标尺另一面只有从浅到深的不同颜色,表示疼痛强度由轻渐重,使用时将此面面向患者。患者滑动游标至能代表自己即刻疼痛强度的相应位置,医者依据正面的刻度读出具体分值,分值范围0~10分,读数保留至小数点后1位。首次使用前须对患者进行详细的解释。②临床疗效。疗效判定标准:结合临床实际及相关参考文献[7-8],制定标准如下:治愈:疼痛基本消失(VAS评分≤1)或VAS评分改善率≥90%;显效:疼痛症状明显减轻,70%≤VAS评分改善率<90%;有效:疼痛症状稍有减轻,30%≤VAS评分改善率<70%;无效:疼痛症状无明显减轻,甚或疼痛加重,VAS评分改善率<30%。治愈率+显效率+有效率=总有效率。VAS评分改善率=(治疗前评分-末次治疗后评分)/治疗前评分×100%
1.8 统计学方法 采用SPSS 25.0统计学软件进行数据分析,计数资料以百分率表示,计量资料以“x±s”表示,采用t检验,若数据呈非正态分布则以中位数(四分位数)表示,以P<0.05为差异有统计学意义。
2 结果
2.1 治疗前后VAS评分比较 每次治疗前后VAS评分差值比较差异均有统计学意义(P<0.05),见表1。
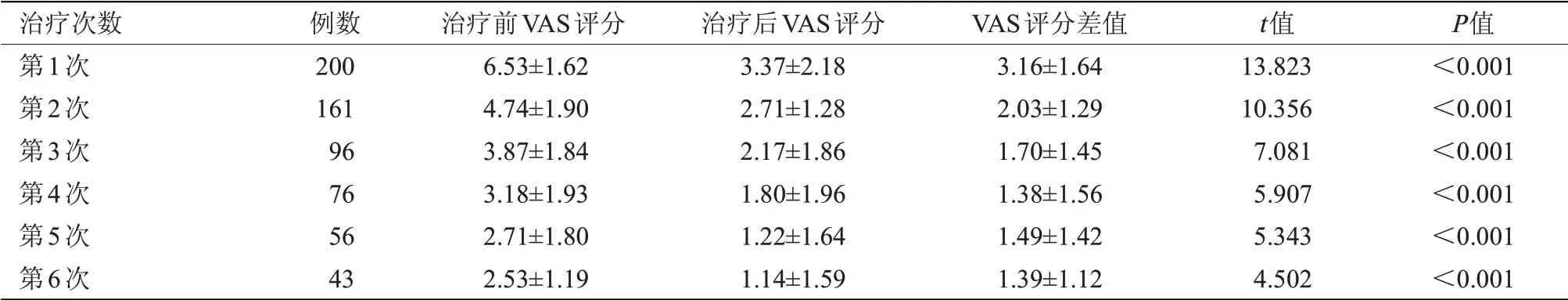
表1 每次治疗前后VAS评分比较(x±s,分)Table 1 Comparison of VAS scores before and after each treatment(x±s,scores)
2.2 治疗效果 200例患者治疗痊愈94例,显效52例,有效38例,无效16例,治疗总有效率为92.0%。
3 病例报告
3.1 病例1 患者,男,51岁,主诉下腰疼痛3 d,卧则可缓,不堪久坐,大咳或打喷嚏时加重,无明显诱因。查体见腰椎右侧弯,腰椎俯仰活动明显受限,右L5/S1椎旁深压痛(+),腰骶椎后正中叩击痛(+),双下肢神经体征对称(—)。CT提示L5/S1中央型腰椎间盘突出,纤维环钙化,相应节段硬膜囊受压(见图1),2008年6月20日首诊,3次电针而痛除,逐次电针前后VAS评分分别为6月20日:7.8~2.2分,6月22日:1.5~1.2分,6月24日:1.3~0.3分。
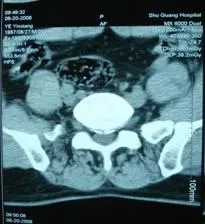
图1 病例1 CT结果Figure 1 CT result of case 1
3.2 病例2 患者,女,33岁,因腰骶酸痛6个月余,因不堪久坐至门诊就诊,无明确外伤史。腰椎左侧弯,腰椎活动度尚可,右L4~5椎旁深压痛(+),下腰椎后正中叩击痛(+),双下肢神经体征对称(—)。CT提示L4~5腰椎间盘膨出,相应节段硬膜囊受压(见图2)。2010年7月30日首诊VAS评分为4.3分,1次电针而痛除。2010年12月27日受凉而致疼痛复发,复经一次电针而获愈(VAS评分:4.5~1.3分)。
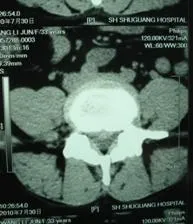
图2 病例2 CT结果Figure 2 CT result of case 2
3.3 病例3 患者,女,47岁,2010年9月7日首诊。主诉腰痛,活动不利5 d,疼痛剧烈,卧则减轻,久坐以及大咳或打喷嚏时加重,不堪久坐,无明确外伤史。查体腰椎正直无畸形,腰椎活动无明显受限,右L5/S1椎旁深压痛(+),腰骶椎后正中叩击痛(+),双下肢神经体征对称(—)。MRI提示L5/S1中央型腰椎间盘突出,相应节段硬膜囊受压(见图3)。5次电针而痊愈。逐次电针前后VAS评分记录如下,9月7日:8.2~4.3分,9月9日:3.7~0.8分,9月11日:6.3~2.2分,9月13日:6.8~1.6分,9月15日:3.4~0.7分。2011年8月2日复因扭伤致腰痛1周复诊,问诊及查体符合腰痛型腰椎间盘突出症,连续电针治疗5次而复愈。逐次电针前后VAS评分记录如下,8月14日:6.6~2.0分,8月16日:8.9~6.7分,8月18日:5.0~2.0分,8月22日:3.5~1.0分,8月24日:5.0~1.3分。
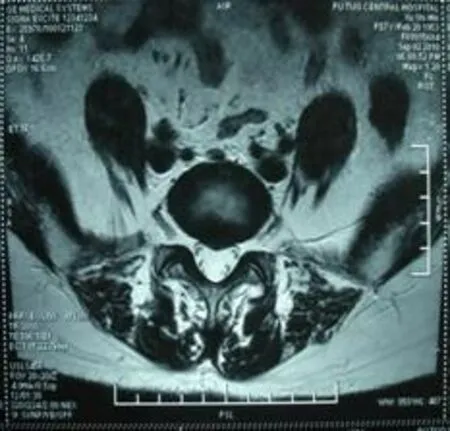
图3 病例3 MRI结果Figure 3 MRI results of case 3
4 讨论
腰椎间盘突出症是骨伤科腰腿痛病例最常见的原发病之一。临床上,不同的患者甚至同一患者的不同病程阶段,其临床表现均存在较大差异,呈现显著的个性化和动态化的特点[9-10]。作为特殊类型,腰痛型腰椎间盘突出症仅有单一的腰痛,无典型的坐骨神经痛或放射痛,也缺乏患肢肌肉萎缩、感觉异常、运动无力、反射异常等典型腰椎间盘突出症常见的四大神经体征。因此,可供明确诊断的临床证据较少,加之腰腿痛原发病的多源性,以及无症状腰椎间盘突出的干扰和临床医师重视不够,使该病极易被漏诊或误诊[1]。腰痛型腰椎间盘突出症作为可以独立诊断的疾病是客观存在的,临床表现总有腰椎管内疾病的特点,病理机制在于膨出或突出的椎间盘压迫或刺激外层纤维环和/或后纵韧带中的窦—椎神经纤维,引起反射性腰痛[11]。临床诊断首先应熟悉相关疾病诊断与鉴别的思路与方法[11-13],其次仔细询问病史,围绕单一腰痛症状收集证据,准确掌握腰痛的部位、范围、特点、变化规律、影响因素及其伴随症状,重点关注急性扭伤、疼痛明显、腰背肌紧张或痉挛、脊柱侧凸、腰椎活动障碍、下肢串麻、不堪久坐、腹压增加时疼痛加重,以及病程经久、久治不愈的病例。体格检查时若见椎旁深压痛或腰骶叩击痛应引起重视,这也是该病最重要的神经体征。初步临床诊断后,对疑似病例再结合CT或MRI影像学检查,及时明确诊断。
椎间盘是人体最早发生退变的组织,退变的椎间盘在某种或某些急性或积累性损伤的作用下,髓核膨出或通过纤维环裂隙突出。两者共同点均在于椎间盘退变的内因,区别在于外层纤维环是否完整,椎间盘突出物是否穿破后纵韧带,受累神经组织是窦—椎神经抑或脊神经根,症状是单纯腰痛还是坐骨神经痛。鉴此,临床上可将两者分别诊断为非典型或典型的腰椎间盘突出症。关于非典型的腰痛型腰椎间盘突出症的文献报道不多,一组资料显示单纯腰痛者占全部研究病例的25.59%(207/809)[14];回溯性研究显示,有51.44%(341/661)的腰椎间盘突出症病例早期为单纯性慢性腰痛[15]。以上文献均提到“单纯腰痛”与“腰椎间盘突出症”密切相关,但都未正式提及腰痛型作为独立疾病的临床诊断。毫无疑问,腰痛或为症抑或为病,亦症亦病。问题是作为症状的腰痛是何种疾病的症状?作为疾病又究竟是哪种具体的腰痛病?此两者归根结底还是临床实践中无法回避的疾病诊断的首要问题。本课题组适时提出“腰痛型腰椎间盘突出症”这一疾病诊断就具有一定的现实意义和实用价值。相关研究还表明,47%~60%的腰椎间盘突出症患者早期有过或长或短的腰痛史,部分患者经积极的非手术治疗而逐步康复,另外的则或因失诊失治而致疼痛缠绵难愈,甚或发展成典型的坐骨神经痛[5]。可鉴,腰痛型腰椎间盘突出症很可能是典型患者的过渡类型。据观察,这种过渡关系可以是长期渐进式的,或是短时突发式的。这种过渡本身就体现出腰椎间盘突出症疼痛症状的动态变化特点[11]。因此,非典型与典型也是相对的,临床诊治也需要有辩证的哲学思想[9]。基于临床实践和理论研究,将由于腰椎间盘退变突出或膨出,导致腰椎管内相应节段后纵韧带和/或硬膜囊窦—椎神经纤维受到压迫或刺激所致之反射性腰痛定义为腰痛型腰椎间盘突出症。提出这一特殊类型临床诊断的积极意义就在于对椎间盘病的早期正确诊断,从而有利于精细化精准治疗。进一步说,由于此型病理上多为膨出型或中央型突出,外层纤维环和后纵韧带基本完整,经过积极、正规、系统和足时的非手术治疗,辅以健康教育,多数患者预后良好。因此,早诊断,早治疗,早康复,对积极阻断该病从结构到症状的不良进展具有非常重要的价值。然而相关领域的观察研究尚有待深入。
综上所述,本研究回顾性研究再次对该病的临床特征和疾病诊断进行系统的梳理和总结,进一步丰富和细化腰椎间盘突出症临床诊断的层次观[16],所观察到的临床疗效与既往研究相当,进一步证实该疗法的有效性和实用性,也扩大了该疗法的临床适应证,为该特殊病例的临床诊治提供新的思路和方法。
