氧合指数及弥散指数对新型冠状病毒肺炎合并急性呼吸窘迫综合征的机械通气患者预后的评估研究
2021-11-15王俊姜淑庆
王俊,姜淑庆
有文献报道,710例新型冠状病毒肺炎(COVID-19)患者中危重症52例(占7.3%),其中37例(71%)患者合并急性呼吸窘迫综合征(ARDS),需要采用机械通气治疗[1]。另有学者报道,有17%的COVID-19患者发生ARDS,11%的患者病情会突然加重,甚至死亡[2]。临床观察研究发现,95%以上COVID-19患者转入ICU时指尖氧饱和度已明显低于93%,甚至部分患者低至80%以下,然而提高氧浓度对低氧情况改善有限,氧合指数普遍偏低,但这部分患者中至少50%的患者症状并不典型[3],患者即使低氧血症严重,但意识仍清楚,生命体征及脏器功能基本正常,故能否依靠氧合指数判断预后甚至决定插管时机值得商榷。同样,在使用机械通气后仅依靠高氧浓度对患者的动脉氧分压(Pa02)提升依然不明显,呼气末正压(PEEP)便成了此类患者最具能动性的指标,2010年北京协和医院研究小组研究发现吸入氧分数(FiO2)×PEEP这一参数对重症甲型H1N1流感病毒感染导致急性肺损伤患者的病情评估及预后判断具有优于氧合指数的临床价值[4]。在此基础上,滕丽华[5]提出弥散指数的概念,其研究发现弥散指数是比氧合指数可信度更高的ARDS脱机预后评估指标,应用于临床可为改善治疗策略提供方向。绝大部分COVID-19患者发展为ARDS后临床症状不典型,氧合指数指导气管插管时机与预后判断存在局限性,基于PEEP参数在治疗机械通气COVID-19患者特殊性及弥散指数的特点,弥散指数对COVID-19患者发生ARDS时预后评估是否较氧合指数存在优势值得探讨。
1 资料与方法
1.1 一般资料 选取2020-01-25至03-14武汉科技大学附属天佑医院ICU收治的符合ARDS诊断标准[6]的接受机械通气治疗的COVID-19患者39例为研究对象。入选标准为:(1)符合2011年第23届欧洲重症年会提出的ARDS柏林标准[6]的COVID-19患者;(2)男女不限;(3)年龄≥14岁。排除标准:实施机械通气治疗后24 h内死亡的患者。其中2例患者因入ICU 24 h内死亡脱失,最终纳入COVID-19患者37例。年龄38~89岁,平均(67.9±10.3)岁;其中男25例、女12例。入选患者发生ARDS的病因均为感染新型冠状病毒(SARS-CoV-2)。
1.2 数据收集 收集所有入选患者的一般情况,包括年龄、性别、入ICU时24 h急性生理与慢性健康评分(APACHEⅡ评分)[7]、基础疾病评分(基础疾病包括:慢性心力衰竭、慢性肾功能不全、慢性阻塞性肺疾病、脑梗死、2型糖尿病、恶性肿瘤、慢性肝病、高血压、冠心病、大手术史、其他。基础疾病评分标准:无基础疾病0分,合并1种非2型糖尿病的基础疾病1分,合并2型糖尿病或2种以上其他基础疾病2分,合并2型糖尿病和2种以上其他基础疾病3分)、记录机械通气过程中每日PEEP、FiO2、Pa02。选取每日最差指标记录Pa02水平,计算出入ICU时氧合指数(氧合指数=Pa02/FiO2)和弥散指数〔弥散指数=1 000×Pa02/(FiO2×PEEP)(PEEP>0)〕,另计算出28 d内最差氧合指数及弥散指数,依据28 d的预后结果将患者分为生存组11例(29.7%),死亡组26例(70.3%)。
1.3 统计学方法 使用SPSS 21.0软件对生存组与死亡组相关数据进行统计学分析。计量资料正态分布数据以(±s)表示,两组间比较采用独立样本t检验;非正态分布资料以M(QR)表示,两组间比较采用Mann-Whitney检验;计数资料以相对数表示,组间比较采用χ2检验。采用GraphPad Prism 8软件绘制入ICU时以及最差值时氧合指数与弥散指数预测COVID-19患者预后(死亡)的受试者工作特征曲线(ROC曲线),比较两者预测患者预后的ROC曲线下面积(AUC)。以P<0.05为差异有统计学意义。
2 结果
2.1 生存组和死亡组患者基线资料比较 两组患者性别、年龄、入ICU时24 h APACHEⅡ评分、基础疾病评分、入ICU时氧合指数比较,差异无统计学意义(P>0.05)。生存组最差氧合指数、入ICU时弥散指数、最差弥散指数高于死亡组,差异有统计学意义(P<0.05),见表1。
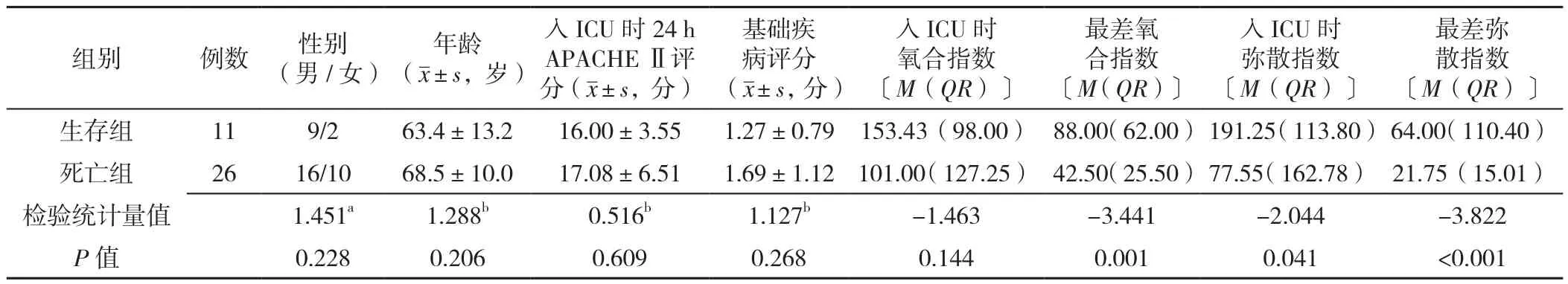
表1 两组患者基线资料比较Table 1 Comparison of baseline data between the two groups
2.2 氧合指数及弥散指数预测死亡的ROC曲线 入ICU时氧合指数预测死亡的灵敏度为100.0%,特异度为46.2%,AUC为0.654,AUC与参考值比较,差异无统计学意义(P=0.144);最差氧合指数预测死亡的灵敏度为3.8%,特异度为100.0%,AUC为0.862,AUC与参考值比较,差异有统计学意义(P<0.05);入ICU时弥散指数预测死亡的灵敏度为7.7%,特异度为100.0%,AUC为0.734,AUC与参考值比较,差异有统计学意义(P<0.05);最差弥散指数预测死亡的灵敏度为100.0%,特异度为80.8%,AUC为0.902,AUC与参考值比较,差异有统计学意义(P<0.05),见图1~4。
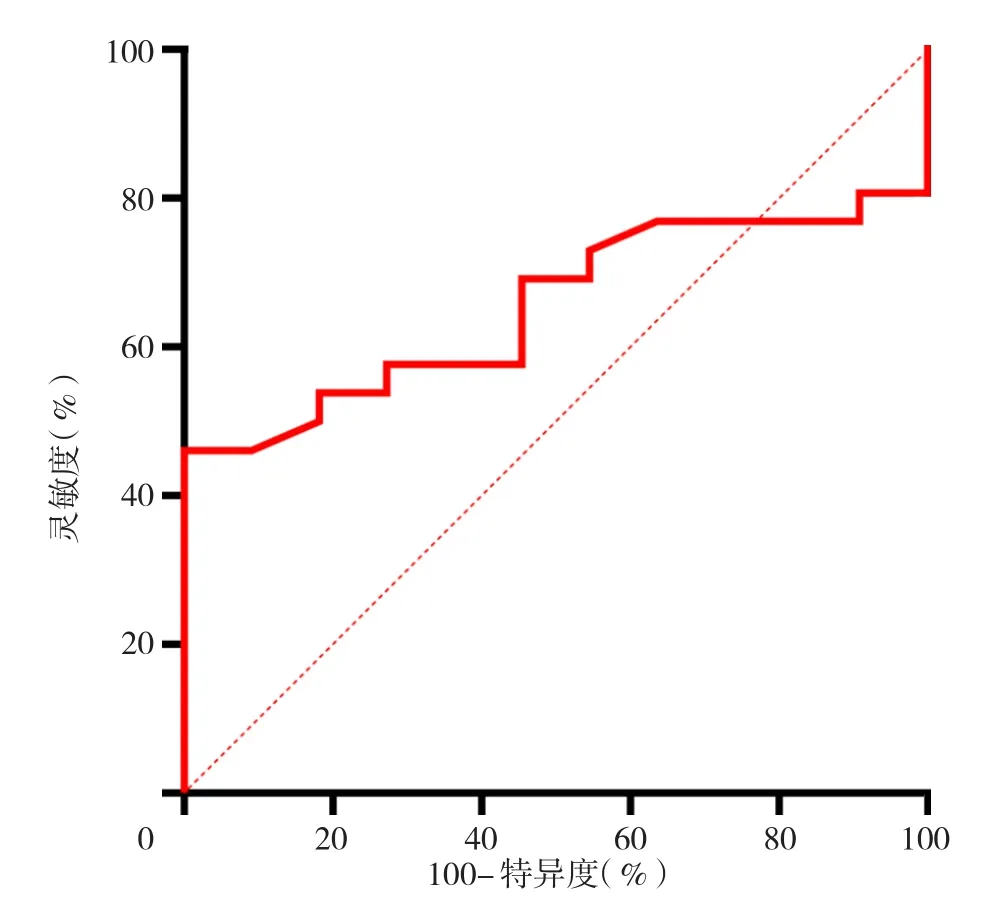
图1 入ICU时氧合指数预测死亡的ROC曲线Figure 1 ROC curve of oxygenation index when entering ICU
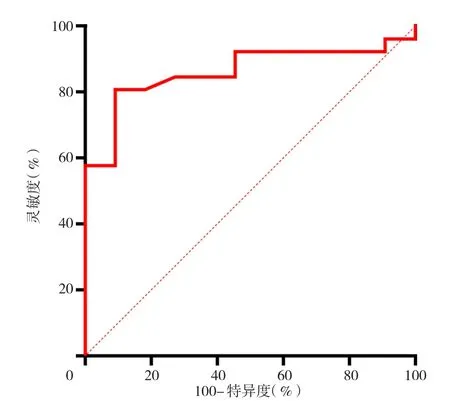
图2 最差氧合指数预测死亡的ROC曲线Figure 2 The ROC curve of the oxygenation index predicting death when the oxygenation index is the lowest
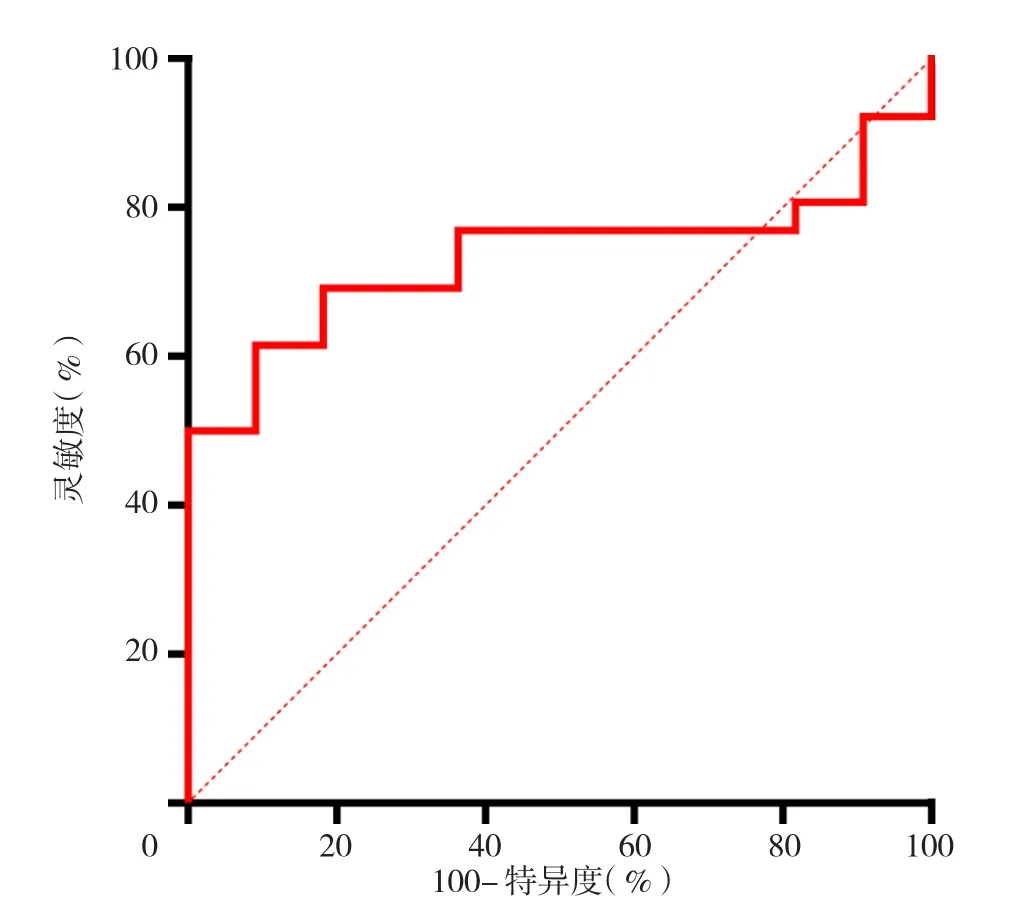
图3 入ICU时弥散指数预测死亡的ROC曲线Figure 3 ROC curve of dispersion index when entering ICU
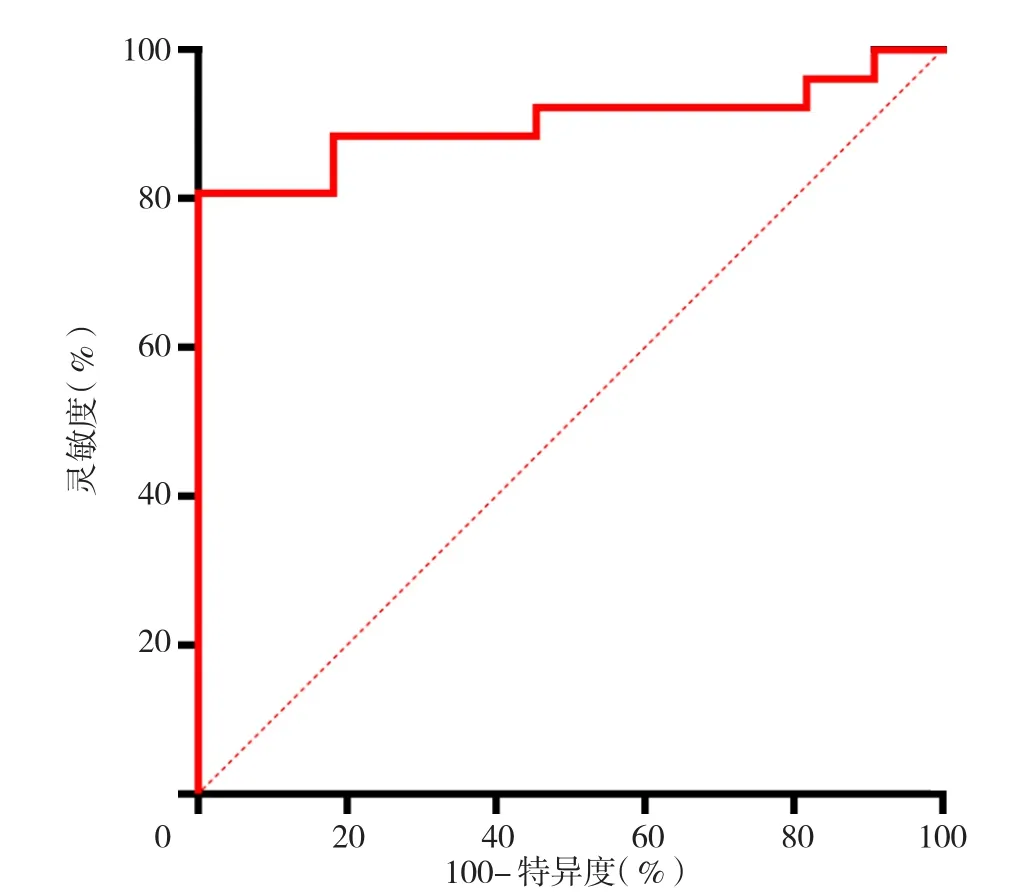
图4 最差弥散指数预测死亡的ROC曲线Figure 4 ROC curve for predicting death when the dispersion index is the lowest
3 讨论
COVID-19重症患者多在发病1周或2周后出现呼吸困难和/或低氧血症[7],严重的患者会快速进展为ARDS、脓毒症休克、甚至出现难以纠正的代谢性酸中毒和出凝血功能障碍。氧合指数是被全世界所认可并通用的作为评估ARDS的重要指标之一,但单纯以氧合指数界定ARDS及其严重程度存在明显缺陷,因为影响肺弥散的因素除了吸入氧气浓度外,还有肺泡膜面积、厚度等。氧合指数虽然容易获得,但用于判断肺“弥散功能”并不全面[8]。2011年欧洲危重病专家依据最新的Meta分析结果提出了现在的ARDS柏林标准[6],并将PEEP融入了诊断标准。《新型冠状病毒肺炎诊疗方案(试行第七版)》[9]中也未将氧合指数作为一项独立指标来判断患者是否达到重症标准,而需结合肺部CT检查结果才能评判,危重症COVID-19患者动态复查CT无论从防护还是护理角度均不方便,寻找更便捷、更有效的指标进行预后判断十分必要。把PEEP引入弥散指数中,是目的明确又相对合理的创新,其可以整合在维持基本氧合时所需调整的机械通气两大核心参数,最初FiO2条件可能直接影响ARDS轻重程度的划分,甚至决定其是否还能够被诊断为 ARDS[10],目前关于ARDS机械通气最佳PEEP水平的选择尚不清楚,临床中常通过观察PaO2、呼吸系统顺应性及无效腔量降低情况来判断肺可复张性从而进行动态调节。
本研究对COVID-19合并ARDS患者采用弥散指数进行分析,期望其作为量化指标对COVID-19患者合并ARDS的病情判断和预后评估能发挥更大的价值。本研究纳入了有效病例37例,比较生存组与死亡组性别、年龄、入ICU 24 h APACHEⅡ评分、基础疾病评分差异无统计学意义,在制订基础疾病评分时参考诸多COVID-19相关文献中危险因素的分析结果,适当将2型糖尿病与其他常见基础疾病区别,分值增加。分别观察两组入ICU时氧合指数与弥散指数时发现,两组入ICU时氧合指数无明显差异,而入ICU时弥散指数存在统计学差异。两组最差氧合指数与最差弥散指数比较虽然均有统计学差异,但是弥散指数P值更低。本研究还发现,入ICU时氧合指数对患者的预后评估无意义,而入ICU时弥散指数对患者的预后评估有意义。对比最差氧合指数及最差弥散指数时发现,虽然两者对患者预后评估均有意义,但氧合指数的灵敏度仅为3.8%,而弥散指数灵敏度为100.0%。由此可见,以呼吸症状为主要表现的COVID-19患者合并ARDS初入ICU时难以使用氧合指数来评估预后,虽然入ICU时弥散指数评估预后的灵敏度不高(7.7%),但对患者的预后评估有统计学意义,可以帮助医务人员对这部分预后不佳的患者加以识别并加强关注、及早进行针对性治疗。最差氧合指数和最差弥散指数对患者的预后评估均有统计学意义,但当疾病进展到终末期时,患者的病情常难以逆转,所以弥散指数对早期危重症患者的预后评估显得弥足珍贵。
本研究存在一定局限性:(1)本次入组均为COVID-19危重症患者,且为单中心研究,故样本量相对较少,是否因为COVID-19本身的病理特点导致PEEP的相关性增加从而影响研究结果目前无法知晓;(2)弥散指数至今仍只是停留在临床观察研究阶段,未划分出定量标准,对临床应用仍有限制,还需要进一步研究探讨。
综上所述,对于COVID-19患者合并ARDS时,弥散指数不但可以作为早期判断患者预后的参考指标,还是比氧合指数灵敏度更高且可信度更高的预后评估指标,其应用于临床可为改善治疗策略提供方向。
作者贡献:王俊、姜淑庆进行文章的构思与设计、研究的实施与可行性分析、数据收集、结果的分析与解释、论文的修订、负责文章的质量控制及审校;王俊进行数据整理、统计学处理、撰写论文;姜淑庆对文章整体负责,监督管理。
本文无利益冲突。
