不同性别帕金森病患者营养状况和身体成分及平衡状况与骨折风险的相关性研究
2021-11-15许晓辉田俊梅蔡卫卫赵永飞王裕鹏刘超段智慧
许晓辉,田俊梅,蔡卫卫,赵永飞,王裕鹏,刘超,段智慧*
帕金森病(Parkinson's disease,PD)患者通常存在体质量减轻、营养不良,以上表现可贯穿PD 全程,甚至在PD 症状出现之前。然而,相比于其他非运动症状,PD患者的营养状况一直未得到临床工作者的足够重视。国外研究发现PD 患者面临营养不良的风险显著高于健康人群,0~24%的PD 患者存在营养不良,有营养不良风险的PD 患者占3%~60%[1]。营养状态的下降可造成肌肉量减少,增加合并其他疾病的风险,由其所导致的骨折可能致患者残疾甚至死亡。女性与男性身体成分有一定差别,目前国内已有绝经后女性和老年男性骨骼肌指数与骨质疏松性骨折关系的研究[2-3],而关于PD 患者营养状况、身体成分等与骨折风险的报道较少。临床上常应用骨折风险预测简易工具(FRAX)筛查患者骨质疏松性骨折风险以预防骨折的发生[4]。本研究分析了FRAX 预测的骨折风险与营养状况评分、身体成分、平衡量表评分的关系,为防治PD 患者骨质疏松及骨折提供新的视角及参考依据。
1 对象与方法
1.1 研究对象 收集2018 年12 月至2020 年12 月就诊于郑州大学附属洛阳中心医院的PD 患者的临床资料。纳入标准:符合原发性PD 的诊断标准[5];Hoehn-Yahr(H-Y)分期1~3 期;签署知情同意书。排除标准:持续卧床;无法配合完成问卷调查;患有严重心、脑血管疾病;患有严重骨质疏松。最终纳入68 例患者,其中男37例,女31例;年龄62~78岁,平均年龄(65.5±9.8)岁。本研究经郑州大学附属洛阳中心医院医学伦理委员会审查批准(审批号:LWLL-2021-06-04)。
1.2 资料收集 (1)一般资料:年龄、性别、是否独居、既往骨折史、有无剂末现象、步态冻结现象、开关现象。(2)骨折风险:FRAX(http://www.shef.ac.uk/FRAX/)预测未来10 年主要骨质疏松性骨折(major osteoporotic fracture,MOF)风险、髋部骨折(hip fracture,HF)风险,其中HF 风险≥3%或MOF 风险≥20%时,视为骨质疏松性骨折高危患者。(3)帕金森统一评定量表第三部分运动评分(UPDRS Ⅲ评分):共16 个条目,每条计0~4 分,总分56 分,评分越高,运动及平衡功能越差[6];简易营养评价量表(Mininutritional Assessment,MNA)评分总分30 分,MNA 评分≥24 分:良好;17 分≤MNA 评分≤23.5 分:存在发生营养不良的危险;MNA 评分<17 分:营养不良[7]。(4)股骨颈骨密度T 值:应用DMS 公司Lexxos 型双能X 线骨密度仪进行股骨颈骨密度T 值测定;身体成分指数:采用人体成分分析仪InBody 720,在空腹或进食2~3 h 后测量体脂率(BFR)、体质指数(BMI)、三头肌皮褶厚度、上臂围(AC)、腰臀脂肪比(WHR)、四肢肌肉量。(5)平衡量表评分:Berg 平衡量表(Berg Balance Scale,BBS)评分:评价患者由坐到起姿势转换的平衡能力,总分0~4 分,分数越低代表平衡状态越差[8]。活动平衡信心量表(Activities-specific Balance Confidence,ABC):评价患者对活动时自身平衡能力的信心,总分0~100 分,分数越高代表对自身平衡能力的信心越好[9]。
1.3 统计学方法 采用SPSS 23.0 软件进行统计学分析,符合正态分布的计量资料以(±s)表示,两组间比较采用两独立样本t 检验;非正态分布的计量资料以M(P25,P75)表示,两组间比较采用非参数Mann-Whitney U 检验;计数资料以相对数表示,组间比较采用χ2检验;相关性分析采用Pearson 相关分析和Spearman 秩相关分析;控制年龄、性别、骨密度T 值后采用偏相关分析探究各主要因素与骨折风险的相关性。以P<0.05 为差异有统计学意义。
2 结果
2.1 不同性别PD 患者一般资料比较 不同性别PD患者年龄、独居情况、骨折史、剂末现象、步态冻结现象、开关现象、未来10 年HF 风险、MNA 评分、BMI、AC、WHR、ABC 评分比较,差异均无统计学意义(P>0.05)。男性未来10 年MOF 风险、UPDRS Ⅲ评分、BFR、三头肌皮褶厚度低于女性,股骨颈骨密度T 值、躯干肌肉量、双上肢肌肉量、双下肢肌肉量、BBS 评分高于女性,差异均有统计学意义(P<0.05),见表1。
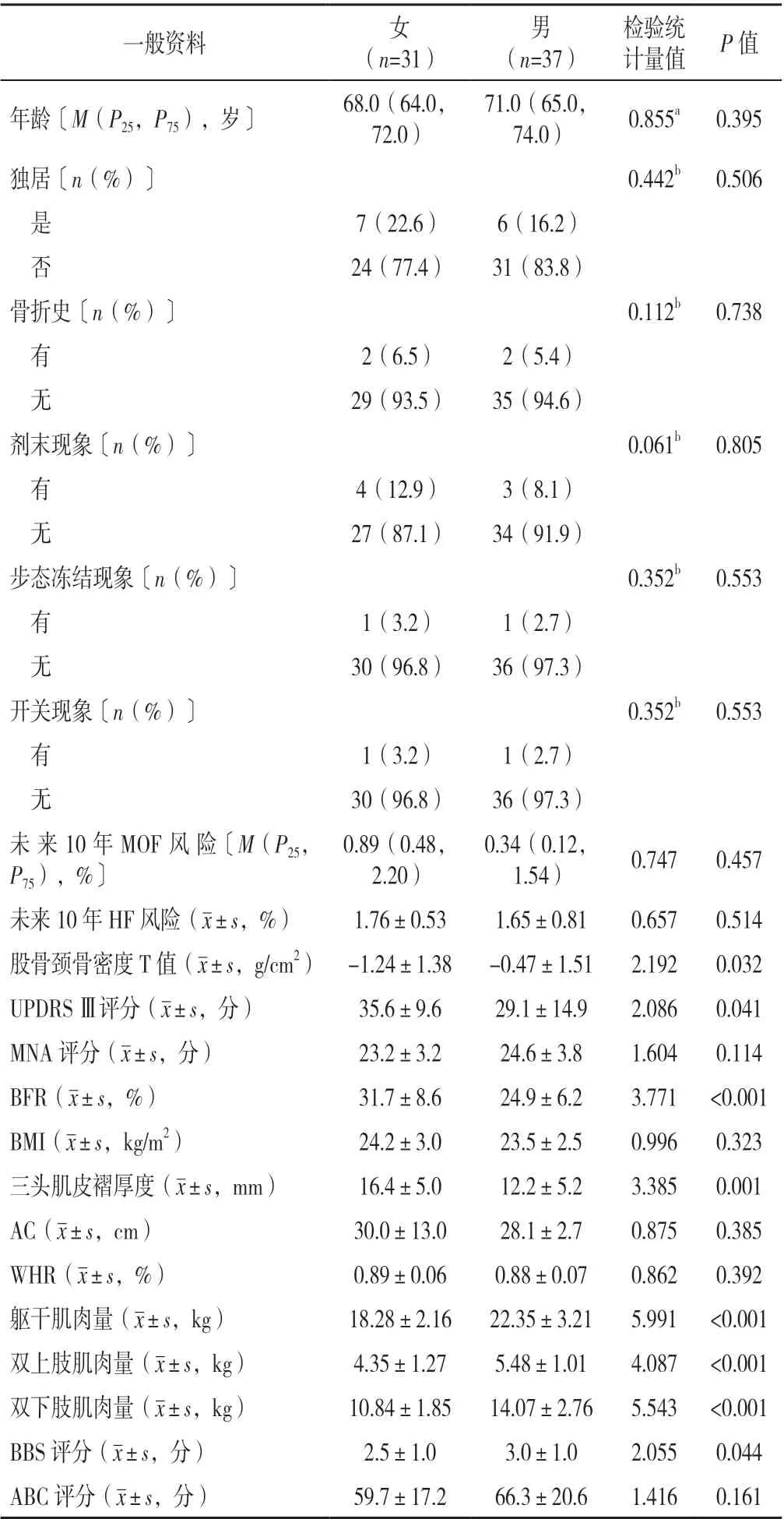
表1 不同性别PD 患者一般资料比较Table 1 Comparison of general characteristics of PD patients by sex
2.2 不同性别PD 患者骨折风险、股骨颈骨密度T 值与其他指标的相关性分析 男性PD 患者中,MNA 评分、双下肢肌肉量、BBS 评分、ABC 评分与未来10 年MOF 风险、未来10 年HF 风险呈负相关(P<0.05),UPDRS Ⅲ评分与未来10 年MOF 风险、未来10 年HF风险呈正相关(P<0.05);双下肢肌肉量与股骨颈骨密度T 值呈正相关(P<0.05),BFR 与股骨颈骨密度T 值呈负相关(P<0.05),见表2。
女性PD 患者中,UPDRS Ⅲ评分与未来10 年MOF风险、未来10 年HF 风险呈正相关(P<0.05);年龄与未来10 年MOF 风险呈正相关(P<0.05);MNA 评分、双下肢肌肉量、BBS 评分、ABC 评分与未来10 年MOF风险呈负相关(P<0.05),MNA 评分、双上肢肌肉量、双下肢肌肉量、BBS 评分、ABC 评分与未来10 年HF风险呈负相关(P<0.05);双下肢肌肉量与股骨颈骨密度T 值呈正相关(P<0.05),年龄、WHR 与股骨颈骨密度T 值呈负相关(P<0.05),见表2。
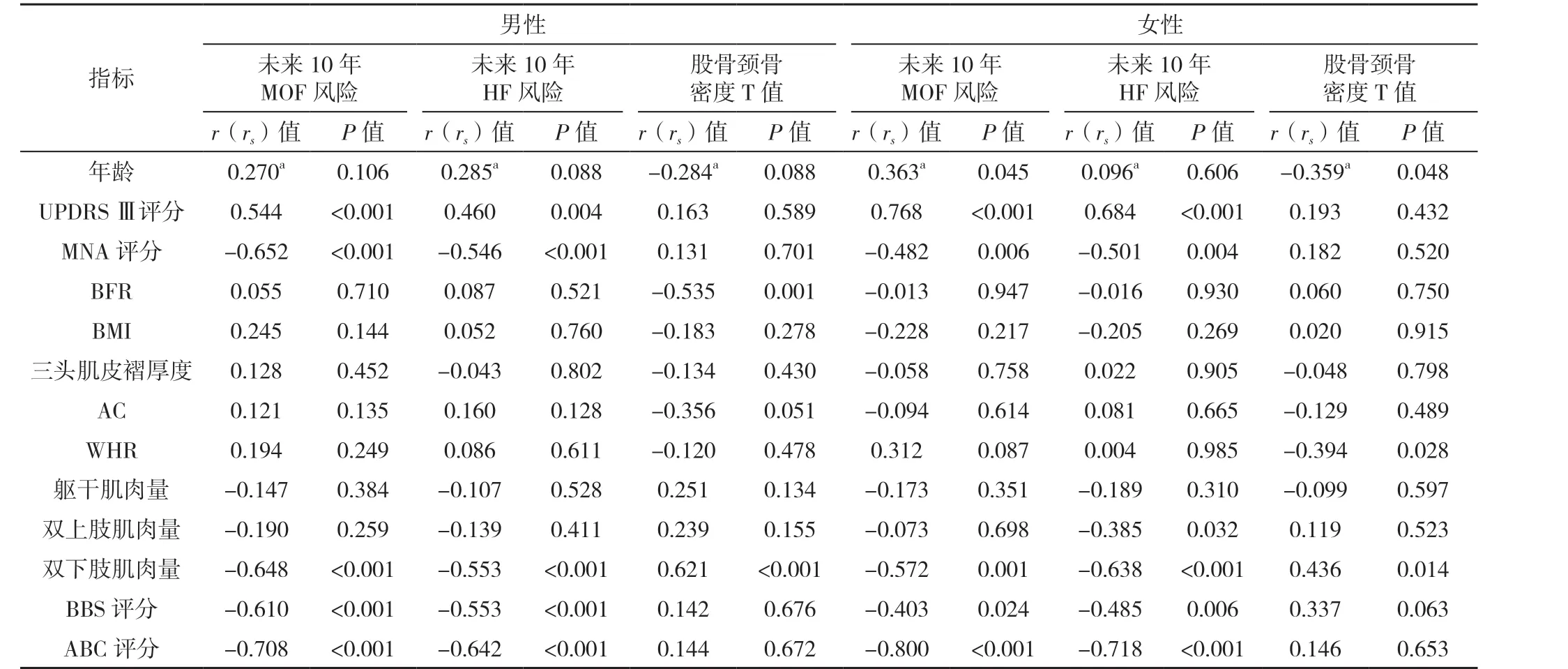
表2 不同性别PD 患者骨折风险、股骨颈骨密度T 值与其他指标的相关性分析Table 2 Correlation analysis of fracture risk and T-score of femoral neck bone mineral density with other indicators in PD patients by sex
2.3 骨折风险与其他指标的偏相关分析 控制性别、年龄、股骨颈骨密度T 值后进行偏相关性分析,结果显示,MNA 评分、双下肢肌肉量、BBS 评分、ABC 评分与未来10 年MOF 风险、未来10 年HF 风险呈负相关(P<0.05),UPDRS Ⅲ评分与未来10 年MOF 风险呈正相关(P<0.05),见表3。
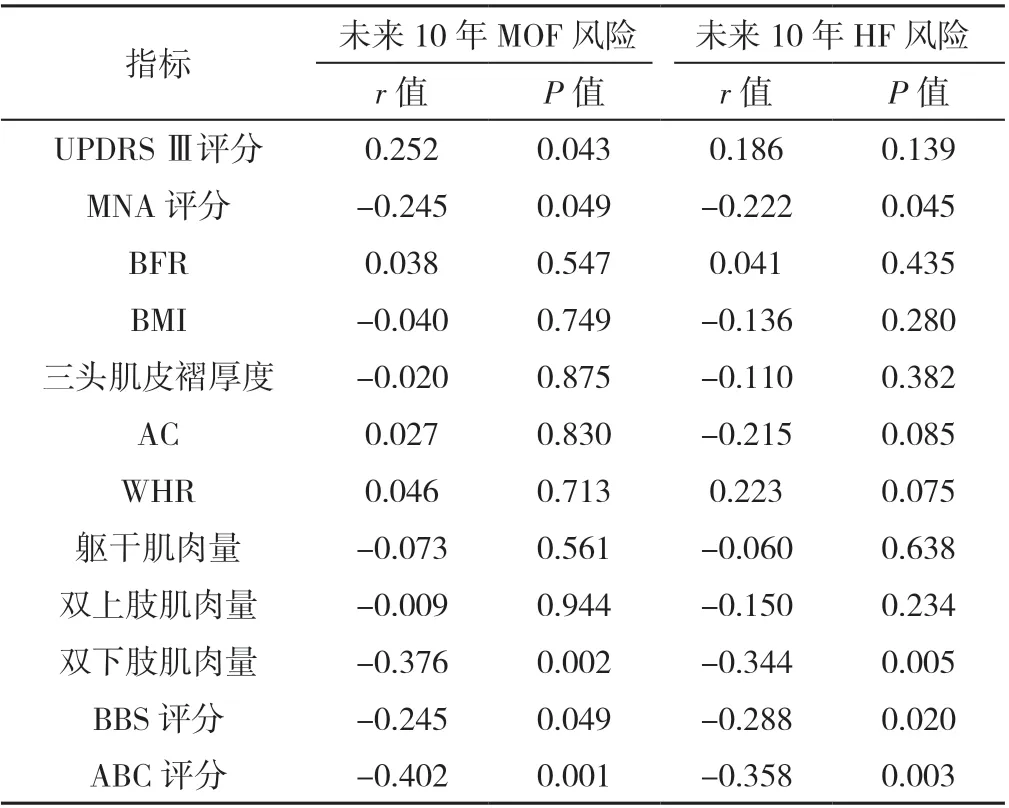
表3 控制性别、年龄、股骨颈骨密度T 值后骨折风险与其他指标的偏相关分析Table 3 Partial correlation analysis of fracture risk with other indicators after controlling for gender,age and T-score of femoral neck bone mineral density in PD patients
3 讨论
PD 患者普遍存在营养不良、体质量减轻,随之而来的运动症状加重、骨折也不少见。本研究结果显示,多数PD 患者MNA 评分低于良好值24 分[7],MNA 评分与未来10 年MOF 风险、未来10 年HF 风险呈负相关,提示PD 患者存在营养不良,且营养不良与骨折风险有关。PD 患者营养不良、体质量减轻常见的原因可能有早期的嗅觉减退[10],造成食欲不佳,摄入营养减少;左旋多巴类药物造成的消化道症状[11];神经内分泌的异常[12];能量代谢调节紊乱[13];肌肉强直和异动症造成能量消耗过大[14];部分患者为减少左旋多巴类药物带来的影响,过度控制蛋白质的摄入也是造成营养不良的原因之一。近年来,越来越多的学者关注到身体成分如肌肉减少、骨质疏松症可能导致患者平衡能力下降、跌倒以及脆性骨折风险增加[15]。一项多中心研究结果显示四肢肌肉量每增加1 个标准差,骨质疏松的风险下降37%,人体骨密度与肌肉量呈正相关[16]。本研究也得出相同的结论,男、女性PD 患者的双下肢肌肉量与股骨颈T 值呈正相关。另外两项前瞻性研究发现,肌肉量减少是骨折的独立危险因素[17-18]。本研究显示男、女性PD 患者双下肢肌肉量均与未来10 年MOF 风险、未来10 年HF 风险呈负相关,提示下肢肌肉量的减少造成骨质疏松性骨折的风险增加,与国外研究一致[19-20]。另外本研究发现女性PD 患者双上肢肌肉量与未来10年HF 风险也呈负相关,分析原因可能是上肢肌肉量减少导致上肢力量及握力可能变差,影响躯体功能,间接导致骨折风险增加。
VAN DER MARCK 等[21]研究发现PD 患者的体质量减轻主要为脂肪组织减少,肌肉减少并不明显。但本研究发现PD 患者大部分存在下肢肌肉量低于参考范围,其中1 例患者下肢肌肉量极低,临床表现乏力较为突出。本研究结果显示男性PD 患者躯干肌肉量、双上肢肌肉量、双下肢肌肉量均大于女性。而国外有研究发现男性PD 患者骨骼肌减少检出率明显高于女性[22],指出原因可能与男性睾酮对肌肉数量作用较女性雌激素作用更为明显[23-24]。WANG 等[25]发现对性激素低下的男性青年患者,提高睾酮水平可增加20%~60%的肌肉数量。本研究男性PD 患者均为老年,考虑睾酮对老年男性肌肉数量的增强效应低于年轻男性[26],而本研究中女性PD 患者均为绝经后老年女性,雌激素水平下降明显,因此有不同的结果。
关于平衡量表评分本研究选用了两种量表,BBS 能评价PD 患者由静态转为动态、姿势变化时的跌倒风险;ABC 则能反映PD 患者在活动状态下的平衡信心。两种量表结合能更好地反映PD 患者的平衡情况。相关性分析结果显示,男、女性PD 患者BBS 评分、ABC 评分与未来10 年MOF 风险、未来10 年HF 风险均呈负相关,提示平衡能力下降骨折风险增加,需重视PD 患者的平衡能力训练。男、女性PD 患者UPDRS Ⅲ评分均与未来10 年MOF 风险、未来10 年HF 风险呈正相关,提示PD 患者的病情严重程度与骨折风险相关。女性PD患者年龄与未来10 年MOF 风险呈正相关,提示女性PD 患者年龄与骨质疏松性骨折风险相关,与既往研究结果相似[27]。PD 患者多为老年人,维生素D、血钙浓度逐渐降低,女性在绝经后雌激素水平下降,导致骨量减少、骨质疏松,增加了骨折的风险。
为进一步分析平衡情况、营养状况、身体成分与骨折风险之间的关系,在控制性别、年龄、股骨颈骨密度T 值因素后进行偏相关分析,结果显示:未来10 年MOF 风险、未来10 年HF 风险与BBS 评分、ABC 评分、MNA 评分、双下肢肌肉量呈负相关。未来10 年MOF风险与UPDRS Ⅲ评分呈正相关,再次证实了低下肢肌肉量、平衡功能差、营养状况差、PD 病情严重程度是导致骨质疏松性骨折的危险因素,可显著增加骨折发生风险。对PD 患者除进行营养评估、平衡评估、骨密度测定外,还可检测身体成分观察四肢肌肉量,可以提前发现高危骨折风险患者并进行营养干预治疗,综合考虑不同性别、躯体平衡能力,制定个性化的治疗方案,尤其关注高龄女性PD 患者的营养状况、肌肉量,从而降低PD 患者跌倒及骨质疏松性骨折的风险。
本研究样本量偏小,采用的人工调查问卷以及仪器测量有可能产生主观或客观误差,需进一步扩大样本量,进一步全面探究PD 患者骨折风险的相关因素。
作者贡献:许晓辉、田俊梅、蔡卫卫进行文章的构思与设计,研究的实施与可行性分析,结果的分析与解释;赵永飞、王裕鹏进行数据收集及整理,统计学处理;许晓辉撰写论文;刘超、段智慧进行论文的修订,负责文章的质量控制及审校;段智慧对文章整体负责,监督管理。
本文无利益冲突。
