三维盆底超声在妊娠、阴道分娩盆底功能评估中的应用价值研究
2021-11-15康颖秋
康颖秋
(宁陵县妇幼保健院超声科,河南 商丘,476700)
盆底功能障碍性疾病(PFD),又称盆底缺陷,主要包括压力性尿失禁(SUⅠ)和盆腔器官脱垂(POP),是我国中年女性的常见病,其患病率为18.1%~57.5%,绝经后的女性高达50%[1]。研究发现,妊娠、阴道分娩是盆底发生损伤的主要因素[2]。因此,对妊娠、阴道分娩孕妇进行盆底功能的评估,对防治盆底功能障碍性疾病具有积极意义。三维盆底超声因具有无创、可重复、无辐射和费用低廉等优点,已成为目前临床上评估盆底功能的常用影像学检查方法[3,4]。但对于该方法诊断准确性和重复性,尤其是在妊娠、阴道分娩盆底功能评估方面的相关报道较少。因此,本研究初步探究三维盆底超声在妊娠、阴道分娩盆底功能评估中的应用价值。现报道如下。
1 资料与方法
1.1 一般资料
选取2021 年1 月至2021 年6 月在我院行三维盆底超声检查60 例妊娠晚期孕妇和60 例阴道分娩后42 天产妇进行前瞻性研究。
妊娠晚期孕妇的纳入标准:①单胎妊娠;②年龄大于18 岁,小于30 岁;③初产妇;④分娩孕周37~42 周,体质量指数18~25 kg (m2)-1;⑤无盆腔手术史、无盆腔器官脱垂或漏尿、咳嗽、慢性便秘等病史。排除标准:①经产妇;②有泌尿系统疾病者、有生殖系统手术史者、盆腔手术史者以及有严重肝肾功能障碍者;
阴道分娩产妇的纳入标准:①年龄大于18 岁,小于30 岁,②初产妇;③分娩后42 天,体质量指数23~27 kg (m2)-1;④新生儿出生体重正常;⑤无盆腔手术史、无盆腔器官脱垂或漏尿、咳嗽、慢性便秘等病史。排除标准:①产程剖宫产、阴道助产分娩者;②经产妇;③泌尿系统疾病者;③有生殖系统手术史者、盆腔手术史者以及有严重肝肾功能障碍者。
1.2 方法
1.2.1 仪器彩色多普勒超声诊断仪选用GEVolusonE8 型,三维容积探头RⅠC5-9-D,频率6-12MHz。
1.2.2 方法
检查前,被检查者排空大小便。检查时,被检查者取膀胱截石位平卧于检查床,将超声医师将套有一次性医用薄膜套在涂耦合剂的探头置于外阴与尿道外口之间检查。先行二维超声检查,在矢状切面观察耻骨联合、膀胱、尿道、子宫颈及直肠壶腹部解剖结构,在静息状态和Valsalva动作下分别采集图像,观察尿道内口功能形态变化及有无“漏斗”形成,测量出盆腔器官最低点(膀胱颈)距耻骨联合下缘垂直距离,计算出膀胱颈活动度BND(静息和Valsalva 状态下盆腔器官最低点距耻骨联合下缘垂直距离的差值)、尿道旋转角度Δα(静息和Valsalva 状态下耻骨联合的中轴线与耻骨联合下缘和膀胱颈连线之间夹角之差)和Valsalva 状态下尿道倾斜角。开启三维模式并获取盆膈裂孔最小平面图像。分别在静息和缩肛状态下,测量肛提肌最小裂孔的面积(LA)、前后径(LHAP)、左右径(LHLR),并计算出静息盆膈裂孔面积与Valsalva 状态盆膈裂孔面积之差(ΔLA)。以上所有参数均需测量3 次。
1.3 诊断标准
(1)盆腔器官脱垂的诊断标准:①BND>23.15mm;②LA>20.56cm2;③ΔLA>8.09cm2。
(2)尿失禁的诊断标准:①Δα≥20°;②UTA≥120°;③BND≥2.0cm。
(3)综合诊断标准:根据《中西医结合妇产科学》[5]进行综合诊断标准判断妊娠、阴道分娩女性发生盆底功能障碍性疾病情况。
(4)联合诊断:甲、乙超声医三维盆底超声检测结果以及综合诊断结果一致的女性诊断为发生盆底功能障碍性疾病。
1.4 统计学分析
使用SPSS 23.0 软件进行统计学分析,符合正态分布的计量资料用(平均值±标准差)表示,两两比较采用t 检验,不符合正态分布比较选用Mann-Whitney U 检验。盆底功能障碍性疾病检出率用百分比表示,两两比较采用χ2检验。采用组内相关系数(ⅠCC)评估不同超声医生之间测量结果的一致性。并以综合诊断结果为金标准,采用Kappa 一致性检验分析甲、乙超声医三维盆底超声检测结果以及经会阴超声成像与综合诊断结果的一致性。ⅠCC 或者kappa>0.8 时表明有良好的重复性或者一致性。P<0.05 说明差异有统计学意义。
2 结果
2.1 妊娠、阴道分娩研究者的一般资料
60 例妊娠晚期孕妇,平均年龄(25.39±5.92)岁,平均体质量指数(25.29±2.62)kg (m2)-1;60例阴道分娩后42 天产妇,平均年龄(26.89±6.82)岁,平均体质量指数(24.36±2.85)kg (m2)-1。两组一般资料比较,差异无统计学意义(P>0.05)。
2.2 三维盆底超声检测在妊娠、阴道分娩盆底功能评估中的重复性
妊娠、阴道分娩女性中BND、Δα、UTA、LA、ΔLA 的测量值,甲、乙超声医生相比,差异无统计学意义(P>0.05),且组内相关系数结果显示甲、乙超声医生之间一致性均非常好(ⅠCC 均>0.800,P=0.000)。见表1。甲超声医生根据三维盆底超声检测结果在120 例妊娠、阴道分娩女性盆底功能障碍性疾病检出率为38.33%(46/120)。乙超声医生根据三维盆底超声检测结果在120 例妊娠、阴道分娩女性盆底功能障碍性疾病检出率为40.83%(49/120),经Kappa 一致性分析提示甲、乙超声医生三维盆底超声检测结果较为一致(Kappa=0.913;P=0.000)。见表2。

表1 三维盆底超声检测在妊娠、阴道分娩盆底功能评估中的重复性

表2 甲、乙超声医生三维盆底超声检测结果对比
2.3 三维盆底超声检测在妊娠、阴道分娩盆底功能评估中的精确性
经综合诊断,120 例妊娠、阴道分娩女性的盆底功能障碍性疾病检出率为31.67%(38/120)。经Kappa 一致性分析提示综合诊断结果分别与甲、乙超声医生三维盆底超声检测结果较为一致(Kappa=0.818,0.803;P=0.000)。见表3 和表4。
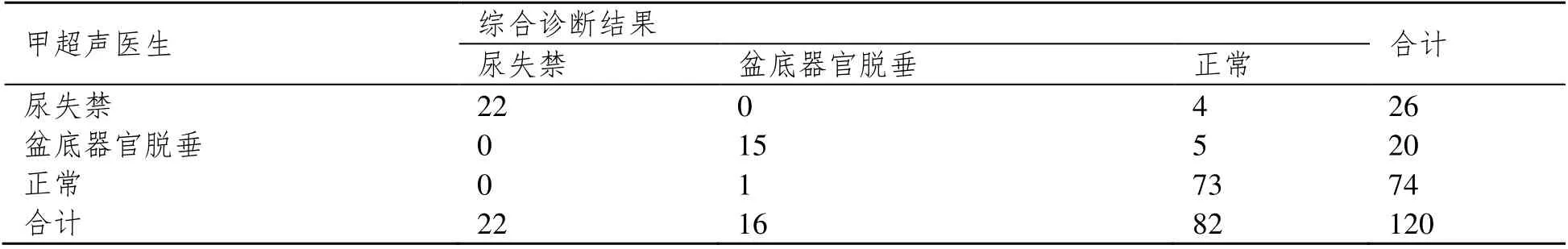
表3 甲超声医生三维盆底超声检测结果与综合诊断结果对比
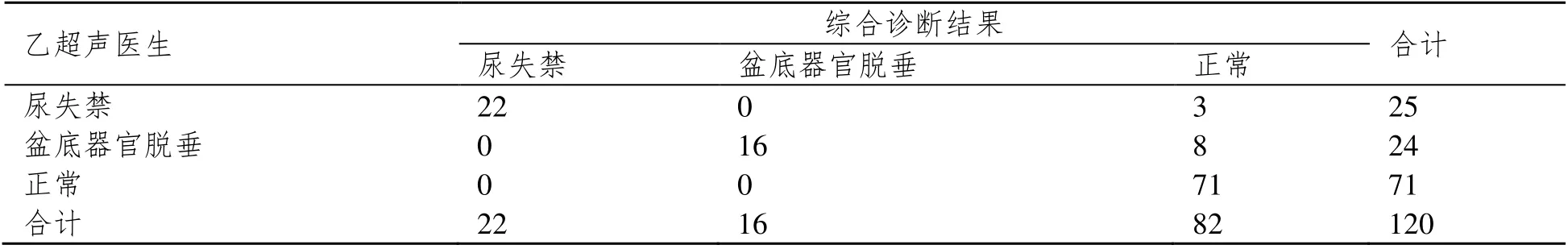
表4 乙超声医生三维盆底超声检测结果与综合诊断结果对比
2.4 三维盆底超声联合综合诊断的结果分析
根据三维盆底超声检测结果并结合综合诊断结果,共检出尿失禁22 例,检出率为18.33%,盆底器官脱垂14 例,检出率为11.67%。妊娠晚期孕妇盆底功能障碍性疾病检出率5(8.33%)明显低于阴道分娩产妇31(51.67%),差异有统计学意义(χ2=26.83,P<0.05)。见表5。

表5 妊娠晚期孕妇与阴道分娩产妇盆底功能障碍性疾病的检出情况
3 讨论
女性盆腔是由一系列组织构成的一个相对闭合的结构复杂的盆底支持复杂的盆底支持,包括腹膜、盆腔脏器、盆腔内筋膜、肛提肌、会阴膜,以及会阴浅层肌肉等。女性在妊娠和分娩会对盆底组织进行过度拉伸、撕裂,造成盆底损伤,从而引发盆底功能障碍性疾病[6]。盆底功能障碍性疾病虽然不会威胁女性生命,但会造成女性出现一定程度上的生理、心理、社交功能的退缩,降低生活质量。全面了解盆底结构、评估盆底功能是盆底功能障碍性疾病诊疗的前提[7]。三维盆底超声可直观地观察到盆膈裂孔的形态改变,且能够对耻骨直肠肌完整性进行评估。因此,三维盆底超声对盆底功能障碍性疾病的诊断具有积极的作用[8,9]。为了进一步明确三维盆底超声在妊娠、阴道分娩盆底功能评估中的应用价值,本研究对三维盆底超声诊断准确性和重复性进行分析证明。
据文献可知,妊娠与分娩对盆底功能障碍性疾病的发生关系重大,孕妇产后早期尿失禁发生率为18.34%,其中64.52%孕妇尿失禁症状由分娩前持续至分娩后。阴道分娩会破坏尿道的支撑结构,其盆底器官脱垂发生率为34.32%,且尿失禁合并盆底器官脱垂发生率约为3.55%[10]。本研究由甲、乙两名超声医生分别采用三维盆底超声检测以及综合判断标准对120 例妊娠、阴道分娩女的盆底功能进行评估,阴道分娩产妇盆底功能障碍性疾病检出率高于妊娠晚期孕妇,然而盆底功能障碍性疾病检出率均不高于41%,低于上述的检测结果。分析有可能与盆底功能障碍性疾病的影响因素较多有关,本研究纳入对象已排除产次、分娩方式、年龄、新生儿体质量、孕前体质量的影响。经ⅠCC 和Kappa 一致性分析提示甲、乙超声医生三维盆底超声检测结果较为一致。说明在妊娠、阴道分娩盆底功能评估时采用三维盆底超声检测重复性较好[11]。此外,本研究采用综合诊断盆底功能障碍性疾病检出率为31.67%,低于三维盆底超声检测结果,但经Kappa 一致性分析证明甲、乙超声医生三维盆底超声检测结果综合诊断结果较为一致,这与史庆玲等[12]研究结果相同,提示《中西医结合妇产科学》综合诊断存在漏诊的现象,且三维盆底超声准确性较高。
综上所述,在妊娠、阴道分娩女性中,采用三维盆底超声检测对盆底功能障碍性疾病有较高诊断价值。但本研究中纳入样本量非多中心来源且有限,故今后仍需更大的样本及多中心临床试验研究去进一步证实其诊断准确性和重复性。
