炎症性肠病应用消化内镜与多层螺旋CT小肠造影诊断的应用观察
2021-11-12包晓敏
包晓敏
(南京中医药大学附属苏州市中医医院放射科 江苏 苏州 215000)
小肠在人体解剖上分为十二指肠、空肠、回肠三部分,是机体吸收营养、消化食物的主要场所[1]。从组织学上分析,肠道壁有四层,即黏膜层、黏膜下层、肌层、浆膜层。随着人们生活方式、饮食习惯的不断变化,肠道疾病特别是炎症性肠病的患病概率增高,会对患者的身体健康产生影响。炎症性肠病包括溃疡性结肠炎、克罗恩病,是病因不明确的非特异性的肠道炎症疾病,以上两种疾病临床表现与诊治较相似,缺少典型的临床表现,易被误诊[2]。因此,及时准确地评估病情,强化相关检查,对提升炎症性肠病治疗效果具有积极作用。本文为了探究消化内镜与多层螺旋CT小肠造影诊断方案用于炎症性肠病中的应用价值,取60例疑似患者开展研究,报道如下。
1 资料与方法
1.1 一般资料
抽取本院2017年1月—2021年5月收治的60例疑似炎症性肠病的患者开展本次研究,所有患者均开展消化内镜与多层螺旋CT小肠造影(MSCTE)诊断病情。60例患者中男女分别为49例、11例,年龄18~50岁,平均(35.71±6.54)岁,病程10~26个月,平均(18.54±4.69)个月。所有患者中有52例出现大便潜血阳性,27例患者出现发热,12例患者出现腹泻症状。
本次研究符合医院伦理委员会要求。
纳入标准:临床资料齐全者;患者与家属知情并签署同意书者。
排除标准:重大疾病患者;患严重感染疾病者;肠道肿瘤患者;放疗引发的肠病及缺血性肠病者;资料不全者;不能完成相关检查者;造影剂过敏者。
1.2 方法
所有患者均开展消化内镜与多层螺旋CT小肠造影(MSCTE)诊断病情。
消化内镜:在检查的前一天,嘱患者只食用流质性食物,在检查当天禁食,服用导泻剂,对肠道进行清洗。从口进镜的患者,需要先口服消泡剂,口咽部开展局部麻醉。检查前1 h,患者口服1000 mL甘露醇(2.5%),检查前10 min,肌内注射10 mg的山莨菪碱、50 mg的杜冷丁、10 mg的安定。在进镜时对肠腔情况进行观察,在病变部位处取活检组织,做病理检查。
MSCTE:患者在检查前1天食用流质性食物,检查前叮嘱患者禁食12 h,做好肠道清洁处理。在检查前1h,口服等渗甘露醇1500~2000 mL,分4次喝完,做好小肠充盈处理。检查前15 min,注射山莨菪碱10mg,保证肠道可以充分扩张。准备好后指导患者取仰卧位,用CT仪进行定位扫描,参数:电压120 kV,电流180~260 mA,层厚5 mm,螺距0.984,厚度0.625 mm。从膈顶至耻骨进行扫描。完成平扫后,注射80~100 mL碘海醇,之后进行造影检测,扫描动静脉。完成后,将所有图像传到工作站,做薄层横断面、冠状面重建图像分析。
1.3 观察指标
将病理活检作为金标准,比较MSCTE与消化内镜检出率、诊断符合率、特异度及灵敏度,同时分析消化内镜、MSCTE影像学特征。
1.4 统计学方法
采用SPSS 23.0统计学软件处理,计量资料应用(±s)表示,组间对比行t检验;计数资料应用率(%)表示,组间对比行χ2检验,P<0.05则差异有统计学意义。
2 结果
2.1 病理活检检出结果分析
病理活检结果显示,60例疑似炎症性肠病患者确诊病情者34例。
2.2 MSCTE、消化内镜检出结果分析
60例疑似炎症性肠病患者经MSCTE检出33例,确诊31例;经消化内镜检查检出24例,确诊20例,详见表1。
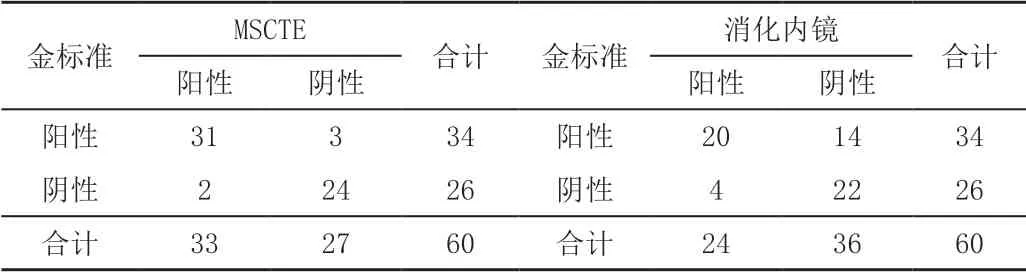
表1 MSCTE、消化内镜检出结果分析 单位:例
2.3 MSCTE与消化内镜的检出率、诊断准确率、特异度及灵敏度比较
MSCTE检查的诊断符合率及灵敏度均显著高于消化内镜(P<0.05),两种诊断方法的检出率及特异度对比差异无统计学意义(P>0.05),见表2。
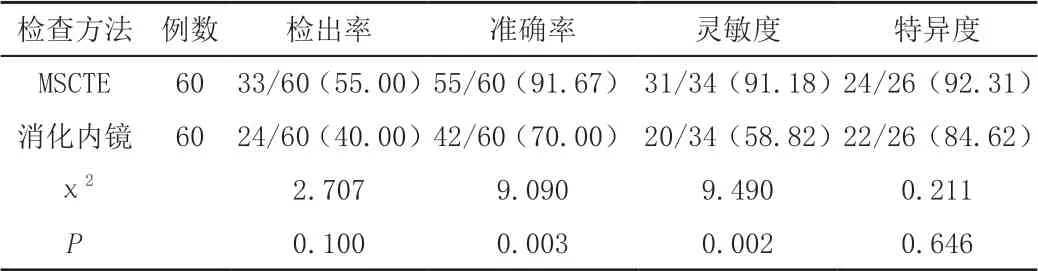
表2 MSCTE与消化内镜检出率、诊断符合率、特异度及灵敏度比较[n/m(%)]
2.4 MSCTE、消化内镜影像学特征
MSCTE检查时,克罗恩病多数患者会出现肠壁异常明显强化与多节段性的病变,可见肠腔变窄、肠道壁增厚现象,有一半患者会出现肠壁周围脂肪间隙模糊,并伴有渗出,肠周围的淋巴结增多、增大,肠系膜血管出现增生;有部分患者会出现多发性的炎性息肉,少数患者腹腔可见脓肿形成。MSCTE检查时,溃疡性结肠炎患者全部会出现肠壁异常明显强化现象,多数患者的肠道管壁会增厚,有一半的患者会出现多节段性的病变、肠腔变窄及肠周围淋巴结增多,有少部分患者还会出现肠系膜血管增生及肠周围脂肪间隙模糊,结肠带消失现象。
消化内镜检查时克罗恩病患者的肠黏膜会出现膜充血、水肿,部分患者会出现口疮样,或是出现不规则溃疡,并出现卵石征、肠腔狭窄及多发性炎性息肉。消化内镜检查时,溃疡性结肠炎患者会出现黏膜水肿与血管模糊,有部分患者多发浅表性溃疡与黏膜糜烂,少数患者会出现颗粒样改变及多发炎性息肉。
3 讨论
随着生活水平的提升,人们的饮食结构有了极大的改变,从而增高了胃肠道疾病发生率。目前,炎症性肠病属于临床常见的一种肠道疾病,发病率还在逐年上升[3]。炎症性肠病发病原因尚没有统一,但以不同的致病原因、发病部位及机制,临床将炎症性肠病按表现不同分为溃疡性结肠炎、克罗恩病[4]。其中前者是连续性炎性的一种,病灶易出现于直肠,甚于还会出现于全结肠;后者是非连性的炎症,发病时病灶会累及至全消化道,以结肠、肛周、回肠末端为主要发病部位[5]。随着炎症性肠病的发展,病灶范围会逐渐扩大,严重时还会引发相关临床表现,影响患者生活质量。
目前,临床在炎症性肠病诊治中多采用影像学检查手段,消化内镜、MSCTE属于常用检查方式。消化内镜可以直观、清晰地观察到肠道内环境,可观察出不规则的溃疡、肠黏膜水肿等情况;但其在肠外病变的检出特异性不高,适用人群有限[6-7]。MSCTE检查可以及时发现病变肠腔的狭窄程度及病变肠管周围的情况,清晰地了解病灶部位与累及范围,观察腹腔有无脓肿等病变,有助于判断病情;同时在MSCTE检查中,可以观察瘘管形态、走行,对病变组织进行多方位观察,有助于制定手术方案。与消化内镜相比,MSCTE的诊断效果显著,临床利用价值较高。
综上所述,在炎症性肠病诊断中,消化内镜、多层螺旋CT小肠造影诊断均有一定效果,但后者诊断效果优于前者,可将其作为炎症性肠病的首要诊断方式。
