分期治疗40例新冠肺炎的中医临床研究与思考
2021-11-11王丽华石林波丁兆辉曾英坚廖为民刘良徛江西中医药大学附属医院南昌330006江西中医药大学南昌330004
★ 王丽华 石林波 丁兆辉 曾英坚 廖为民 刘良徛(.江西中医药大学附属医院 南昌 330006;.江西中医药大学 南昌 330004)
截至2020年4月20日24时,全国已累计报告新型冠状病毒肺炎(简称新冠肺炎,COVID-19)确诊病例82 758例,累计死亡病例4 632例,中国境外累计报告确诊病例超过240万例,累计死亡人数高达16万余人,世界卫生组织已在3月11日宣布此次新冠肺炎疫情全球大流行[1]。值得注意的是,在无西医特效药和疫苗的情况下,中医药发挥治未病、辨证论治、多靶点干预等优势,治疗效果有目共睹,成为国内新冠肺炎疫情防控的一大特色和亮点,并越来越受到国际社会的重视。笔者有幸能参与到临床抗疫一线的工作中,现将40例新冠肺炎患者临床治疗期及恢复期中医药治疗疗效分析报道如下,与同道分享。
1 资料与方法
1.1 一般资料 40例病例来源于2020年2月4日—3月9日新余市水西卫生站及新余市人民医院收治隔离的新冠肺炎(轻型、普通型)患者。其中:无症状感染者4例,有症状感染者36例;男性17例,女性23例;年龄在40岁以下15例,40~60岁之间18例,60岁以上人群7例;轻型病例6例,普通型34例。
1.2 诊断标准、接触隔离及出院标准 西医诊断及分型、接触隔离及出院标准严格参照国家卫生健康委员会与国家中医药管理局于2020年2月5日发布的《新型冠状病毒感染的肺炎诊疗方案(试行第五版)》[1]。
1.3 治疗方法 临床治疗期所有患者予以阿比多尔联合连花清瘟胶囊口服及对症处理,抗病毒治疗的疗程不超过10 d。在此基础上并以个体化辨证为要,随证选方,予以中药汤剂干预治疗。患者达到出院标准后,继续隔离2周,此时患者处于恢复期,此期间再根据具体情况,有症辨证,无症辨病,继续中药干预10 d,巩固病情,促进肺部病灶吸收。
2 结果
2.1 总体疗效 经中药治疗后患者症状均有明显改善,腻苔消退,部分患者腻苔甚至完全褪去,肺部CT提示炎症病灶吸收,核酸检测转阴。截至2020年3月9日,40例患者中出院40例,病情加重或死亡0例,目前治愈率达100 %。其中处于恢复期的患者中仍有症状者19例,无症状者21例。
2.2 主要症状改善情况 按患者表现的主要症状列出频数分布表,见表1。总频次为每个症状出现的患者人数,分临床治疗期和恢复期两类。症状改善率=(出院前频次-出院后频次)/出院前频次×100 %。
2.3 舌象情况 临床治疗期舌质红或偏红患者31例,舌质淡红者9例,齿痕舌4例,腻苔29例(占比72.5 %),燥苔1例。腻苔中厚腻6例、薄腻23例,白腻13例、黄腻16例。
恢复期舌质红或偏红患者17例,舌质淡红者23例,齿痕舌4例,腻苔16例(占比40.0 %),燥苔0例。腻苔中厚腻3例、薄腻13例,白腻12例、黄腻4例。
2.4 主要中药方剂使用情况 见表2。
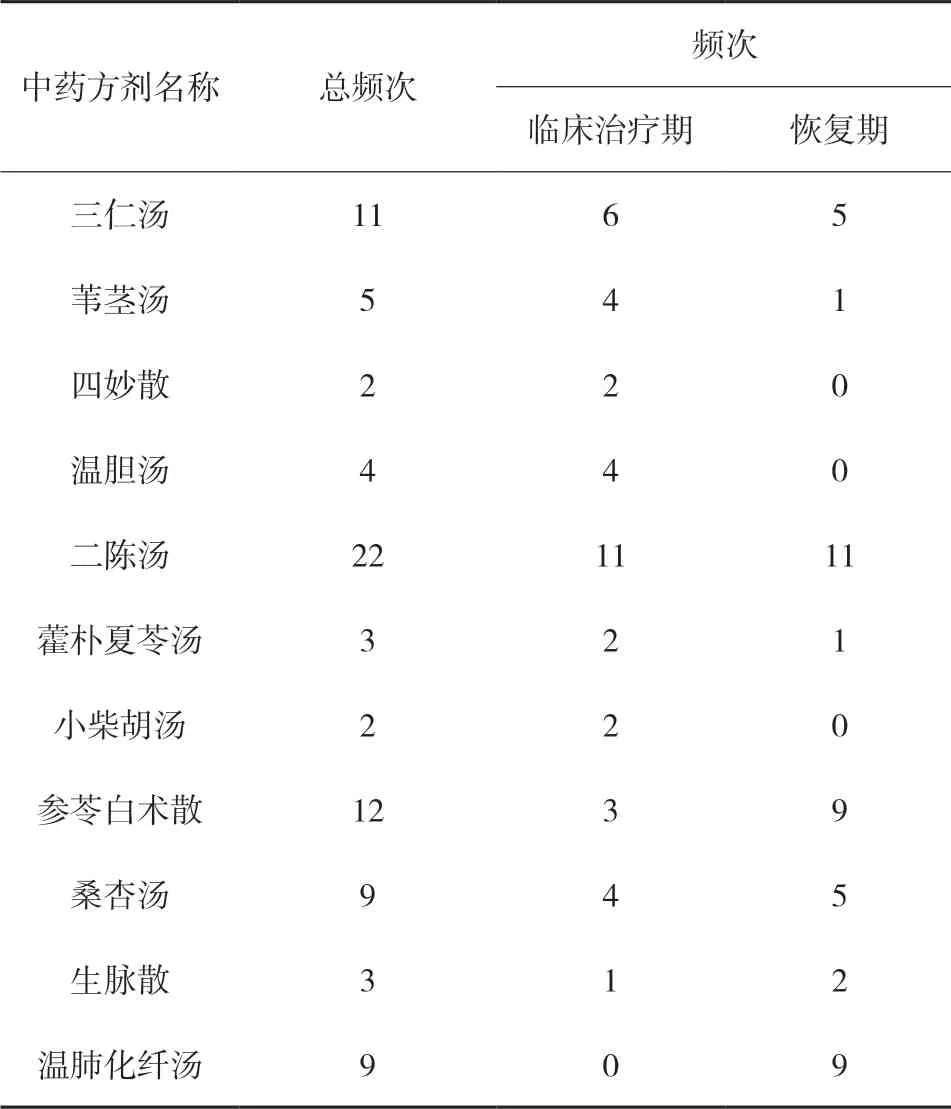
表2 主要中药方剂使用频数表
3 讨论
3.1 新冠肺炎的病因病机 从中医角度分析,新冠肺炎病因主要有疫毒、湿邪、燥邪等,湿毒郁肺是其基本病机。首先,疫毒起病为外因。新冠肺炎属中医“疫病”范畴[2-3],疫毒是其特殊的外部致病因素,存在于自然界或生物体内,在一定时间和条件下即可导致发病。武汉2019年冬天温度较高,属暖冬,2020年1月该下雪时又阴雨连绵,“非其时有其气”,遂爆发新冠肺炎,由此可知,天气逆乱则易生疫戾之邪,是有一定根据的。再者,湿邪致病为内因。湿邪常为主要致病因素,这一点中医学界已经达成共识。这次疫情与武汉所处的地理环境有关。武汉位于长江中游,城内水网密布,水域面积占比达四分之一,久居于此,必定容易感受湿邪。本研究发现,新冠肺炎患者中苔腻者占比高达72.5 %,部分患者还表现为齿痕舌,肢体酸重乏力,这明显是湿浊内蕴所致。需要注意的是,湿邪常兼寒、夹热,故临床常见寒湿为病或湿热为患。最后,燥邪相兼为变证。本研究临床可见干咳少痰或无痰,咽干、口干甚至皮肤干燥、瘙痒等症状占比30.1 %,痰多、腹泻、恶心、痞满等症较少,占比20.4 %,而舌象却燥苔少,腻苔多,症状与舌苔不统一,让人困扰。其实不然,如前所述,湿邪为内因,多见苔腻,疫毒为外因,易化热化燥,从口鼻侵入及肺,初期病情轻,病位浅,因此干咳少痰或无痰,咽干、口干,舌象并未及时变化,治疗上应先清宣温燥、润肺止咳,再祛湿解毒。如病人湿重于疫毒,就可能表现为腹泻、恶心,治宜化湿运脾。至于危重患者咳嗽少痰,气喘为主,笔者推测这并不是真正的“无痰”,而是疫毒炽盛,导致津液亏损,痰液黏稠,形成痰栓,堵塞气道,难以咯出,而表现为胸闷气喘。这与现代解剖学发现新冠肺炎患者气道内有大量黏稠分泌物一致。
由表1统计可知,上述病例中诸如发热、恶寒、咳嗽、咽痒、胸闷等肺卫系症状占比达67.7 %,很明显新冠肺炎病位首先在肺。“温邪上受,首先犯肺。”湿毒邪气经口鼻侵犯人体,首先侵袭肺脏,导致肺卫不和,肺失宣肃,枢机不利,水湿不化。一方面,病邪来势凶猛,迅速传变,子病及母,则肺脾同病;另一方面,因湿邪是新冠肺炎的主因之一,而脾为人体水液代谢的枢纽,湿困脾土,健运失常,则脾土先衰,水湿停聚。肺在生理功能上又与胃相通,与大肠相表里,肺有疾则必然累及胃肠,可出现恶心、腹泻、便秘等。津停痰阻于肺则出现气喘,甚则出现喘脱危证,病情危重。综上可知,新冠肺炎病位主在肺脾,可涉及胃、大肠,病机总属湿毒郁肺。
3.2 中医药治疗分析 由表2可知,在患者病情处于临床治疗期时治疗主要以攻邪为主,三仁汤等祛湿、清热类方剂使用频次达到了31次,占比达79.5 %;而恢复期的治疗扶正与祛邪兼顾,以二陈汤、参苓白术散、温肺化纤汤的使用为多,这是与疾病的发展变化规律相关的。
3.2.1 临床治疗期 在疾病处于临床治疗期时,患者需住院隔离治疗。针对新冠肺炎湿毒郁肺的基本病机,笔者在此期间治疗以祛湿解毒为基本治法,随证加减。湿从寒化则治以散寒除湿,投之以藿香正气散、二陈汤加味;湿从热化则治以清热祛湿,以三仁汤、温胆汤、藿朴夏苓汤等治之。经上述治疗后患者症状改善率达到73.1 %,腻苔患者人数下降32.5 %,14例发热、恶寒患者的体温在1周内全部恢复正常,40例患者的病毒核酸检测全部转阴,疗效显著。本研究已治愈出院的40例患者中有35例肺部CT呈现有磨玻璃影、实变影、胸膜下网状影及条索影等病毒性肺炎征象,经中药治疗后复查CT发现,病灶均已得到不同程度的吸收。图1-3为一新冠肺炎(普通型)患者入院时及两次复查时的CT影像。
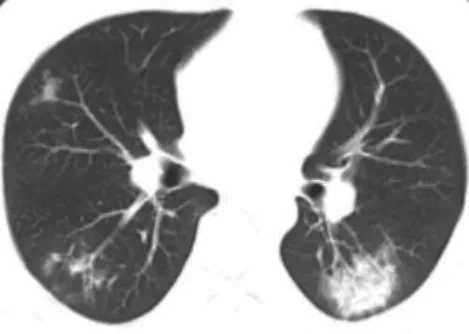
图1 2月8日入院时CT
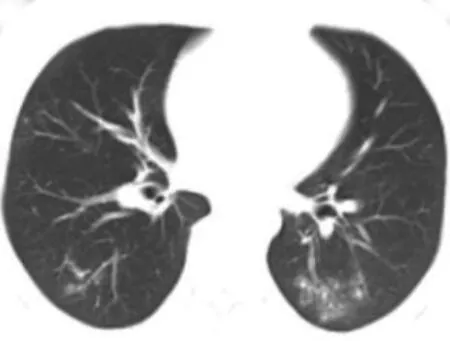
图2 3月6日出院时CT
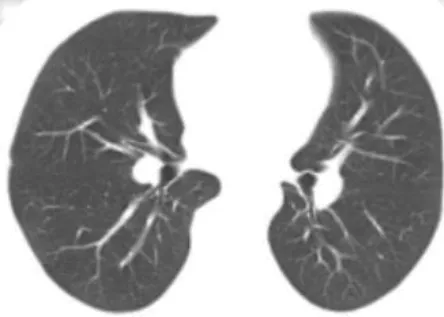
图3 3月21日解除隔离时CT
由上可知,病灶已完全吸收,且患者连续2次核酸检测转阴,症状完全好转,CT影像学表现与病情相符,这客观、直接地说明中医药全程参与新冠肺炎的治疗是必要并且可行的。
3.2.2 恢复期 此时期患者的2019-nCoV核酸检测呈阴性,CT影像学表现好转,但大部分患者的症状并没有完全消失,仍需要继续接受隔离观察和中药治疗。恢复期的治疗主要遵循有症辨证、无症辨病的原则,重在清补兼施,虚实同调。本次研究发现,恢复期患者主要表现为干咳、倦怠乏力、口燥咽干、脘痞纳少、舌红或淡红、苔腻等症候,此为湿毒未尽,肺脾气虚未复,气阴耗伤。若一味补益,避实就虚,则余邪不去,致使闭门留寇;若避虚就实,仅关注湿毒之邪未尽而忽略肺脾亏损,则气津难复,导致病程延长。介于此,往往需要清补并行,内外宣通,虚实同治,使湿疫毒邪不致久羁,真气缓缓内生。治疗上紧紧围绕受邪的肺脾二脏开展,具体治以补益肺脾、健脾渗湿为主,笔者多用参苓白术散组方平补平泻。若湿热久羁化燥伤阴,则在清除湿热的同时再加以润燥养阴,正如《湿热论》言:“若湿热之证,不挟内伤,中气实者,其病必微。”笔者对于属于这类情况的患者予以杏仁汤、桑杏汤、生脉散等辨证化裁,从他们的后续反馈来看也多获效验。
现代医学通过尸检发现,无论是SARS病毒还是2019-nCoV病毒,均可导致患者肺部出现一定的纤维化病变[4]。临床阅片所见,有9例患者后续复查的肺部CT呈现出纤维条索状阴影等肺间质性改变,占比达到22.5 %,因此防治新冠肺炎患者肺纤维化刻不容缓。除定期复查肺部CT外,还应尽早予以中药干预治疗。笔者认为肺纤维化的中医病机总属肺虚络瘀,虚实夹杂是其病性特点,宜补虚化瘀通络,虚实同治。因此这9例患者均给予了温肺化纤汤治疗,并根据寒热、虚实的不同随证加减。温肺化纤汤由阳和汤加桃仁、红花、川芎、地龙、土鳖虫组成,鉴于新冠肺炎属“瘟疫”的特性,原方可随证减少鹿角霜、肉桂、炮姜用量等,加入山药、太子参、扁豆等平补之品。
3.3 结语 众多学者通过实验研究表明中药抗病毒作用机制多样,可通过多个环节发挥抗病毒效应[5-6],各中医药同行也在大量临床实践中发现经中医药治疗新冠肺炎后,轻型、普通型患者症状完全消失[7]。在临床治疗期对患者及时进行中药干预治疗可以明显改善症状,减轻肺部渗出,防止病情恶化,降低病死率,恢复期可以使机体恢复到最佳状态,促进肺部病灶吸收,加速康复进程[8]。以上充分说明新冠肺炎的中医药治疗是可行的、有效的。
