高频振荡通气联合肺表面活性物质治疗新生儿急性呼吸窘迫综合征的临床观察
2021-11-08范振敏
范振敏
(河南省灵宝市第一人民医院新生儿科 灵宝 472500)
新生儿急性呼吸窘迫综合征(NRDS)属于肺部弥漫性损伤,是由于肺表面活性物质(PS)缺乏所致,多以三凹征、紫绀及呼吸窘迫为主要表现,是导致新生儿死亡的重要原因。PS药物已在NRDS治疗中不断应用,在改善肺顺应性及肺泡表面张力方面效果确切,NRDS早期采用PS治疗能够改善患儿换气功能[1~2]。机械通气为NRDS治疗的基础手段,主要包括高频振荡通气(HFOV)、常频机械通气(CMV),其中HFOV气道压稳定,具有高通气频率、低潮气量,能够促进CO2清除,改善氧合[3~4]。本研究将探讨HFOV联合PS治疗对NRDS患儿血气指标的影响,并与CMV联合PS治疗效果进行比较,以优化NRDS治疗方案。现报道如下:
1 资料与方法
1.1 一般资料 本研究获医院医学伦理委员会批准,回顾性分析2018年1月~2021年1月于我院治疗的100例NRDS患儿临床资料,将接受HFOV+PS治疗的50例患儿纳入HFOV+PS组,将接受CMV+PS治疗的50例患儿纳入CMV+PS组。HFOV+PS组男28例,女22例;日龄0~3 d,平均日龄(1.51±0.26)d;胎龄35~40周,平均胎龄(37.41±0.53)周;出生体质量1 595~2 940 g,平均出生体质量(2 362.37±184.23)g。CMV+PS组男26例,女24例;日龄0~3 d,平均日龄(1.47±0.25)d;胎龄35~41周,平均胎龄(37.50±0.48)周;出生体质量1 600~2 945 g,平均出生体质量(2 363.71±185.09)g。两组一般资料相比,差异无统计学意义(P>0.05)。
1.2 入选标准(1)纳入标准:临床资料完整;符合《实用新生儿学》[5]NRDS诊断标准;胎龄≥34周;符合机械通气指征,能够耐受PS治疗。(2)排除标准:先天性肺发育不良;先天性心脏病;存在肺和胸壁畸形;原发性PS缺乏。
1.3 治疗方法
1.3.1 CMV+PS组 采用CMV+PS治疗。选用Stephen科迪娜新生儿专用呼吸机,依据自主呼吸强弱采用A/C或SIMV模式,设定初始参数:呼气末压4~6 cm H2O,呼气峰压18~25 cm H2O,呼吸频率35~60次/min,吸入氧浓度(FiO2)30%~60%,治疗期间依据血气分析结果对参数进行调整;机械通气时,将70~100 mg/kg猪肺磷脂注射液(注册证号H20181202)经气管插管一次性治疗。
1.3.2 HFOV+PS组 采用HFOV+PS治疗。设定初始参数:平均气道压12~15 cm H2O,FiO2为30%~60%,振荡压力幅度35~45 cm H2O,频率9~11 Hz,以振荡至患儿脐部为参考,治疗期间依据血气分析结果对参数进行调整,PS治疗方法同上。
1.4 评价指标(1)血气指标:记录两组机械通气前(T0)、通气后24 h(T1)、通气后48 h(T2)时动脉血氧分压(PaO2)、二氧化碳分压(PaCO2)。(2)统计两组用氧时间、机械通气时间。(3)并发症:颅内出血、气漏。
1.5 统计学方法 采用SPSS22.0软件分析数据,计数资料以%表示,用χ2检验;计量资料用(±s)表示,用t检验;重复测量采用重复测量的方差分析。以P<0.05为差异有统计学意义。
2 结果
2.1 两组血气指标比较T0时两组PaO2、PaCO2比较,差异无统计学意义(P>0.05);T1、T2时HFOV+PS组PaO2高于CMV+PS组,PaCO2低于CMV+PS组,差异有统计学意义(P<0.05)。见表1。
表1 两组血气指标比较(±s)
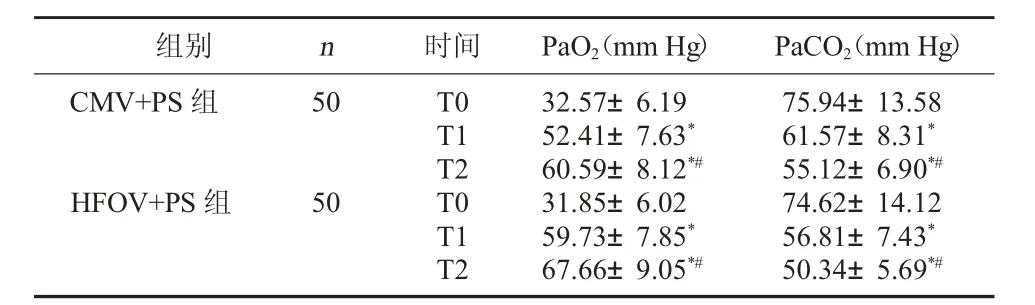
表1 两组血气指标比较(±s)
注:与同组T0时相比,*P<0.05;与同组T1时相比,#P<0.05。
组别 n 时间 PaO2(mm Hg) PaCO2(mm Hg)CMV+PS组50 HFOV+PS组50 T0 T1 T2 T0 T1 T2 32.57±6.19 52.41±7.63*60.59±8.12*#31.85±6.02 59.73±7.85*67.66±9.05*#75.94±13.58 61.57±8.31*55.12±6.90*#74.62±14.12 56.81±7.43*50.34±5.69*#
2.2 两组用氧时间、机械通气时间比较HFOV+PS组用氧时间、机械通气时间短于CMV+PS组,差异有统计学意义(P<0.05)。见表2。
表2 两组用氧时间、机械通气时间比较(h,±s)
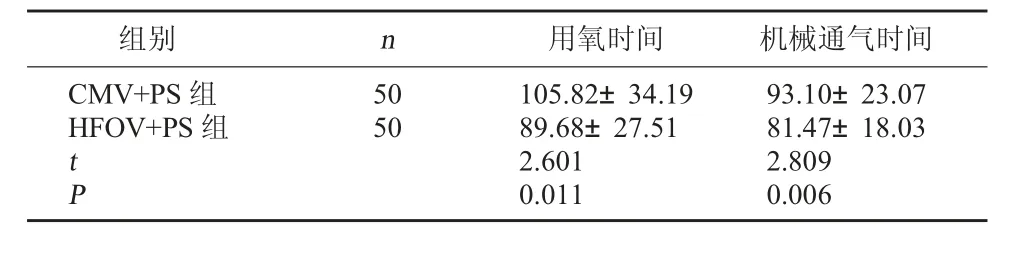
表2 两组用氧时间、机械通气时间比较(h,±s)
组别 n 用氧时间 机械通气时间CMV+PS组HFOV+PS组50 50 tP 105.82±34.19 89.68±27.51 2.601 0.011 93.10±23.07 81.47±18.03 2.809 0.006
2.3 两组并发症发生情况比较 两组颅内出血、气漏发生率对比,差异无统计学意义(P>0.05)。见表3。
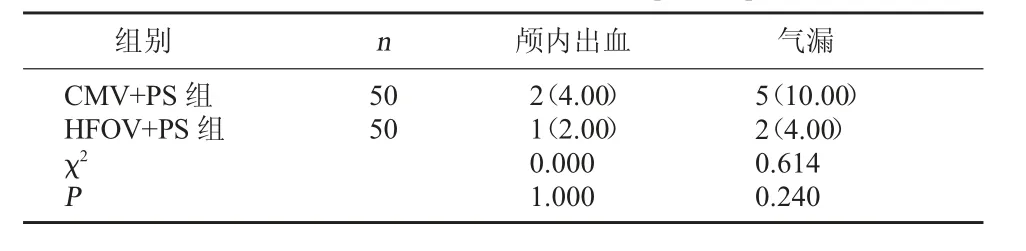
表3 两组并发症发生情况比较[例(%)]
3 讨论
NRDS是一种危重急症,属于呼吸系统疾病,与新生儿特别是早产儿肺发育不成熟、PS合成分泌不足有关,PS缺乏会造成肺泡表面张力增高,导致肺泡逐渐萎缩,出现进行性肺不张、酸中毒及缺氧症状,并最终出现肺泡上皮损伤[6]。目前NRDS的治疗以治疗原发病、降低肺动脉高压及纠正缺氧等综合治疗为主,PS、呼吸支持等为常用治疗手段。PS作为肺保护剂,早期使用能够改善氧合及换气功能,延缓患儿病情进展[7]。
机械通气作为治疗NRDS常用方法,主要包括CMV、HFOV两种常用机械通气模式。本研究分析HFOV联合PS与CMV联合PS治疗对NRDS患儿血气指标的影响,结果显示,T1、T2时HFOV+PS组PaO2高 于CMV+PS组,PaCO2低 于CMV+PS组;HFOV+PS组用氧时间、机械通气时间短于CMV+PS组;两组颅内出血、气漏发生率相近。可见与CMV联合PS相比,HFOV联合PS治疗NRDS更有利于改善患儿血气指标,纠正低氧血症,控制患儿病情,缩短用氧及机械通气时间,改善机械通气结局,且并发症发生率并未增加,临床应用安全有效。分析原因可能为HFOV联合PS治疗NRDS能够发挥协同效应,PS的使用有利于改善肺表面张力,促使肺泡萎陷减少,改善肺顺应性,同时联合HFOV治疗时通气频率较快,能够促使肺泡壁上PS均匀分布,提高外源性PS效能,减缓PS灭活[8~9]。与CMV相比,HFOV采用的平均气道压力较高,能够将肺泡打开,促进气体交换,改善血气指标,且适当的振动压能够促使肺泡均匀膨胀,排出CO2。HFOV采用的平均气道压力较高,且在肺泡关闭压之上,能够改善肺血管阻力及通气/血流比值,促使呼吸结局改善[10]。但本研究仅纳入100例NRDS患儿,故为进一步证实HFOV联合PS治疗NRDS的效果,仍需后续临床深入探讨研究,以充分探究HFOV在NRDS呼吸支持中的应用价值。
综上所述,HFOV联合PS治疗NRDS效果确切且并发症少,能够改善患儿血气指标,缩短用氧时间、机械通气时间,可作为治疗NRDS较为有效的方法。
