连续性肾脏替代疗法对重症脓毒症患者免疫功能的影响
2021-11-08何艳黄乔木
何艳 黄乔木
(1湖北省咸宁市第一人民医院重症医学科 咸宁 437099;2湖北省咸宁市中心医院肾内科 咸宁 437100)
脓毒症是临床最常见的全身性炎症反应性疾病,如得不到及时有效的治疗可能会进一步发展为脓毒性休克,严重威胁患者生命健康[1~2]。目前已知脓毒症发生及发展与医院感染、严重基础疾病、免疫功能紊乱、炎症反应等关系密切,但具体发生原因尚未完全明确。连续性肾脏替代疗法(CRRT)治疗脓毒症有一定价值,但对重症脓毒症治疗尚有不同意见[3~4]。本研究选取我院收治的重症脓毒症患者作为研究对象,分析采用CRRT治疗重症脓毒症患者的临床疗效。现报道如下:
1 资料与方法
1.1 一般资料 选取我院2017年4月~2019年1月收治的重症脓毒症患者150例,根据治疗方案不同将其分为常规组及治疗组,每组75例。常规组男41例,女34例;年龄18~79岁,平均年龄(56.74±7.91)岁;病程1~19 d,平均(12.94±2.04)d;原发疾病:肺部感染18例、肠道感染19例、泌尿系感染20例、皮下脓肿18例。治疗组男40例,女35例;年龄18~79岁,平均年龄(56.74±7.85)岁;病程1~18 d,平均(12.97±2.08)d;原发疾病:肺部感染15例、肠道感染17例、泌尿系感染21例、皮下脓肿22例。两组患者性别、年龄及原发疾病等一般资料比较,差异无统计学意义(P>0.05),具有可比性。诊断标准:符合中华医学会分会制定的重症脓毒症相关标准。纳入标准:(1)患者及家属自愿参加,且知情同意;(2)病情稳定患者;(3)成年患者。排除标准:(1)脑卒中患者;(2)抑郁症患者;(3)妊娠期、哺乳期患者;(4)重度荨麻疹患者;(5)过敏性紫癜患者。
1.2 治疗方法 常规组患者接受常规治疗,早期使用广谱抗生素,补充循环血容量,抑酸保护胃黏膜,纠正水、电解质及酸碱紊乱,营养支持与对症治疗。治疗组患者在常规治疗基础上进行CRRT治疗。利用血液净化机进行CRRT治疗,通路选择股静脉,打开连续性静脉-静脉血液透析模式,血量应为100~180 ml/min,连续透析8 h,间隔时间10~24 h,连续3次。
1.3 观察指标 (1)免疫细胞水平:治疗前及治疗后由专业人员抽取两组患者外周静脉血3 ml,离心处理,留血清,采用流式细胞仪检测CD3+、CD4+、CD8+、CD4+/CD8+值。(2)炎症介质水平:治疗前及治疗后由专业人员抽取两组患者肘静脉血,分离血清,采用化学发光法检测血清降钙素原(PCT)水平,免疫比浊法检测C反应蛋白(CRP)水平,酶联免疫吸附法检测白细胞介素-6(IL-6)水平。(3)临床疗效:治疗后依据患者临床症状及体征评价。显效:临床症状完全消失,感染病灶基本愈合,各种感染指标已经恢复正常。有效:临床症状消失,但感染病灶尚未愈合,各种指标已经恢复正常。无效:临床症状及体征未见改善。临床总有效率=(显效例数+有效例数)/总例数×100%。(4)细胞增殖情况:治疗前后对肘静脉血离心处理后,去除红细胞,利用多核细胞和单核细胞的黏附性及毛细剥离特性检测细胞增殖情况。
1.4 统计学方法 数据均采用SPSS19.00统计学软件分析处理,计量资料以(±s)表示,采用t检验,计数资料以%表示,采用χ2检验,等级资料采用秩和检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者治疗前后免疫细胞水平比较 治疗前两组患者免疫细胞水平比较,差异无统计学意义(P>0.05);治 疗 后 治 疗 组 患 者CD3+、CD4+、CD4+/CD8+高于常规组(P<0.05)。见表1。
表1 两组患者治疗前后免疫细胞水平比较(±s)
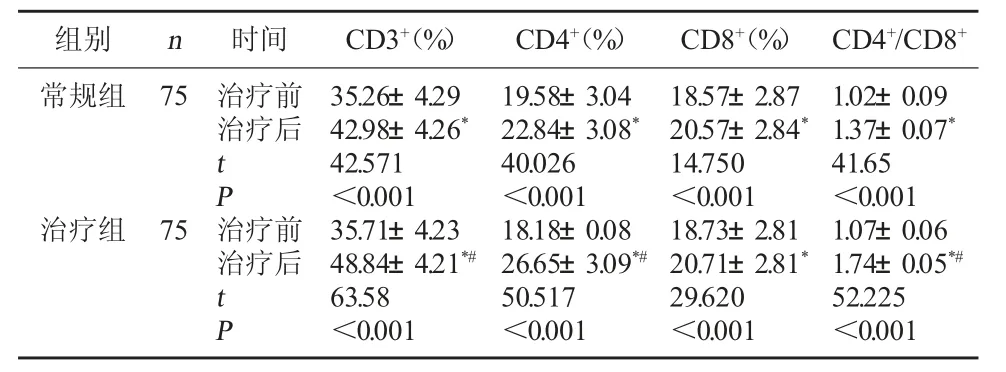
表1 两组患者治疗前后免疫细胞水平比较(±s)
注:与同组治疗前比较,*P<0.05;治疗后,与对照组比较,#P<0.05。
组别 n 时间 CD3+(%) CD4+(%)CD8+(%)CD4+/CD8+常规组75治疗前治疗后tP治疗组75治疗前治疗后tP 35.26±4.29 42.98±4.26*42.571<0.001 35.71±4.23 48.84±4.21*#63.58<0.001 19.58±3.04 22.84±3.08*40.026<0.001 18.18±0.08 26.65±3.09*#50.517<0.001 18.57±2.87 20.57±2.84*14.750<0.001 18.73±2.81 20.71±2.81*29.620<0.001 1.02±0.09 1.37±0.07*41.65<0.001 1.07±0.06 1.74±0.05*#52.225<0.001
2.2 两组患者炎症介质水平比较 治疗前,两组PCT、CRP、IL-6水平比较,差异无统计学意义(P>0.05);治疗后,治疗组患者PCT、CRP、IL-6水平均低于常规组(P<0.05)。见表2。
表2 两组患者炎症介质水平比较(±s)
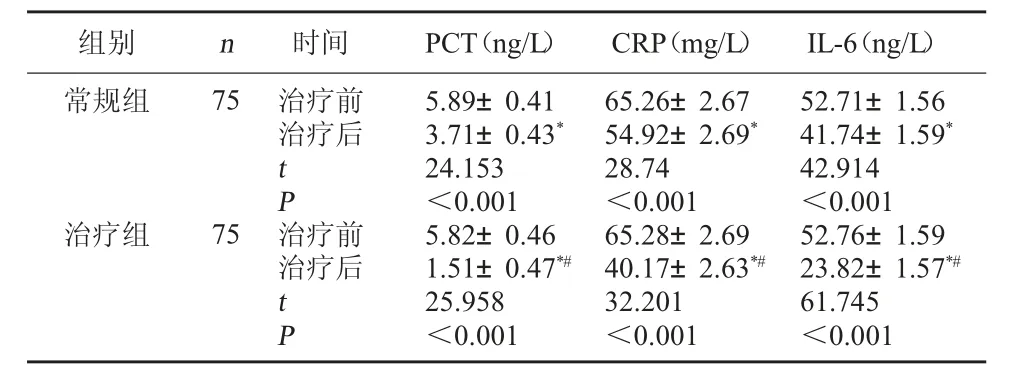
表2 两组患者炎症介质水平比较(±s)
注:与同组治疗前比较,*P<0.05;治疗后,与对照组比较,#P<0.05。
组别 n 时间 PCT(ng/L)CRP(mg/L)IL-6(ng/L)常规组75治疗前治疗后tP治疗组75治疗前治疗后tP 5.89±0.41 3.71±0.43*24.153<0.001 5.82±0.46 1.51±0.47*#25.958<0.001 65.26±2.67 54.92±2.69*28.74<0.001 65.28±2.69 40.17±2.63*#32.201<0.001 52.71±1.56 41.74±1.59*42.914<0.001 52.76±1.59 23.82±1.57*#61.745<0.001
2.3 两组患者临床疗效比较 常规组治疗总有效率为92.00%,高于常规组的84.00%,差异有统计学意义(P<0.05)。见表3。
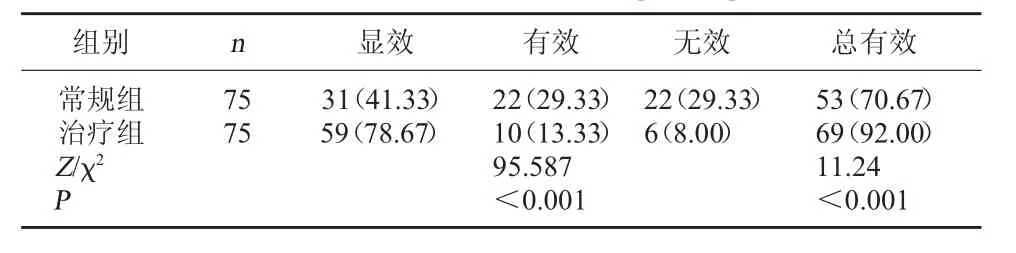
表3 两组患者临床疗效比较[例(%)]
2.4 两组患者细胞增殖情况比较 治疗前两组患者细胞增殖率比较,差异无统计学意义(P>0.05);治疗后,治疗组患者细胞增殖率高于常规组(P<0.05)。见表4。
表4 两组患者细胞增殖情况比较(±s)
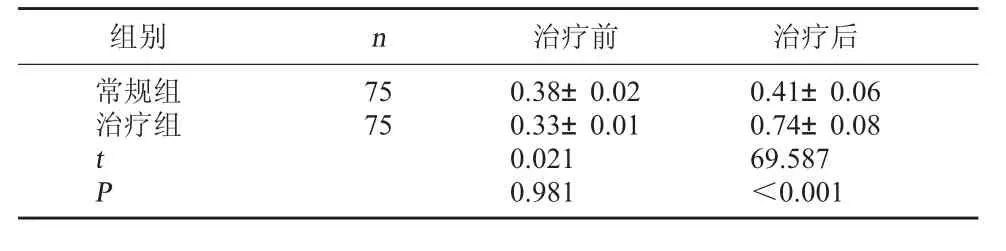
表4 两组患者细胞增殖情况比较(±s)
组别 n 治疗前 治疗后常规组治疗组75 75 tP 0.38±0.02 0.33±0.01 0.021 0.981 0.41±0.06 0.74±0.08 69.587<0.001
3 讨论
脓毒症是一种感染引起的全身炎症性反应综合征,随着病程进展可致重症脓毒症,造成多器官功能不全,增加死亡风险[5]。目前关于脓毒症发生及发展研究较多,可能与炎症、凝血功能失调、细胞凋亡加剧等有关[6]。炎症、凝血功能及细胞凋亡之间稳态失调,会直接引发器官衰竭,最终导致死亡。炎症反应是脓毒症发生的重要机制之一,细胞炎症介质PCT、CRP、IL-6大量释放会导致机体组织损伤及器官功能不全,扩增炎症反应[7]。Toll受体介导的信号传导途径是脓毒症早期炎症激活的重要途径,副交感神经系统与神经炎症反应关系密切,而副交感神经参与机体炎症反应,炎症介质PCT、CRP、IL-6进入中枢神经系统,促进下丘脑激素释放,从而发挥促炎作用。目前治疗脓毒症方法较多,包括常规治疗及CRRT。常规治疗包括消除炎症、降低血压、稳定生命体征等。CRRT在治疗重度脓毒症上有价值,主要通过体外循环血液净化替代损伤的肾脏,清除有毒物质,减轻炎症反应,并控制机体内的血氮水平[9]。
CRRT能为脓毒症患者提供充分的能量补给及药物治疗,进而改善患者生命体征。本研究结果显示,治疗后,治疗组患者CD3+、CD4+、CD4+/CD8+水平较常规组高(P<0.05),说明CRRT能明显提升重症脓毒症患者机体免疫功能。CRRT可以清除脓毒症患者血液中杂质及毒素,并将血液在绝对无菌、封闭的环境下运输回体内,取代了肾脏部分功能,减轻机体负担的同时能保证机体免受毒素侵害,故能提升机体免疫功能[8~9]。本研究结果还显示,治疗组患者PCT、CRP、IL-6水平较常规组低(P<0.05),提示CRRT在降低机体炎症感染上有价值。治疗组患者临床疗效优于常规组,表明CRRT在改善重度脓毒症患者临床症状、体征作用较显著。治疗组细胞增殖率高于常规组(P<0.05),说明CRRT在改善重症浓度患者生命体征及症状基础上能促进机体细胞增加值,有利于病情尽快康复,保护机体器官功能。
综上所述,CRRT既能明显改善重症脓毒症患者机体免疫功能,减少血清炎症介质释放,提升临床疗效,促使细胞增殖,推荐使用。
