经皮椎体后凸成形术后骨水泥渗漏的相关危险因素分析
2021-11-05邹月芬
高 畅,邹月芬
1南京中医药大学附属医院放射科,江苏 南京 210029;2南京医科大学第一附属医院放射科,江苏 南京 210029
经皮椎体后凸成形术(percutaneous kyphoplas⁃ty,PKP)已广泛应用于外伤、骨质疏松、多发骨髓瘤、血管瘤和转移瘤所导致的椎体压缩性骨折的治疗,对缓解疼痛、恢复椎体高度及矫正后凸畸形有显著疗效,PKP是在经皮椎体成型术的基础上,通过扩张的球囊恢复椎体高度[1-3]。但目前一些随访研究发现,PKP术后骨水泥渗漏发生率较高,由12%到65%均有报道[4-5],由于骨水泥渗漏一般没有明显的临床症状,容易被忽视,但最近一些报道称某些严重的后遗症与骨水泥渗漏有密切相关性,如椎间盘型渗漏亦可造成相邻椎体的继发压缩性骨折[6-7]。有Meta 分析报道PKP 的远期并发症发生率为1.6%~3.8%,主要包括骨水泥过度渗漏造成的后遗症,如截瘫、神经功能缺损、肺栓塞、心脏穿孔、心梗甚至死亡[8-10]。因此本研究探讨PKP 治疗骨质疏松性椎体骨折(osteoporotic vertebral body fracture,OVF)术后骨水泥渗漏的相关临床及影像学危险因素,从而为提高临床治疗及预后效果提供一些术前预测依据。
1 对象和方法
1.1 对象
收集南京中医药大学附属医院2015 年3 月—2020年8月经PKP治疗的确诊为OVF患者共208例(252 节椎体)。纳入标准:①CT 检查发现的椎体压缩性骨折,有明显疼痛症状,且通过保守治疗不能缓解;②至少有1 处椎体骨折同时满足以下2 个条件,经MRI 评估有骨髓水肿;椎体骨折高度减低超过15%;③根据症状体征、术前影像学、术后病理明确诊断为OVF;④疼痛视觉模拟量表评分在4 分及以上。排除标准:①既往有过经皮椎体成型术、神经功能缺损、牙根疼痛、脊髓受压或椎管狭窄;②正在接受不间断的抗凝治疗,对经皮椎体后凸成形术材料过敏或有MRI禁忌证的患者;③椎体骨折前患有痴呆症或无法行走(允许使用助行器);④椎体骨折由原发性骨肿瘤、成骨细胞转移或高能创伤引起。本研究获得医院伦理委员会批准,检查前患者均签署知情同意书。
1.2 方法
1.2.1 图像数据采集
每例患椎均于术前1 d行骨密度检测、X 线、CT及MRI 扫描,于术后3 d 行X 线、CT 扫描,骨密度检查设备为双能X 线骨密度仪(GE Medical Systems⁃LUNAR,美国)。平片检查使用SIEMENS DR X 线机,以患椎为中心摄取脊柱正位片及侧位片,CT 检查使用Philips 64 排CT 机,扫描层厚1.25 mm,重建层厚3 mm,层间距3 mm。MRI 检查采用1.5T 磁共振(Sigma HDxt Echospeed,GE Healthcare,美国)进行扫描,评估序列为矢状位T1WI(TR/TE,640/8.5)序列及矢状位脂肪抑制T2WI⁃FS序列。
1.2.2 PKP手术方式
在C 臂机(Siemens,德国)引导下进行全身麻醉,将9G骨穿针(Kyphon公司,美国)经皮经双侧椎弓根穿刺置于骨折椎体前中1/3,取出穿刺针内芯,插入导针后置入工作套管,用精细骨钻经工作通道钻入后取出,将球囊经工作通道送入伤椎,缓慢扩张球囊,待椎体高度恢复后,取出球囊,将调制成牙膏状的骨水泥(PMMA,Kyphon 公司,美国)注入空腔,手术中如发现一侧椎弓根断裂或发育不全,将通过对侧椎弓根进行单侧入路方式,手术中记录手术入路方式及骨水泥注入量。
1.2.3 影像指标测量与评估
手术前分别测量每例患椎的骨折类型、程度、局部Cobb 角及椎体压缩比(图1),其中骨折类型采用Genant 等[11]半定量分类法评估,分为楔型、双凹型、压缩型,每一型更进一步按照骨折程度细分为:轻度(20%~25%)、中度(26%~40%)、重度(41.0%~66.7%),并进一步将<20%者定义为极轻度,将>66.7%者定义为极重度。骨折部位按节段分为:胸段(胸6~胸10)、胸腰段(胸11~腰2)、腰段(腰3~腰5)。术前行MRI扫描评估患椎有无椎体内裂隙征[12]、皮质缺损及许莫式结节(图2、3)。术后3 d行CT扫描评估是否存在骨水泥渗漏,采用Yeom 等[13]分类法将骨水泥渗漏类型分为:经椎基底静脉型、经骨皮质型、经椎体节段静脉型。
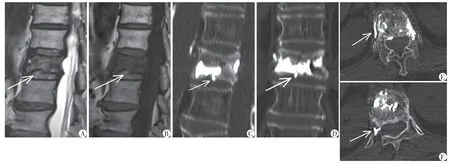
图2 1例伴有皮质缺损压缩性骨折术后椎间盘型渗漏图Figure 2 Postoperative intradisc leakage subsequent to vertebral fracture with cortical disruption

图3 1例伴有椎体内裂隙征压缩性骨折术后椎旁骨水泥渗漏图Figure 3 Postoperative paravertebral leakage subsequent to vertebral fracture with intravertebral cleft
1.3 统计学方法
采用SPSS19.0行统计学分析。计数资料采用χ2检验,等级资料采用秩和检验,计量资料以均数±标准差()表示,正态性检验(K⁃S法)符合正态分布者采用独立样本t检验,方差不齐者采用Satterthwaite近似法,若呈非正态分布则采用非参数检验。将单因素分析显示有统计学意义(P<0.05)的因子纳入多因素Logistic回归模型,并建立预测模型。为了评估联合模型及各危险因素的预测效能,本研究建立不同模型的受试者工作特征(ROC)曲线并计算曲线下面积(AUC),应用灵敏度、特异度及AUC评价术后骨水泥渗漏的预测价值,检验水准设定为0.05。
2 结果
经PKP 治疗的OVF 患者共208例(252 节椎体),其中男70例,女138例,年龄(68.9±10.3)岁,手术入路为单侧椎弓根者共36例,双侧共216例。252 节椎体术后总渗漏发生率77.0%(195/252),其中经椎基底静脉型渗漏率21.8%(55/252),经骨皮质型渗漏率42.8%(108/252),经椎体节段静脉型渗漏率42.1%(106/252)。双凹型骨折196例(77.8%);楔形骨折37例(14.7%);压缩型骨折19例(7.5%)。平均局部Cobb角为(14.2±6.1)°,平均椎体压缩比为(68.3±14.2)%,椎体内裂隙征共计124例(49.2%),皮质缺损共计101例(40.1%),许莫氏结节共计42例(16.7%)。
将患者年龄、性别、体重指数、骨密度等17个自变量先进行单因素分析,结果显示骨密度、骨水泥量、皮质缺损和椎体内裂隙征为可能导致术后发生总体骨水泥渗漏的危险因素(P<0.05,表1),其中骨水泥量对术后是否发生骨水泥渗漏的诊断阈值为5.25 mL(灵敏度为58.5%,特异度为64.9%)。将单因素分析中P<0.05的自变量纳入多因素Logistic回归分析,结果见表2。表3显示总体骨水泥渗漏的危险参数建立的联合模型有较高的预测效能,AUC为0.751,灵敏度为0.610,特异度为0.825(图4),且联合模型的预测效能比各独立危险因素的预测效能好。

图4 多因素Logistic 回归各模型预测术后骨水泥渗漏的ROC图Figure 4 ROC curve of multivariate logistic regression for cement leakage

表1 术后总体骨水泥渗漏的单因素分析Table 1 Univariate analysis of cement leakage in general
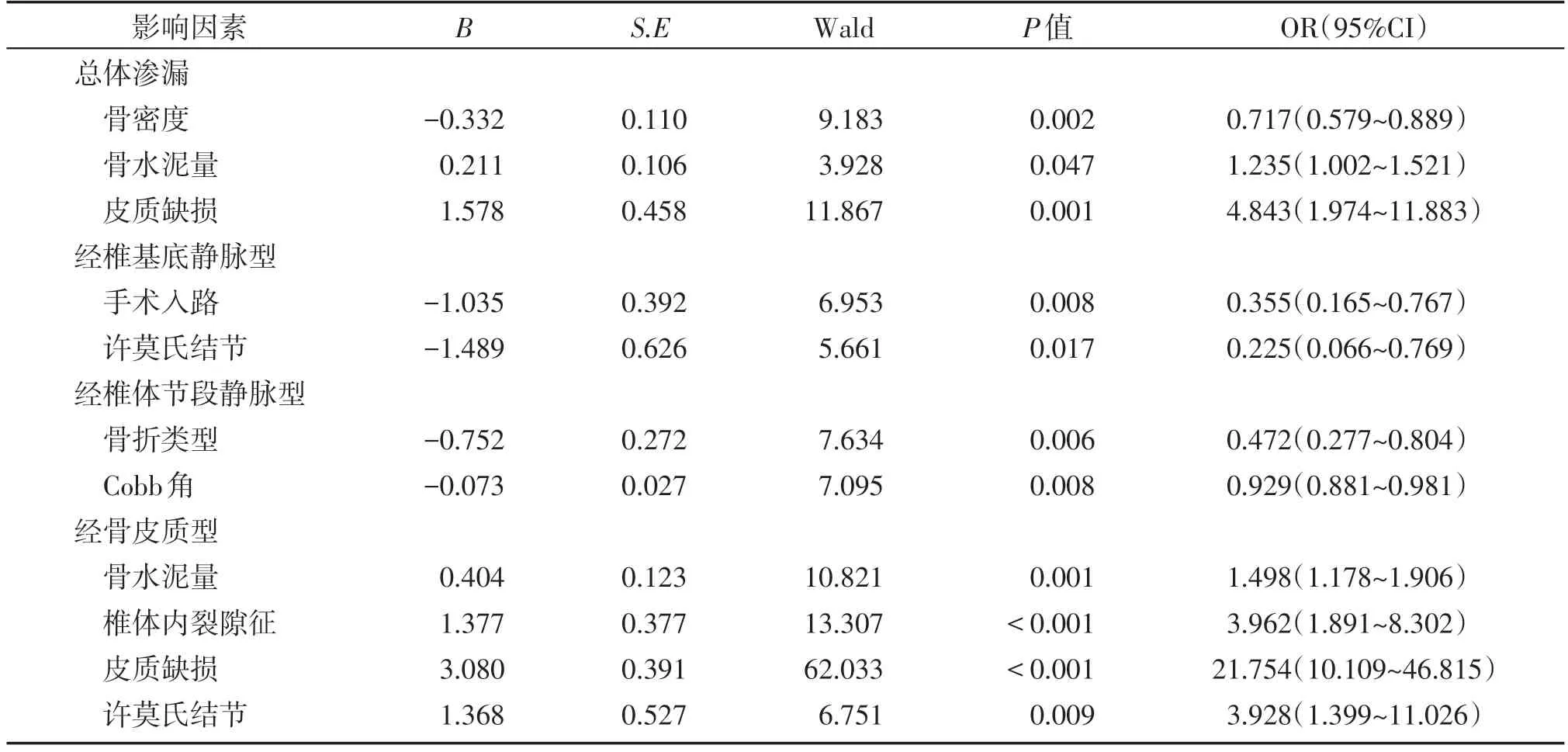
表2 术后各型骨水泥渗漏的多因素Logistic回归分析Table 2 Multivariate logistic regression analysis for occurrence of specific types of cement leakage

表3 不同模型预测总体骨水泥渗漏的诊断效能Table 3 Diagnostic efficiency of different prediction models for cement leakage in general
3 讨论
本研究发现椎体皮质缺损、大剂量骨水泥量和较低骨密度值是PKP 治疗OVF 术后骨水泥渗漏的独立预测因素,AUC分别为0.680、0.637、0.631,其联合模型具有更高的预测效能,AUC为0.751。PKP术中骨水泥易从皮质缺损部位渗漏入椎旁软组织或椎间盘内已被很多文献证实[14-17],有文献提出骨水泥通过皮质缺损处渗漏是导致邻近椎体新发骨折的重要危险因素[6-7],金鑫等[18]认为椎体后壁皮质破裂是手术的相对禁忌证,在PKP术中应缓慢注射并仔细观察,当骨水泥到达椎体后方1/4 时即停止注射,否则即使后壁完整,骨水泥仍然可以通过椎基静脉孔进入椎管。
本研究显示术前腰椎MRI 扫描提示椎体内裂隙征和许莫氏结节为经皮质型渗漏的附加危险因素,前者论点与Nieuwenhuijse 等[15]结果一致。椎体内裂隙征表现为条带状气体或液体信号,是局部椎动脉损伤导致相应血流供应的椎体局部缺血性坏死,是骨折不愈合的一种表现,椎体内裂隙压力较正常骨组织小,且与椎旁软组织相通,从而增加椎旁渗漏危险性[6,14-15],王江南等[12]研究发现,椎体内裂隙样变是术后发生相邻椎体新发骨折的危险因素,因此C臂机下严密观察针尖定位、远离皮质缺损处是预防骨水泥渗漏、相邻椎体新发骨折的关键。此外本文发现许莫氏结节是经皮质型渗漏的独立危险因素,此观点尚未有学者提出。许莫氏结节为椎体软骨板破裂,椎间盘髓核经过裂隙突入椎体内形成的局限性缺损,在此部位由于终板阻力减弱,容易造成椎间盘型渗漏。
骨密度值反映了骨质疏松以及椎体退行性改变的程度,骨质疏松越严重,骨水泥越容易从稀疏的松质骨破入椎体内静脉系统,并进一步弥散到椎体后静脉窦和节段静脉中,杨国志等[19]研究发现随着骨密度值的减低,术后新发椎体压缩骨折发生风险显著增高,因此术前双能X 线骨密度仪的常规检查对术后疗效预测较为重要。
本研究提示单侧入路可能在一定程度上增加了经椎基底静脉型渗漏的风险,该结果可能与本研究中当一侧椎弓根狭窄或断裂时选择单侧入路,以及单侧入路时穿刺针通常定位在椎体中线位置,导致骨水泥易从椎体后静脉窦途径渗漏有关。PKP手术入路方式的选择在以往研究中颇有争议,Cheng等[6]报道双侧入路较单侧可以更好地恢复椎体高度,但在骨水泥渗漏方面无明显差异,而另外一些学者认为单侧入路可以降低骨水泥渗漏发生率[20-21]。
过度的骨水泥注入量是发生术后渗漏,从而导致椎管压迫及偏瘫的高度危险因素,此观点也被一些学者所证实[16,18],若同时出现其他危险因素,如严重压缩骨折(>66.7%)、皮质缺损或多节段椎体骨折时,则提示操作者需要适量减少水泥注入量[22-23]。因此,针道远离皮质缺损和许莫式结节,在低压的椎体内裂隙水平处缓慢仔细注入骨水泥,适量减少水泥注入量,将会避免发生皮质缺损型渗漏及降低远期并发症。
经椎体节段静脉型渗漏可沿静脉丛到达椎间孔,此型与肺静脉栓塞密切相关[14],本研究结果表明双凹型骨折、较小的Cobb 角更易发生此型渗漏,可能由于较大的Cobb角、楔形和压碎型骨折会破坏前缘椎体节段静脉途径,将导致骨水泥从其他途径渗漏或者不发生渗漏,因此双凹型骨折、较小的Cobb角更易发生椎体节段静脉型渗漏,与姜潇等[24]提出的椎体压缩程度是经椎体节段静脉型渗漏的保护因素这一观点相仿。
本研究存在一定局限性:①目前多中心合作试验开展尚未成熟,本研究缺乏多中心试验的外部验证;②作为回顾性研究,尚未进行远期病例随访,今后将针对远期并发症及与不同渗漏途径的相关性进一步探究。
