颅内动脉瘤介入栓塞和开颅夹闭对比分析
2021-10-26乔路宽
乔路宽
南阳南石医院(河南 南阳 473000)
颅内动脉瘤是指发生于颅内动脉血管壁上的异常突出,是蛛网膜下腔出血的主要原因[1]。动脉瘤破裂出血后除能够损伤脑组织外,还可引发脑血管痉挛,这一症状多发生于蛛网膜下腔出血后3~14天[2]。血块刺激血管壁,引起血管产生强烈的收缩,重者可导致脑组织的缺血坏死、昏迷、半身不遂。动脉先天发育不良、感染、动脉硬化、颅脑创伤等均可能出现颅内动脉瘤,临床表现为头痛、恶心,常以手术方式进行治疗[3]。目前,介入治疗和外科开颅夹闭为颅内动脉瘤的两种主要手术方式。其中介入治疗是从动脉中将特殊合金材料做的金属弹簧圈解脱在动脉瘤内,从而在腔内造成血栓,达到栓塞动脉瘤的目的,可减轻动脉瘤瘤壁的血流冲击压力,达到止血效果[4]。本文对比分析介入栓塞术和开颅夹闭术治疗颅内动脉瘤的效果,现报道如下:
1 资料与方法
1.1一般资料 回顾性分析2018年5月-2019年10月我院收治的颅内动脉瘤患者66例临床资料,根据治疗方案不同分为介入组(33例)和夹闭组(33例)。夹闭组:男18例,女15例,年龄38~64(42.37±3.48)岁,依据Hunt-Hess标准划分,Ⅰ级7例,Ⅱ级13例,Ⅲ级9例,Ⅳ级4例,根据动脉瘤位置划分,后交通动脉10例,前交通动脉17例,大脑中动脉6例。介入组:男17例,女16例,年龄35~68(46.72±5.16)岁,依据Hunt-Hess标准划分,Ⅰ级8例,Ⅱ级14例,Ⅲ级8例,Ⅳ级3例,根据动脉瘤位置划分,后交通动脉8例,前交通动脉20例,大脑中动脉5例。比较两组患者肿瘤大小、病程、Hunt~Hess分级等基础资料,差异无统计学意义(P>0.05)。
纳入标准:(1)经血管CT造影成像或数字减影血管检查,符合颅内动脉瘤临床诊断标准;(2)临床资料完整,可参与研究;(3)有手术适应症;(4)签署知情同意书。
排除标准:(1)合并心血管疾病;(2)合并手术禁忌症;(3)合并其他系统的严重疾患危及生命者;(4)合并妊娠或哺乳期妇女或月经量过多患者;(5)合并心血管疾病。
1.2仪器与试剂 仪器:国产电解可脱性弹簧圈(天津市环湖医疗器械厂;参数:直径2~12mm,长度2~20cm;样品编号:Y2004042203);医用阻断夹(厂家:环球医疗器械网;批准文号:国食药监械(准)字2011第3460844号;规格:U型、V型)。
1.3方法 患者入院后,均予以血常规、心率等全面检查,排除手术禁忌症,并给予降压、降糖、引流脑脊液等对症治疗。
1.3.1 介入组 行介入栓塞术治疗。行全身麻醉,选择右侧腹股沟为穿刺点,作股动脉穿刺,在穿刺点中置入6F动脉鞘。同时置入导引导管,行血管造影,在造影机下导入微导管,至病灶部位。根据动脉瘤体大小,选择对应的弹簧圈行动脉瘤栓塞,必要时可借助支架辅助操作。也可使用Riomording技术栓塞动脉瘤。操作全程应密切关注瘤体显影情况,若栓塞后动脉瘤显影消失,说明栓塞成功,手术结束,拔鞘后加压包扎穿刺口。12h后注射5000U低分子肝素抗凝治疗。
1.3.2 夹闭组 行开颅夹闭术治疗。根据术前CTA检查结果,明确动脉瘤位置、形态,确定手术入路。术前发现血肿应先清除,在入路点作一弧形切口,分离皮下组织,使颅骨暴露,在颅骨上钻孔,创建骨窗,再次观察病灶位置,确定动脉瘤位置,使用阻断夹夹断动脉瘤与血管连接,分离病灶及周边组织,夹闭动脉瘤,移除阻断夹。观察夹闭效果及出血状态,置入引流管引流,逐层缝合切口。术后给予抗感染处理。
1.4评价指标 (1)记录两组患者的住院时间及所用费用,同时使用格拉斯哥昏迷评分量表(GCS)评估患者意识状态。包括睁眼动作、言语反应、运动反应三个维度,共15分,其中,15分为正常,14~12分为轻度昏迷,11~9分为中度昏迷,8分以下为重度昏迷,4~7分者预后极差,3分及以下者多不能生存。并使用简易视觉模拟评分量表(VAS)评估疼痛程度,共0~10分,分数与疼痛等级成反比。(2)记录两组患者发生动脉瘤破裂、血管痉挛、脑积水、感染等并发症的发生例数。
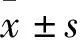
2 结果
2.1观察指标对比 介入组的住院时间比夹闭组短,有统计学意义(P<0.05),但治疗费用、GCS评分、VAS评分均比夹闭组高,有统计学意义(P<0.05),见表1。

表1 观察指标对比
2.2并发症发生情况对比 两组患者发生动脉瘤破裂、血管痉挛、脑积水的比例相比,差异无统计学意义(P>0.05),但介入组发生感染的几率比夹闭组低,有统计学意义(P<0.05),见表2。

表2 并发症发生情况对比[(n,例),%]
3 讨论
颅内动脉瘤在无破裂出血时多无任何症状,仅极少数可对邻近组织造成损伤;而在动脉瘤破裂出血后症状往往更为明显[5]。目前临床根据颅内动脉瘤形态将其分为囊性、梭形及夹层3类。颅内动脉瘤发生已被证实与高血压、动脉硬化、先天性血管发育异常、长期吸烟、精神紧张、感染、中毒等因素长期作用下血管壁损伤及继发假性包块膨出有关[6]。颅内动脉瘤隐匿性较强,病情发展迅速,预后较差,各个年龄段均可发病,且以40~60岁中老年群体最为常见[7]。
开颅动脉瘤夹闭术是颅内动脉瘤常用手术方式之一,总体疗效尚可,但开颅夹闭对机体医源性创伤程度较大,术后易出现昏迷、感染、神经损伤等并发症,影响术后生活工作质量及临床预后[8]。近年来介入栓塞术开始被广泛应用于颅内动脉瘤治疗,其属于封闭性手术,创面小,术后康复所需时间短,预后令人满意。相比开颅夹闭治疗,介入治疗具有创伤小、风险小、恢复快的特点,尤其适用于未破裂的动脉瘤,已成为国际上临床优先考虑选择的治疗方式[9]。但介入栓塞术直接在血管操作,手术难度较大;同时介入栓塞所用弹簧圈价格昂贵,经济负担较重[10]。徐振华[11]等研究指出,对于大多数动脉瘤性蛛网膜下腔出血患者,显微外科手术夹闭破裂动脉瘤致残率与血管内弹簧圈介入栓塞术接近。此外动脉瘤开颅夹闭术能够更有效消除动脉瘤,降低二次手术风险。Ahmed Elgebaly[12]等研究中分别对行介入栓塞和开颅夹闭的68例颅内动脉瘤患者的疗效对比,发现经开颅夹闭及介入栓塞治疗的患者其住院时间分别为(21.36±4.18)d,(12.18±4.36)d;治疗后GCS评分为(12.34±2.05)分,(8.54±1.54)分;VAS评分为(6.43±1.97)分,(3.19±1.28)分。以上数据提示尽管实施介入栓塞手术时间更长,但术后患者意识恢复效果更佳。比较两组患者的并发症发生率,发现实施介入栓塞与开颅夹闭的患者均未发生动脉瘤破裂、脑积水等严重并发症,但介入栓塞有3例发生感染,占比4.4%,开颅夹闭有6例发生感染,占比13.2%,在一定程度上实施介入栓塞术治疗的患者安全性更佳。
本次研究显示,介入组的住院时间比夹闭组短,但治疗费用、GCS评分、VAS评分均比夹闭组高。提示介入栓塞对于缩短患者康复进程,促进颅内血液循环,提高手术安全性方面有明显作用,但该术式治疗费用较高[13]。在并发症发生情况方面,两组患者发生动脉瘤破裂、血管痉挛、脑积水的比例相比无差异,但介入组发生感染的几率比夹闭组低。介入栓塞不与血管及脑部组织直接接触,可有效避免因手术损伤脑部组织,降低并发症发生风险[14]。但值得注意的是,实施介入栓塞术对手术医师、医院设备的要求更为严格,且不适用于凝血功能障碍、重度高血压及甲亢患者,存在局限性[15]。
综上所述,介入栓塞和开颅夹闭均能有效治疗颅内动脉瘤,经介入栓塞治疗的患者康复进程更短,治疗效果更好,术后发生感染的几率更低,但手术费用更高。因此,在临床中应综合考虑,选择最佳的治疗方式。
