超早期鼻空肠管行肠内营养在急性重症胰腺炎腹腔高压患者中的临床价值分析
2021-10-25张春辉
张春辉
(大理大学第一附属医院,云南 大理 074100)
0 引言
因为患者体内肠粘膜细胞死亡、炎症刺激,加之肠道内菌群失调,从而致使患者肠道屏障功能出现问题,慢慢演变为肠衰竭病症,最终发展为了重症急性胰腺炎[1]。该病症具有病况凶险、发病急、预后差致死率高等特点,且往往会伴生着较高的腹腔压力,进而诱发多器官功能障碍综合征[2]。于治疗的过程里,患者不但本身代谢分解较快,还需要长期禁食,如此一来,有较高的营养不良出现概率,会恶化病情。而有效的营养支持能够有效的缓解这一状况,提高治疗的有效性与安全性。本文将立足于超早期鼻空肠管行肠内营养在急性重症胰腺炎腹腔高压患者的临床价值进行探讨,以期提供一定的参考价值。
1 资料与方法
1.1 临床资料
我院随机选择2019年8月至2020年8月收治的40例急性重症胰腺炎腹腔高压患者作为研究的样本。40例按数字表法分为两组:观察组(20例)与对照组(20例)。观察组年龄27~62岁,平均(44.85±16.42)岁,男性12例,女性8例;对照组年龄25~61岁,平均(43.75±17.14)岁,男性11例,女性9例。两组患者的资料对比较为均衡,具备可比性,差异无统计学意义(P>0.05)。
纳入标准:所有患者均符合《急性胰腺炎诊治指南》[3]中急性重症胰腺炎腹腔高压的诊断标准;患者及家属均知情且签署了相关文件;医院伦理会知情且批准研究;全体患者尿淀粉酶水准与血淀粉酶水准均有上升现象;全体患者均具有腹膜刺激征、剧烈腹痛等症状。
排除标准:处于妊娠期患者;合并严重感染患者;患者肝、肾功能不全患者;患者内分泌系统病症患者;患有免疫性病症患者;患有精神障碍患者。
1.2 方法
针对非手术患者,两组重症胰腺炎腹腔高压患者在入院时需第一时间布置空肠管,同时给予患者抗生素、遏制胰液分泌、胃肠降压、禁食等处理。将30 g的生大黄粉置入250 mL的开水用作清洁灌肠,再准备相同配方的液体用作导泻剂加入胃管之中,每天2次。在上述两种方式使用的间隔空档期,医务人员需用芒硝对患者腹部进行贴敷。血流动力与内环境平定后便进行滋养性空肠内营养操作。
在对照组中,将对其20例急性重症胰腺炎腹腔高压患者执行常规肠内营养支持措施。其方法为让患者禁食并给予其胃肠降压,并辅以常规的抑酸药治疗、生长抑素、抗生素治疗。
在观察组中,将对其20例急性重症胰腺炎腹腔高压患者执行超早期鼻空肠管行肠内营养支持的治疗措施。其方法为在对照组之上进行治疗,患者被放置空肠管,血流动力与内环境平定后,加入5%葡萄糖氯化钠注射液500 mL。次日,加入500 mL的肠内营养乳剂。在后续的几天围绕急性重症胰腺炎腹腔高压患者的耐受性输注肠内营养混悬液,总量控制在1500 mL以下。需要注意的是营养液的温度需要让其维持在38 ℃上下。
1.3 观察标准
组间统计临床治疗指标,其中囊括住院时长、机械通气时间、胃肠功能恢复时长。
对比两组并发症情况,其中囊括感染、消化道出血、腹腔脓肿等
1.4 统计学方法
把整个数据送入SPSS 22.0软件中进行解析,计数资料比较实行χ2检验,以率(%)表示,计量资料比较实行t检验,以(±s)表示,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床治疗指标对比
如表1所示,利用超早期鼻空肠管行肠内营养支持的观察组的住院时长、机械通气时间、胃肠功能恢复时长均比运用常规肠内营养支持的对照组要短,具有统计学意义(P<0.05)。
表1 组间临床治疗指标统计(±s)

表1 组间临床治疗指标统计(±s)
组别 例数住院时长(d)机械通气时间(d)胃肠功能恢复时长(h)观察组 20 22.31±2.78 16.13±1.24 20.13±2.34对照组 20 31.21±3.14 24.37±2.11 29.13±3.01 t 9.491 15.057 10.557 P 0.001 0.001 0.001
2.2 两组患者并发症情况对比
如表2所示,利用超早期鼻空肠管行肠内营养支持的观察组的并发症总发生率5.00%低于运用常规肠内营养支持的对照组的20.00%,具有统计学意义(P<0.05)。
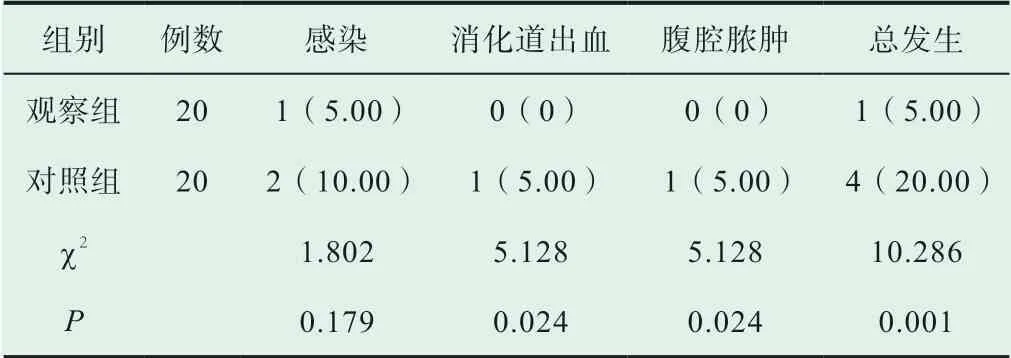
表2 两组并发症情况对比[n(%)]
3 讨论
每当重症急性胰腺炎并发腹腔高压的时候,肠壁的血液流速就会放缓,肠道活动功能也会被削弱,各类细菌会因此而增多,肠粘膜缺血再灌注,以上因素会让患者机体或局部免疫力严重下滑,通透性得到改变[4-5]。内毒素以及肠道细菌会使用淋巴系统与血液循环的方式侵入胰胆管、腹腔等,让巨噬细胞产生反应,增加炎性因子,再次重创胰腺,诱发胰腺组织感染,发展为全身性的炎症反应综合征,甚至让患者多个器官功能衰竭,严重影响预后[7]。而超早期鼻空肠管行肠内营养能够有效地扭转不良的预后情况,并帮助急性重症胰腺炎腹腔高压患者安然度过急性反应阶段与感染期。该治疗能够切实地提升患者免疫能力、改善营养状态、强化肠道屏障[8]。且该研究结论也显示利用超早期鼻空肠管行肠内营养支持的观察组的住院时长、机械通气时间、胃肠功能恢复时长均比运用常规肠内营养支持的对照组要短,具有统计学意义(P<0.05);观察组的并发症总发生率低于对照组,具有统计学意义(P<0.05)。这也非常得益于在医院明确急性重症胰腺炎腹腔高压患者病症时,能够第一时间为其使用鼻肠管,待血流动力学以及内环境平稳后利用鼻饲肠内营养剂来调理急性重症胰腺炎腹腔高压患者肝功能,能有效地提高蛋白质形成效率,降低有关并发症的情况,并优化急性重症胰腺炎腹腔高压患者的预后。而超早期鼻空肠管行肠内营养是需要从患者鼻子置入空肠管为患者提供营养,这样的好处是对正常肠粘膜屏障起到保护作用,还能预防其萎缩,降低产生细菌的概率,对急性重症胰腺炎腹腔高压患者的免疫力有着积极意义。在营养素浸入患者肠道时,肠内营养还能对胰岛产生作用,即离消化道远端越近,作用因素就越小[9]。所以如果把营养液由空肠朝远端肠道注入,就能切实地降低胰腺外分泌的作用。
综上,于急性重症胰腺炎腹腔高压患者中运用超早期鼻空肠管行肠内营养的方式能够有效的缩短患者的康复所需时间,降低了并发症风险,提高了治疗的安全性,十分值得临床推广。
