不同入路方式在真菌性上颌窦炎患者鼻内镜手术中的应用效果比较
2021-10-20陈露郑振宇徐战将
陈露,郑振宇,徐战将
(郑州大学第二附属医院南阳路院区 耳鼻喉科,河南 郑州 450000)
真菌性上颌窦炎是临床常见的一种鼻窦炎,由于上颌窦解剖结构的特殊性,窦口高、窦腔大,感染发生后药物治疗难以痊愈,随疾病进展患者鼻黏膜水肿、充血,上颌窦压力增加,破坏窦口薄弱区域,引起骨质吸收,致使患者出现脓涕、鼻塞、头昏、头痛等症状,严重影响患者日常生活[1-2]。手术是临床治疗真菌性上颌窦炎的重要方式,其中经泪前隐窝入路、经下鼻甲反转扩大下鼻道入路均为临床治疗真菌性上颌窦炎患者的常用手术入路,不同手术入路临床治疗效果也存在一定差异[3-4]。鉴于此,本研究旨在对比上述两种入路方式在真菌性上颌窦炎患者鼻内镜手术中的应用效果。
1 资料与方法
1.1 一般资料选取2018年1月至2020年12月于郑州大学第二附属医院南阳路院区接受诊疗的82例真菌性上颌窦炎患者为研究对象,按照随机数表法将其分为A组与B组,各41例。A组:男21例,女20例;年龄26~58岁,平均(41.85±5.63)岁;体质量指数19~26 kg·m-2,平均(22.54±1.06)kg·m-2;病程5个月~7 a,平均(4.12±1.63)a;收缩压95~152 mmHg(1 mmHg=0.133 kPa),平均(126.74±9.63)mmHg;舒张压62~99 mmHg,平均(81.25±8.52)mmHg;发病部位为左侧22例,右侧19例;合并糖尿病5例,高血压7例。B组:男24例,女17例;年龄25~59 岁,平均(42.16±5.71)岁;体质量指数19~27 kg·m-2,平均(22.48±1.10)kg·m-2;病程5个月~8 a,平均(4.04±1.72)a;收缩压92~150 mmHg,平均(125.39±9.74)mmHg;舒张压64~102 mmHg,平均(80.93±8.27)mmHg;发病部位为左侧23 例,右侧18 例;合并糖尿病4例,高血压8例。两组性别、年龄、体质量指数、病程、收缩压、舒张压、发病部位、合并症比较,差异无统计学意义(P>0.05)。患者均签署知情同意书。本研究经郑州大学第二附属医院医学伦理委员会审核批准。
1.2 选取标准(1)纳入标准:①符合《耳鼻喉头颈外科学》[5]中真菌性上颌窦炎相关诊断标准;②单侧病变;③初次接受手术治疗。(2)排除标准:①合并额窦炎、蝶窦炎、筛窦炎等;②既往有鼻部手术史;③合并严重心、肺功能障碍;④合并认知障碍或精神疾病。
1.3 手术方法
1.3.1A组 接受经泪前隐窝入路手术。给予气管插管全麻干预,置入鼻内镜,切除筛泡、钩突,扩大并清除上颌窦自然口部位病变组织,取止血棉填塞中鼻道止血;于鼻底做“L”形切口,达到骨面后,分离下鼻甲前段黏膜与鼻腔外侧壁;清除骨性上颌窦内侧壁,去除下鼻甲骨质,开放骨性鼻泪管下端,进入上颌窦,复位下鼻甲瓣,缝合切口;切开下鼻甲外侧壁黏骨膜,采用止血棉填塞鼻腔止血,完成手术。
1.3.2B组 接受经下鼻甲反转扩大下鼻道入路手术。给予气管插管全麻干预,置入鼻内镜,矫正鼻中隔偏曲,切除钩突,扩大上颌窦自然口,剪断下鼻甲前端约1 cm,剥离下鼻甲,暴露下鼻道,切开并剥离下鼻道黏膜,磨除上颌窦内壁骨质,磨除范围为上至下鼻甲附着处,下至鼻腔底水平,后至上颌窦后壁,前至上颌窦前壁,过程中注意保护鼻泪管;必要时切除下鼻甲附着缘黏膜,并磨除骨性鼻泪管前缘至泪前隐窝骨质,采用鼻内镜清除真菌组织,复位下鼻甲组织,缝合切口,采用止血棉填塞鼻腔止血,完成手术。两组术后2~3 d取出止血棉,均接受抗感染治疗4~5 d,并采用生理盐水冲洗鼻腔,每日2次,连续冲洗3个月。
1.4 观察指标(1)手术临床指标:包括手术时间、出血量、住院时间。(2)术后病情控制情况[6]。手术3个月后评估患者病情恢复情况。完全控制:临床症状、体征完全消失,经内镜检查显示窦腔黏膜上皮化良好,窦口开放良好,无黏脓性或黏性分泌物。部分控制:临床症状、体征明显改善,经内镜检查窦腔黏膜肉芽或肥厚组织形成,部分区域水肿,存在少量黏脓性或黏性分泌物。未控制:临床症状、体征无明显改善,经内镜检查窦腔黏膜粘连、充血水肿,窦腔结缔组织增生或息肉形成,窦口闭锁或狭窄,存在大量黏脓性或黏性分泌物。(3)窦腔黏膜状态:分别于术前、手术3个月后,采用Lund-Kennedy评分法评估患者窦腔黏膜状态,包括息肉、水肿等5个项目,每个项目0~2分,总分10分,评分越高,黏膜状态越差。(4)并发症:统计患者术后并发症(前鼻孔狭窄、视力减退、溢泪、鼻腔粘连)发生情况。
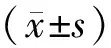
2 结果
2.1 手术临床指标B组手术时间及住院时间短于A组,出血量少于A组(P<0.05)。见表1。
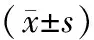
表1 两组手术临床指标比较
2.2 术后病情控制情况B组术后病情控制情况优于A组(P<0.05)。见表2。
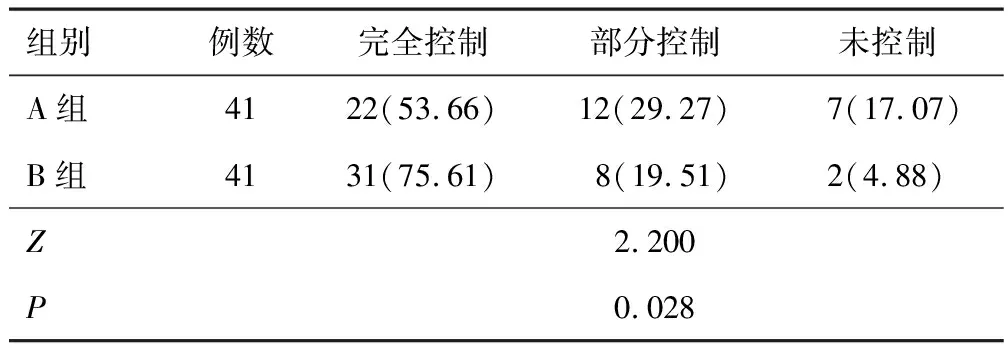
表2 两组术后病情控制情况比较[n(%)]
2.3 Lund-Kennedy评分术前,两组Lund-Kennedy评分比较,差异无统计学意义(P>0.05);手术3个月后,两组Lund-Kennedy评分均低于术前,且B组低于A组(P<0.05)。见表3。
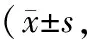
表3 两组术前、手术3个月后Lund-Kennedy评分 比较分)
2.4 并发症A组并发症发生率与B组比较,差异无统计学意义(P>0.05)。见表4。
表4 两组并发症比较(n,%)
3 讨论
真菌性上颌窦炎的主要致病菌为曲霉菌,此外,鼻道窦口复合体异常在该病的发生及发展中起到重要作用,准确定位患者病变部位,并及时采取手术措施解除鼻窦口阻塞,清除真菌团块及相关病变组织,对治疗真菌性上颌窦炎尤为重要。
既往临床常采用上颌窦窦口开放术治疗真菌性上颌窦炎,通过扩大并清除上颌窦自然口部位病变组织,开窗下鼻道达到治疗目的,但该入路方式存在较大手术盲区,术中难以仔细观察上颌窦各病变部位,病变组织彻底清除率较低,术后复发率较高。现阶段,经泪前隐窝入路、经下鼻甲反转扩大下鼻道入路均为临床治疗真菌性上颌窦炎的常用手术入路,在处理真菌性上颌窦炎方面均具有良好应用效果。本研究结果显示,B组手术时间及住院时间短于A组,出血量少于A组,提示与经泪前隐窝入路相比,经下鼻甲反转扩大下鼻道入路手术方式可缩短手术及住院时间,减少术中出血量。分析其原因主要是经泪前隐窝入路手术方式是通过清除下鼻甲骨瓣扩大手术野,显露上颌窦、泪前隐窝、牙槽等部位,为清除病变组织提供良好条件,但该术式极易损伤鼻泪管,手术操作难度较大,所需时间较长,且易增加术中出血量,鼻腔粘连发生风险较高[7-8]。经下鼻甲反转扩大下鼻道入路通过上颌窦自然口及鼻道扩大开窗可获得宽阔手术视野,可有效清除真菌组织,且不会损伤鼻泪管,术中操作简单,手术时间短,出血量少,利于患者术后恢复[9-10]。本研究结果显示,手术3个月后,B组术后病情控制情况优于A组,Lund-Kennedy评分低于A组,提示经下鼻甲反转扩大下鼻道入路手术可改善窦腔黏膜状态,有效控制病情。究其原因在于,经下鼻甲反转扩大下鼻道入路手术视野宽广,鼻内镜辅助下可到达上颌窦前下壁、顶壁、内侧壁、外侧壁等病变位置,彻底清除上颌窦病灶组织,且对鼻腔结构功能及生理功能的损伤较小,有效控制病情;该手术方式治疗后窦口开放良好,利于促进鼻腔黏膜上皮化,恢复鼻黏膜形态,改善窦腔黏膜状态[11-12]。此外,本研究结果显示,两组并发症比较无明显差异,提示两种手术入路均较安全。
综上所述,经泪前隐窝入路、经下鼻甲反转扩大下鼻道入路均为临床治疗真菌性上颌窦炎的有效方法,其中经下鼻甲反转扩大下鼻道入路手术时间及住院时间更短,出血量更少,更利于改善窦腔黏膜状态,有效控制病情。
