血糖控制目标范围内时间与糖尿病视网膜病变的相关性分析
2021-10-15邝嘉敏顾炽昌梁勇前
邝嘉敏,顾炽昌,梁勇前*
(1.南方医科大学顺德医院,佛山市顺德区第一人民医院内分泌与代谢科; 2.肝胆胰脾外科,广东 佛山 528300)
随着人口老龄化趋势的加剧,日常饮食与生活习惯的改变,糖尿病已成我国乃至全球常见慢性病,其发病率逐渐增加,并发症发生率也逐年升高[1-2]。糖尿病视网膜病变(diabetic retinopathy,DR)已成为引起失明的重要原因,对患者生活质量影响较大[3-4]。及时对DR的出现进行预测并实施针对性的防治措施非常重要。
糖化血红蛋白(HbA1c)是当前预测糖尿病并发症、评估血糖控制效果的重要指标,但该指标易受贫血、年龄等其他因素干扰,同时无法反映血糖在短期内的快速变化,存在延迟效应,对血糖控制的全面评估较为片面、局限[5]。近年来,持续葡萄糖监测技术应运而生,很多指标在一定程度上可弥补HbA1c检测的不足。其中,血糖控制的目标范围内时间(time in range,TIR)作为新兴指标,逐渐受到重视[6]。目前,关于TIR对血糖控制的研究较多,但有关TIR与DR的关系分析较少。基于此,本研究回顾性分析2019年6月至2021年2月我院收治的138例糖尿病患者的临床资料,旨在探究TIR与DR的相关性。
1 资料与方法
1.1 一般资料
本组糖尿病患者138例,根据是否发生DR分为两组,其中27例发生DR的患者为DR组,111例未发生DR的患者为非DR组。
患者均符合《中国糖尿病远程管理专家共识(2020版)》[7]中糖尿病相关诊断标准;DR组均符合《糖尿病视网膜病变防治专家共识》[8]中DR相关诊断标准;临床资料全面完整。均无白内障等眼病,未合并精神异常、认知功能障碍、重要器官功能障碍、恶性肿瘤等。
1.2 研究方法
收集两组患者一般资料,包括性别、年龄、体质量指数、糖尿病病程、收缩压(SBP)、舒张压(DBP)、空腹血糖(FPG)、餐后2 h血糖(2 h PG)、空腹C肽、餐后2 h C肽、HbA1c、总胆固醇(TC)、甘油三脂(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、TIR等。其中C肽采用美国生产的雅培i4000全自动化发光仪检测,TG、LDL、TC、HDL采用美国生产的贝克曼库尔特全自动免疫生化分析系统检测;FPG、2 h PG采用己糖激酶法检测;HbA1c采用亲和色谱层析法检测;尿微量白蛋白采用免疫比浊法检测;TIR采用美国生产的雅培瞬感扫描式葡萄糖检测系统,连续监测14天,计算平均值,血糖处于3.9~10.0 mmol/L则为达标。
1.3 观察指标
(1)比较两组患者的一般资料;(2)DR发生影响因素的多因素分析;(3)比较不同DR分期TIR水平;(4)分析TIR与HbA1c、DR分期的相关性;(5)分析TIR、HbA1c对DR的预测价值。
1.4 统计学方法
2 结 果
2.1 一般资料比较
两组性别、年龄、体质量指数、糖尿病病程、SBP、DBP、FPG、2 h PG、空腹C肽、餐后2 h C肽、TC、TG、HDL-C、LDL-C、尿微量白蛋白等指标比较,差异无统计学意义(P>0.05);DR组HbA1c水平高于非DR组,TIR低于非DR组(P<0.05),见表1。
2.2 DR发生影响因素的多因素分析结果
以是否发生DR为因变量,以单因素分析中有差异的变量作为自变量进行多因素Logistic回归分析,结果显示HbA1c、TIR为DR发生的相关因素(P<0.05),见表2。

表2 DR发生的多因素分析
2.3 不同DR分期TIR水平
27例DR患者中,14例非增殖期、13例增殖期,非增殖期患者TIR为(60.32±8.25)%,增殖期患者TIR为(48.26±6.85)%,非增殖期患者TIR高于增殖期患者(P<0.05)。
2.4 TIR与HbA1c、DR分期的相关性分析
Pearson相关分析结果显示,TIR与HbA1c呈负相关(r=-0.685,P<0.05);Spearman相关分析结果显示:TIR与DR分期呈负相关(r=-0.676,P<0.05)。
2.5 TIR、HbA1c对DR的预测价值
根据TIR、HbA1c水平绘制预测DR的ROC曲线,结果显示,TIR预测发生DR的AUC为0.803,最佳截断值为52.04%,灵敏度、特异度分别为83.33%、89.80%,HbA1c预测发生DR的AUC为0.711,最佳截断值为11.13%,灵敏度、特异度分别为75.00%、91.84%,见表3。
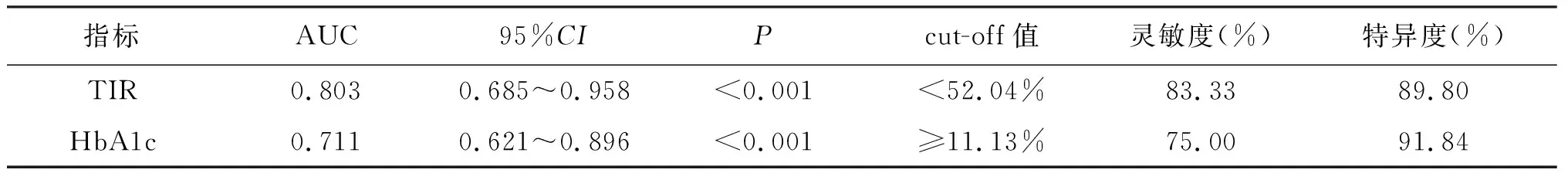
表3 TIR、HbA1c对DR的预测价值
3 讨 论
DR的发生是由于长期糖代谢异常导致血管内皮遭受损伤,引起视网膜屏障损伤、血管外渗。HbA1c是目前糖尿病并发症的重要预测指标,但其受血红蛋白寿命、种族、贫血等因素的影响,预测结果可能存在一定偏差;此外,HbA1c只能反映患者一段时间的平均血糖水平,对低血糖、高血糖、血糖波动等重要血糖特点难以提供有效信息。目前,HbA1c已无法满足血糖监测的需求,非常有必要找寻其他评估指标,全面提高血糖监测的效果[9]。葡萄糖传感器技术可每15分钟自动进行血糖检测,持续监测3天至2周,提供连续全天血糖信息。TIR是葡萄糖传感器技术的新指标,其为24 h内血糖在正常范围内的时间百分比,可反映血糖波动情况,弥补HbA1c预测能力的不足[10]。刘旺霞等[11]研究指出,TIR过低、HbA1c过高是糖尿病患者发生DR的高危因素,通过检测其水平可对DR发生风险进行预测。本研究结果显示,DR组HbA1c水平高于非DR组,TIR低于非DR组(P<0.05),HbA1c、TIR是DR发生的相关因素(P<0.05);HbA1c<11.86%的糖尿病患者发生DR的风险是HbA1c≥11.86%的糖尿病患者的3.215倍,TIR≥52.66%糖尿病患者发生DR的风险是TIR<52.66%糖尿病患者发生DR的0.263倍,这说明,血糖控制在正常范围极为重要。
本研究还分析了TIR与HbA1c、DR分期的相关性,结果显示,TIR与HbA1c、DR分期呈负相关,TIR可用于对患者血糖控制情况及病情程度进行评估。有研究结果显示,对于糖尿病患者,TIR需控制为>70%,但综合考虑分析,对血糖过分严格管控可能增加低血糖的风险,因此,对一些存在低血糖风险、高龄的患者,TIR应考虑控制在>50%[12]。本研究中,TIR最佳cut-off值为52.04%,与上述50%相接近。我们通过比较TIR、HbA1c对DR的预测价值发现,TIR预测发生DR的AUC大于HbA1c,可见TIR预测价值较高,其可作为HbA1c补充,对于贫血、低蛋白血症、妊娠期患者等,可考虑通过检测TIR水平对其血糖控制情况及DR的预测进行判断。
综上所述,TIR与DR的发生密切相关,通过动态监测其水平可对糖尿病患者是否发生DR进行预测,为临床治疗方案的制定提供依据。
