不同年龄段患者长RR间期的病因及动态心电图特征
2021-10-11王丽颖王新康
王丽颖 王新康
动态心电图长程、无创,对心律失常检出率较高,操作无特殊禁忌证,因此广泛应用于临床。动态心电图长RR间期系心室长间期,即相邻两个QRS波群之间的距离。RR间期受心脏传导状态、自主神经和其他因素的影响,正常人动态心电图记录过程中可出现长RR间期,一般≤2 s,且一般不伴有头晕、眼花、晕厥等症状。本研究比较不同年龄段长RR间期患者的病因及动态心电图特征,现将结果报道如下。
1 对象和方法
1.1 对象 选择2015年7月至2020年5月福建省立金山医院动态心电图中长RR间期>2 s患者
1 260例,其中男780例,女480例,年龄11.0~94.0(63.9±8.2)岁。将患者依据不同年龄分为4组。其中<30岁组66例,男50例,女16例,年龄7~29(20.6±9.2)岁;30~<50岁组139例,男93例,女46例,年龄30~50(43.7±5.1)岁;50~<70岁组410例,男284例,女126例,年龄50~70(61.1±6.1)岁;≥70岁组645例,男353例,女292例,年龄71~88(78.6±8.1)岁。纳入标准:(1)最长RR间期>2 s;(2)动态心电图连续记录≥22 h;(3)病例资料完整。排除标准:(1)起搏器相关的长RR间期;(2)贴片接触等不确定因素导致存在干扰,影响判定;(3)病情严重无法下床适当运动。患者及家属均签署知情同意书。
1.2 方法
1.2.1 动态心电图记录 采用深圳博英公司BI9800型12导联动态心电记录仪监测,安装时患者取坐位或仰卧位。嘱患者动态心电图记录期间适当运动但应避免上肢剧烈活动以减少干扰。接收回放数据,并由两位心电诊断科医师用同一动态软件进行心电图分析诊断并出具报告。
1.2.2 长RR间期的病因分析 分析引起长RR间期的病因,包括窦性停搏、窦性心动过缓、二度Ⅱ型窦房传导阻滞、二度Ⅰ型房室传导阻滞、二度Ⅱ型/三度房室传导阻滞、心房颤动伴长RR间期、阵发性房颤后窦房结恢复时间过长、期前收缩后代偿间期过长等。多种病因混合时以次数最多的病因作为引起长RR间期的病因。
1.2.3 心率指标的分析 比较4组患者的心率指标,包括24 h平均心率、最慢心率、最快心率,最快心率<90次/min、最慢心率<40次/min、最慢心率<40次/min持续>1 min的发生情况。
1.2.4 长RR间期发生时间、晕厥症状及其他动态心电图指标的检测 准确记录患者的睡眠时间,以入睡开始至次日醒来时间为夜间时间,其他时间为白天时间。长RR间期发生以白天为主定义为发生在白天的长RR间期次数/全天长RR间期次数>1/2。记录患者动态心电图测量期间有无出现晕厥症状。其他观察指标,包括一度房室传导阻滞、完全性右束支传导阻滞、逸搏及逸搏心律、合并ST-T改变,诊断均按照《2009年美国心脏协会/美国心脏病学会/美国心律协会心电图标准化与解析建议的解读》和《动态心电图报告规范专家共识(2019)》[1-2]。
1.2.5 治疗方法 动态心电图长RR间期的治疗方法包括安装起搏器治疗和未安装起搏器治疗,未安装起搏器治疗包括进行药物治疗或不作任何处理,仅定期监测动态心电图检查。比较4组患者安装起搏器治疗的差异。
1.3 统计学处理 采用SPSS 21.0统计软件。计量资料以表示,多组间比较采用单因素方差分析,组间两两比较采用LSD-t检验。计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 4组患者长RR间期的病因比较 见表1。
由表1可见,4组患者窦性停搏、二度Ⅱ型窦房传导阻滞、二度Ⅰ型房室传导阻滞、二度Ⅱ型/三度房室传导阻滞、心房颤动伴长RR间期、阵发性房颤后窦房结恢复时间过长病因比较,差异均有统计学意义(均P<0.05)。4组患者其他病因比较,差异均无统计学意义(均P>0.05)。<30岁组长RR间期患者的病因为二度Ⅰ型房室传导阻滞比例高于另3组,差异均有统计学意义(χ2=6.4、87.7、118.6,均P<0.05)。50~<70岁组长RR间期患者病因为二度Ⅱ型窦房传导阻滞、心房颤动伴长RR间期高于另3组,差异均有统计学意义(χ2=21.4、33.8、7.5,91.6、98.5、39.0,均P<0.05)。≥70岁组二度Ⅱ型/三度房室传导阻滞高于另3组,差异均有统计学意义(χ2=4.3、24.2、12.8,均P<0.05)。
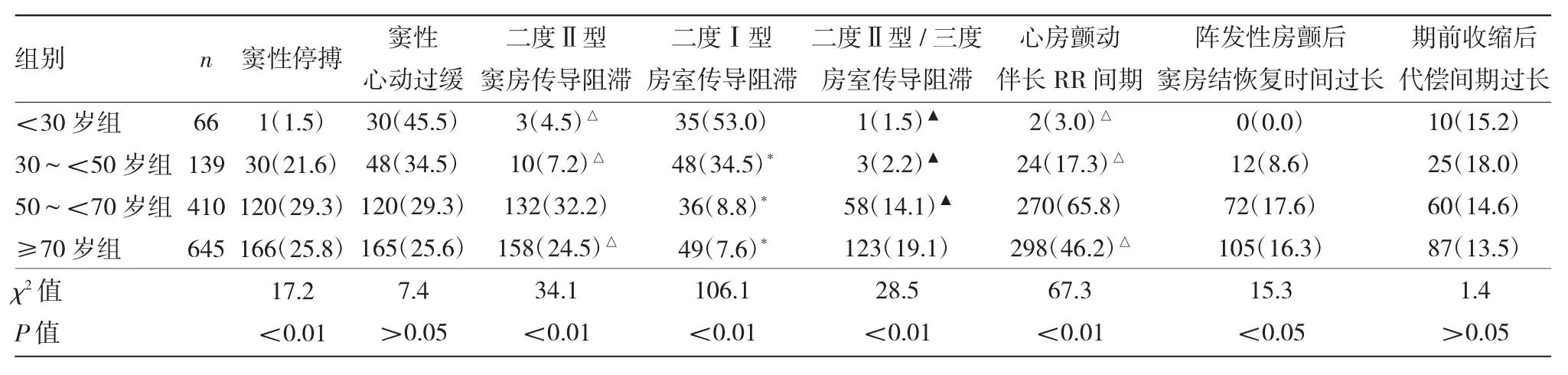
表1 4组患者长RR间期的病因比较[例(%)]
2.2 4组患者心率指标的比较 见表2。
由表2可见,4组患者最快心率、最快心率<90次/min、最慢心率<40次/min持续>1 min比较,差异均有统计学意义(均P<0.05)。4组患者其他心率指标比较,差异均无统计学意义(均P>0.05)。<30岁组最快心率高于另3组,差异均有统计学意义(t=21.3、23.8、27.9,均P<0.05)。≥70岁组最慢心率<40次/min持续>1 min高于另3组,差异有统计学意义(χ2=6.4、5.5、7.7,均P<0.05)。
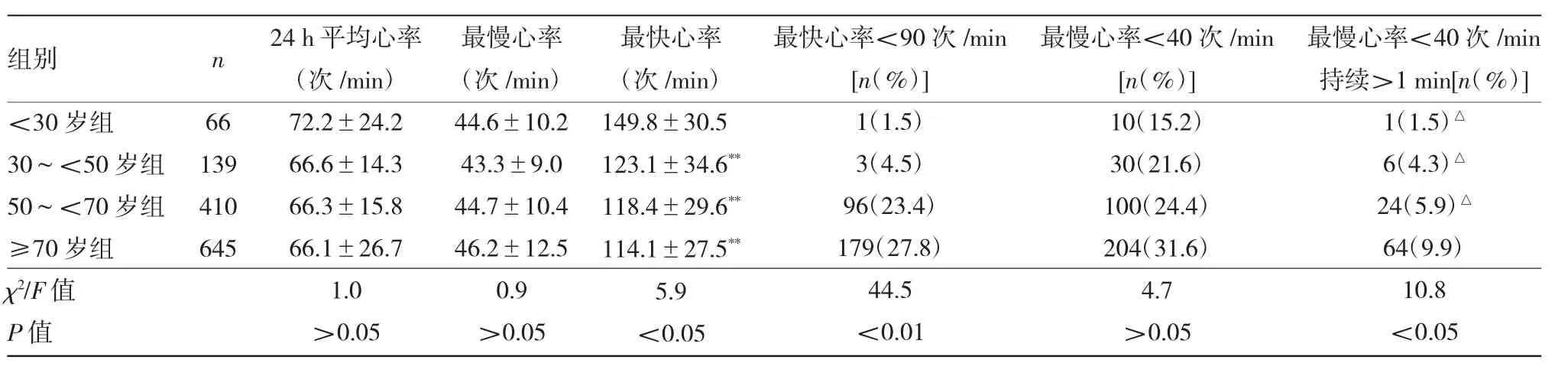
表2 4组患者心率指标的比较
2.3 4组长RR间期发生时间、晕厥症状及心电图指标的比较 见表3。
由表3可见,4组患者长RR间期发生时间发生以白天为主、晕厥症状及合并ST-T改变比较,差异均有统计学意义(均P<0.01)。4组患者其余指标比较,差异均无统计学意义(均P>0.05)。50~<70岁组长RR间期发生在白天为主高于另3组,差异均有统计学意义(χ2=29.4、24.3、10.8,均P<0.05)。50~<70岁组及≥70岁组有晕厥症状高于其他两组,差异均有统计学意义(χ2=179.4、123.5,84.8、39.0,均P<0.05)。50~<70岁组及≥70岁组合并ST-T改变高于其他两组,差异均有统计学意义(χ2=33.6、26.9,24.7、39.1,均P<0.05)。
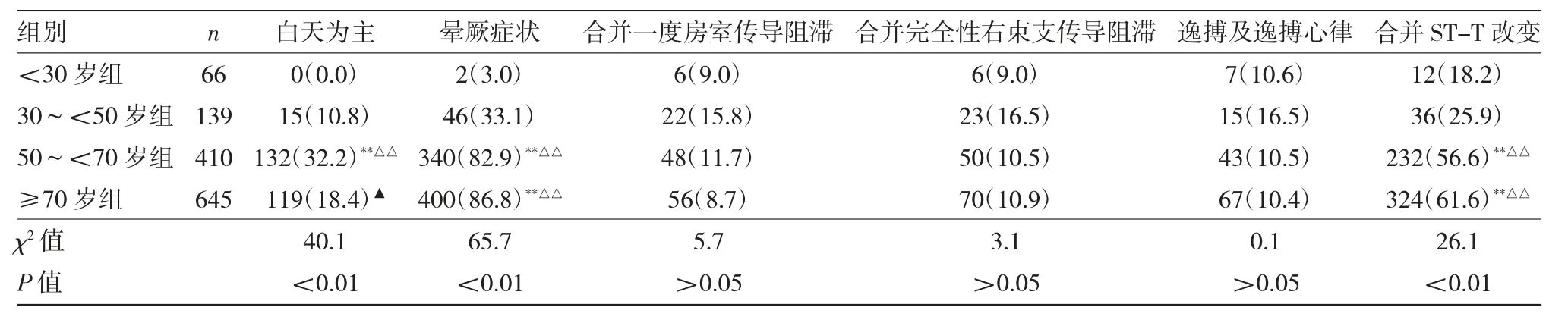
表3 4组长RR间期发生时间、晕厥症状及心电图指标的比较[例(%)]
2.4 4组治疗方法的比较 <30岁组无一例安装起搏器,30~<50岁组安装起搏器1例(0.7%),50~<70岁组安装起搏器31例(7.6%),≥70岁组安装起搏器15例(2.3%),50~<70岁组安装起搏器高于其他3组,差异均有统计学意义(χ2=5.3、8.8、16.5,均P<0.05)。
3 讨论
动态心电图由于无创、长程记录,是心血管疾病中最常用的检查项目之一[3],其在心律失常、心肌缺血、起搏器功能、心率变异性等方面发挥着无可替代的作用,对于怀疑心源性晕厥均应常规行有创或无创(长程)动态心电图检查[4]。长RR间期是一种常见的心电现象,尤其在动态心电图记录过程中更为常见,一般长RR间期>2 s可能会引起患者头晕、心慌、晕厥、心悸等症状,严重者会导致阿-斯综合征、心源性猝死等严重后果。不同病因引起的长RR间期、长RR间期的长短以及发生的时间等均共同决定其预后和进一步的治疗。
各年龄段引起长RR间期病因主要取决于各年龄段常见病、多发病。本研究发现,<30岁组二度Ⅰ型房室传导阻滞、最快心率高于另3组。年龄<30岁常发生二度Ⅰ型房室传导阻滞,可能是由于年轻人夜间迷走神经张力增高导致房室结不应期延长,容易出现二度Ⅰ型房室传导阻滞。<30岁组中2例患者出现心房颤动伴长RR间期,均由原发病甲状腺功能亢进引起,甲亢控制后心房颤动均恢复为窦性心律。窦性心动过缓可发生在各年龄段,与运动水平、体力劳动、窦房结功能均有关,各年龄段发生率比较差异均无统计学意义。50~<70岁组发生二度Ⅱ型窦房传导阻滞、心房颤动伴长RR间期,长RR间期发生在白天为主,安装起搏器高于另3组。≥70岁组长RR间期病因多为二度Ⅱ型/三度房室传导阻滞,且最慢心率<40次/min持续>1 min高于另3组。
病态窦房结综合征(sick sinus syndrome,SSS)的特征是心脏对应引起心跳加快的刺激(如运动)没有反应,典型的症状包括晕厥、头晕、劳力性呼吸困难等[5]。动态心电图中SSS定义为伴有窦性停搏、窦房传导阻滞,并有以下情况之一:24 h总心搏数<80 000次或白天平均心率<55次/min,最低心率<40次/min,最高心率<90次/min[6]。有研究发现所有年龄的患者均可能发生SSS,但在儿童中很少见,若存在于儿童中,通常是在先天性心脏病手术期间因心房损伤获得[7]。SSS在老年人中最常见,其症状可能归因于衰老而不是疾病,年龄超过65岁是该病的明显危险因素[8],推测50岁以下多为生理性病因,如迷走神经张力增高、隐匿性传导、递减性传导等引起的结外SSS。专家认为,迷走神经或神经心源性机制而非原发性心脏传导系统疾病,不建议植入起搏器[9]。50岁以上多为病理性,与窦房结及周围出现缺血、浸润、坏死及代谢病变引起窦房结功能和窦房传导障碍有关。具有症状的SSS通常需要植入起搏器,Jensen等[10]对SSS进行流行病学调查,发现SSS患者与人口增长有关,预计到2060年,全球每年将有17万例新的SSS病例。
心房颤动是长RR间期的主要病因。随着年龄的增长,各种心脏器质性疾病引起窦房结、心房、心肌病变导致心房及相关结构的某一局部电兴奋异常活动促发心房颤动或阵发性房颤发作。阵发性房颤若同时合并窦房结功能障碍、窦房传导阻滞,则属于快-慢综合征,容易出现较长时间的停搏。持续性房颤伴长RR间期的机制包括隐匿性传导、心房颤动下调窦房结功能等。Larry等[8]对社区21 680例人群进行研究调查,结果发现SSS的发生率为0.8%,在这些SSS患者中46%合并有心房颤动,而心房颤动合并窦房结功能障碍的发生率为17.7%。心肌细胞的纤维化、心房解剖和电生理重构是造成心房颤动和SSS容易合并存在的可能机制。50岁以上由于年龄大,基础病多,故更容易合并ST-T改变,各组在合并一度房室传导阻滞、完全性右束支传导阻滞、逸搏等方面比较,差异无统计学意义。
起搏器是治疗心房颤动的方法之一,《2019年心房颤动专家共识》建议阵发性房颤伴窦房结功能不良患者植入起搏器,但要最小化心室起搏,不伴心动过缓的心房颤动不建议植入起搏器。起搏器治疗心房颤动的机制在于起搏可治疗心动过缓和长间期;超速抑制房性期前收缩、房性心动过速;抑制房性期前收缩后代偿间期,消除长短周期现象;减少心房电生理重构等。本研究中起搏器治疗患者中以50~<70岁为多,可能原因是≥70岁患者虽然更需要安装起搏器,但因为年龄大、基础病多及家庭条件的影响部分未能安装起搏器。而50~<70岁患者相对年轻,有更大的存活空间,故起搏器治疗相对积极。《2018年美国心脏病协会心动过缓与传导阻滞评估与处理指南》中建议对于窦性心动过缓需评估症状,对于二度Ⅱ型、三度房室传导阻滞无论有无症状均需要治疗[11]。《2019年欧洲心律协会无症状心律失常指南专家共识》中同样强调了无症状心动过缓不需要治疗[12]。Goldberger等[13]评估年龄在60岁以上患者窦性心动过缓的处理,470例心率<55次/min与2 090例无症状心动过缓者随访7.2年,前4年起搏器植入率比较差异无统计学意义,后期心动过缓组起搏器植入率高于后者(9%比5%,P<0.01),两组全因死亡率比较,差异无统计学意义。笔者认为动态心电图和临床症状是决定下一步治疗的重要参考依据。若长RR间期发生在夜间为主,多由于迷走神经张力增高所致,无临床意义,若长RR间期发生在白天为主,则说明受到自主神经影响小,可能是潜在装起搏器的指征。若长RR间期>5 s,伴或不伴晕厥症状;长RR间期>3 s,最低心率<40次/min持续>1 min,伴有晕厥症状,均建议起搏器治疗。长RR间期>3 s,无明显晕厥症状,可观察。
综上所述,动态心电图长RR间期可发生在任何年龄段,各年龄段发生长RR间期的病因、各种类型心率、有无合并晕厥症状、安装起搏器数量等均有差异,通过临床症状和动态心电图综合评估患者情况,为临床提供指导。