彩色多普勒超声联合检测血清CK HCG水平对胎盘植入的诊断价值
2021-09-29周冰峰阚长利郭艳巍
周冰峰,阚长利,郭艳巍,侯 敬
(承德医学院附属医院产科,河北 承德 067000)
胎盘植入是产妇较为常见的并发症,胎盘绒毛侵入子宫肌层导致胎盘滞留,分娩前无明显症状,易引发产后大出血、激发感染、子宫穿孔、分娩休克、弥漫性血管内凝血等,严重威胁母儿健康[1]。胎盘植入可根据不同侵入深度分为粘连型、植入型和穿透型,随着中国剖宫产率逐年上升,胎盘植入的发生率明显升高[2]。胎盘植入因无明显临床症状,产前诊断难度较大,多数产妇在分娩过程或手术中才被确诊。二维超声是产前诊断胎盘植入的有效手段,但目前仍没有统一的超声影像学表现可以明确诊断胎盘植入,并预测胎盘植入深度。MRI可描述胎盘植入的侵入程度及浸润深度,但无统一表现且价格昂贵。三维彩色多普勒超声(color doppler flow imaging,CDFI)具有操作简便、费用低、可重复检查等优势,是胎盘植入产前诊断的主要手段,但CDFI检查存在一定的漏诊、误诊概率[3]。近年来研究发现,肌酸激酶(Creatine kinase,CK)和人绒毛膜促性腺激素(Human chorionic gonadotropin,HCG)高表达与胎盘功能异常有关,可用于产前胎盘植入诊断,或可弥补CDFI检查的不足。因此,本研究将探讨CDFI联合CK、HCG对产前胎盘植入的诊断价值,以期寻找到方便、准确、高效的诊断方法。
1 资料与方法
1.1临床资料:选取2015年-2017年度在承德医学院附属医院分娩的存在胎盘植入高危因素(既往剖宫产手术史、宫腔操作史、子宫发育不良、前置胎盘、子宫粘膜下肌瘤、高龄妊娠)且行剖宫产分娩的孕妇195例作为研究对象,根据分娩后胎盘病理学诊断结果,将孕妇分为胎盘植入组(n=86)和非胎盘植入组(n=109)。记录所有受试者的年龄、孕周等一般资料。纳入标准:①具有胎盘植入高危因素者;②临床资料完整;③孕妇或家属知情同意。排除标准:①合并妊娠期合并症者;②影像学显示胎盘或胎儿形态异常者;③妊娠期服用可能影响胎儿发育的药物者;④合并心脏、代谢、神经系统疾病者。本研究经本院伦理委员会批准。
1.2主要试剂与仪器:全自动生化分析仪(型号:VITROS 5600),购自美国强生公司;德国飞利浦公司生产的EPIQ7彩色多普勒超声诊断仪
1.3研究方法
1.3.1样品采集:受试孕妇均在手术前抽取空腹静脉血5mL,置于抗凝试管中,3000r/min离心5min,取上层血清存于-20℃备用。
1.3.2血清CK、HCG检测:取出血清样本,采用IFCC连续监测法检测血清中CK含量;采用电化学发光法检测血清中HCG含量。
1.3.3CDFI检测:所有受试孕妇均采用CDFI进行腹部超声诊断,仰卧或侧卧位,设定探头频率为5Hz,将探头置于孕妇腹部,完成胎儿常规检测及子宫羊水检测后,调整探头,根据胎盘边缘及子宫颈内口的关系,明确前置胎盘的临床诊断及类型,观察胎盘实质、胎盘后间隙及周围血流情况,判断是否胎盘植入。胎盘植入的CDFI影像学特征如下:①胎盘腔隙存在异常血流;②胎盘与子宫肌层接触部位存在血流信号;③胎盘与子宫肌层之间未见蜕膜信号;④胎盘后未见子宫肌层区域,偶然可见胎盘组织向膀胱异常突出,膀胱壁内有“弓”形动脉血管。符合上述2项及以上特征的孕妇诊断为胎盘植入。所有影像学诊断均由两名高年资影像学医生共同完成,若诊断结果不一致,则上报主任医师,共同探讨后做出最终诊断。
1.3.4观察指标:观察两组孕妇手术前血清CK及HCG水平,经ROC曲线分析诊断临界值,再统计彩色多普勒超声、血清CK、HCG检测联合检查结果与术中检查结果诊断效能及一致性分析。
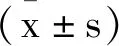
2 结 果
2.1两组一般资料比较:两组孕妇年龄、孕周、心率、舒张压、收缩压及体温比较,差异无统计学意义(P>0.05),两组具有可比性。见表1。
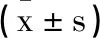
表1 两组一般情况比较
2.2两组孕妇血清CK、HCG结果比较:胎盘植入组孕妇血清CK、HCG水平均高于非胎盘植入组(P<0.05)。见表2。
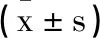
表2 两组孕妇血清CK HCG结果比较
2.3两组孕妇CDFI影像特征比较:胎盘植入组孕妇CDFI检测结果中,胎盘与子宫肌层界限模糊、胎盘实质腔隙血流信号、胎盘高度血管化、胎盘不规则液体性质暗区和膀胱突起等特征出现比率均明显高于非胎盘值入组(P<0.05)。见表3。

表3 两组孕妇CDFI影像特征比较n(%)
2.4孕前检测血清CK及HCG水平ROC曲线分析:根据孕前检测血清CK及HCG水平进行ROC曲线分析,其中血清CK临界值为28.76U/L,血清HCG临界值为285.54U/L,见表4。
3 讨 论
胎盘植入是胎盘组织部分或全部植入子宫肌层所造成的妊娠期并发症,欧美国家胎盘植入的发生率为0.5%左右,中国胎盘植入的发生率为0.5%~0.9%。近年来研究发现,胎盘植入的发生率逐年上升,与剖宫产密切相关[4]。研究发现,剖宫产所引起的子宫内膜机械损伤、缺口局部基底膜缺失以及瘢痕形成等因素可导致胚胎着床下移,种植在子宫下段或宫颈口处,胚胎着床位置缺少正常内膜,从而引发胎盘植入[5]。有报道称,有剖宫史的孕妇,再次妊娠时发生胎盘植入的几率随着剖宫产次数的增加而升高,有过两次及以上剖宫史的孕妇发生胎盘植入的概率高达60%[6]。胎盘植入导致产妇分娩过程中胎盘无法自行脱离,人工剥离可引发产后出血、感染、子宫穿孔等问题,是引起产后严重出血及围产期紧急子宫切除的主要原因。胎盘植入的产前诊断能够在产妇分娩前做好充足的准备,制定针对性的治疗方案,减少胎盘植入所带来的风险。临床上诊断胎盘植入的金标准为病理检查,但病理检查为产后诊断。目前常用的产前诊断有三维超声、MRI及CDFI检查,三者均对胎盘植入有一定的诊断价值,同时也存在一定的局限性。CDFI检测具有无创性、费用低、操作简便、可重复性等优势,已成为诊断胎盘植入的首选方法。本研究主要采取CDFI检查,通过影像学检测明确胎盘与子宫壁、子宫颈的位置关系、胎盘的血流状况及血流信号等。但CDFI检测容易受到多方面因素的影响,如胎盘植入部位、深度、诊断时机及医师经验等,存在较高的漏诊、误诊风险。本研究对病理诊断为胎盘植入的86例患者CDFI产前诊断为胎盘植入58例,漏诊28例,敏感度为67.44%,漏诊率较高。CK广泛存在于人的心脏、脑和肌肉等组织中,血清中含量不高,是肌肉损伤及心肌梗死的重要指标[7]。在组织细胞受损时,CK进入血液,导致血清中CK表达升高。胎盘植入孕妇的血清CK呈高表达,可能是子宫肌层细胞损伤并释放CK入血所致[8]。本研究结果与上述结果相近。HCG是一种糖皮质激素,由胎盘滋养细胞分泌,通过血液循环进入尿液,妊娠期女性血清及尿液中HCG水平升高。胎盘植入发生时,胎盘绒毛与子宫内容基底膜间的母胎屏障被破坏,无法在母胎间进行良好的血供及营养物质交换,胎盘组织缺氧导致滋养细胞大量分泌HCG[9]。李萍等[10]研究发现,胎盘植入组血清HCG水平高于前置胎盘组,植入程度越深,血清HCG水平越高。本研究结果与上述结果一致。
本研究结果显示,胎盘植入组孕妇血清中CK、HCG水平均明显高于非胎盘植入组,提示CK、HCG在胎盘植入孕妇血清中异常升高,可初步作为产前胎盘植入的诊断指标。单独采用血清CK、HCG和CDFI检测产前胎盘植入,三者的敏感度分别为46.51%、48.84%、67.44%,敏感度较低,容易发生误诊漏诊情况;CDFI联合血清CK、HCG诊断的敏感度为94.85%,特异度为87.62%,阳性预测值为88.45%,均明显高于单独诊断,提示CDFI联合血清CK、HCG检测对产前胎盘植入诊断具有良好的敏感度及准确性。
综上所述,CDFI联合血清CK、HCG检测可提高对产前胎盘植入诊断的敏感度及准确性,具有成为产前胎盘植入诊断标准的潜力。但本研究样本量较小,需进一步扩大样本量,以更严谨的方法、数据对结论进行支持,且血清诊断指标尚无统一标准,仍需进一步研究完善。
