透明帽辅助内镜下内痔硬化对Ⅱ度Ⅲ度内痔患者的疗效及对血管形态的影响
2021-09-29陈卿奇郭殿华郑继统
陈卿奇,郭殿华,郑继统
(海南省海南西部中心医院消化内科,海南 儋州 571799)
内痔属于慢性病,多在大量饮酒、进食辛辣食物后发作,早期可出现排便出血、疼痛、肛门坠胀感,若不及时治疗,可因长期便血引发贫血,严重影响生活质量[1]。对于Ⅱ、Ⅲ期内痔患者常以手术治疗为主。闭合式痔切除术能够在不牺牲黏膜前提下,尽可能切除痔血管组织,但术后排便期间可出现明显疼痛感,还易引起引流不畅、感染,延长预后时间,故不作为首选方案[2]。透明帽辅助内镜下硬化术(Transparent cap assisted endoscopic sclerotherapy;CAES)属于一项新型疗法,能够通过结肠镜辅助观察病变情况,获取满意视野,促使硬化剂用量、注射位置更合适,在减轻患者痛苦同时,避免注射位置错误诱发的并发症,安全性更好,有效解决视野欠清晰难题[3]。虽然目前已有关于CAES疗效报道,但较少学者将其运用于内痔中。而本文就此展开调查,并分析了CAES对内痔患者肛肠动力学、VAS评分、李克特评分等指标的影响性。如下文报道:
1 资料与方法
1.1临床资料:纳入标准:①存在肛门坠胀感、瘙痒感、疼痛、痔核脱出、便血等症状,且符合Ⅱ、Ⅲ度临床诊断标准;②各项资料齐全;③首次行痔手术。排除标准:①合并严重肝肾功能不全者;②合并心功能不全者;③合并凝血障碍者;④合并肠结核、溃疡性结肠炎、克隆氏病等肠道疾病者;⑤既往有肛门部手术史者。临床分期标准:Ⅰ期:痔不脱肛,便后出血自行停止,以无痛性便血为主;Ⅱ期:伴有痔核脱出,但便后可自动回纳,常有便血;Ⅲ期:需手辅助还纳,偶有便血;Ⅳ期:内痔脱出无法回纳。本次研究对象为80例Ⅱ、Ⅲ度内痔患者。男性46例,34例女性,年龄21~68岁,平均(43.58±15.24)岁;病程4~39个月,平均(21.16±11.37)个月;临床分期:Ⅱ度53例,Ⅲ度27例。此次试验在2020年2月至2021年2月期间开展。根据区组随机法分为两组(各40组),两组各项资料见表1,相比之下,无统计差异性(P>0.05)。见表1。
表1 对比一般资料
1.2方法:对照组采用闭合式痔切除术治疗,术前经肛门镜检查,根据影像结果拟定手术计划。手术当天行硬膜外麻醉或骶麻,取侧卧位,在内痔脱出处夹住痔核,切开至齿状线,提拉切开,用中弯钳夹住肛内残端黏膜,再行“8”字缝合,松开中弯钳,切除残端,收紧缝线,切口注意环绕痔组织团,缝扎痔蒂血管,创面全层或间断缝合,远端创面引流。观察组采用CAES治疗。内镜选择OLYPMUS提供无痛电子肠镜,透明帽选择同公司生产MH-597型号,硬化剂为聚桂醇(1%乙氧硬化醇)。将透明帽安装在结肠镜前,注气后明确痔核基底部,充分暴露视野,选择大小适合的注射针预充硬化剂。注射点常选择齿状线及以上部位,内镜引导下进针,每个注射点注射0.5~2mL,注意一边注射一边退针,结束后,观察有无出血,若发现出血,需短暂压迫透明帽20s左右。两组术后保持12h卧床休息,给予静脉补液和营养支持,若无不适,便可在24h进半流质或流质饮食,逐渐恢复正常饮食。为了保持大便通畅,需适当口服酚酞片导泻,避免过度用力大便,同时为了预防感染,需给予抗生素,出院前复查肠镜,观察创面恢复情况。
1.3观察指标:①对比两组术中出血量、手术时间、住院时间、住院费用;②对比两组各时间段视觉模拟疼痛(Visual Analogue Scale/Score;VAS)评分、李克特评分。VAS评分[4]:评估患者术前及术后24h、48h的疼痛状态,最低分0分,最高分10分;李克特评分:评估患者当前排便疼痛、出血、痔疮脱垂等情况,1~5分,5分表示没有明显症状,1分表示存在严重症状;③对比术前及术后24h、48h肛肠动力学指标。使用消化道动力检测仪(由合肥奥源科技公司提供ZGJ-D型号)检测肛管最大收缩压(Maximum systolic pressure of anal canal;AMCP)、肛管最长收缩时间(Maximum Contraction time of anal canal;ALCT)、肛管静息压(Anal Canal Resting Pressure;ARP)、直肠静息压(Resting Rectal Pressure;RRP)。④对比S、D指标。使用超声诊断仪(意大利百盛公司提供CLASS-C型号)行肛周检查,观察肛周静脉丛曲张面积(S)、直径(D);⑤对比术后并发症发生率,包括肛门肿痛、肛门狭窄、尿潴留、出血、感染等。
2 结 果
2.1两组手术指标比较:观察组手术时间、住院时间短于对照组,术中出血量、住院费用少于对照组(P<0.05)。见表2。
2.2两组比较VAS、李克特评分:重复测量分析显示,两组VAS评分和李克特评分主体内效应、主体间效应以及交互效应均有统计学意义(P<0.05)。事后简单效应LSD-t成对比较显示,两组比较术前VAS评分、李克特评分无统计差异性(P>0.05),两组接受手术治疗后,VAS评分、李克特评分均较同组术前有所降低(P<0.05),而观察组术后24h、48h的VAS评分、李克特评分更低于对照组(P<0.05)。见表3。
2.3两组肛肠动力学指标比较:重复测量分析显示,ARP、RRP在两组间、不同时间的差别以及组别与时间的交互效应均有统计学意义(P<0.05),AMCP、ALCT在两组间、不同时间的差别以及组别与时间的交互效应均无统计学意义(P>0.05)。事后简单效应LSD-t成对比较显示,两组治疗前比较肛肠动力学指标无统计差异(P>0.05),观察组术后24h和48h的ARP、RRP改善稳定情况更优于对照组(P<0.05)。见表4。
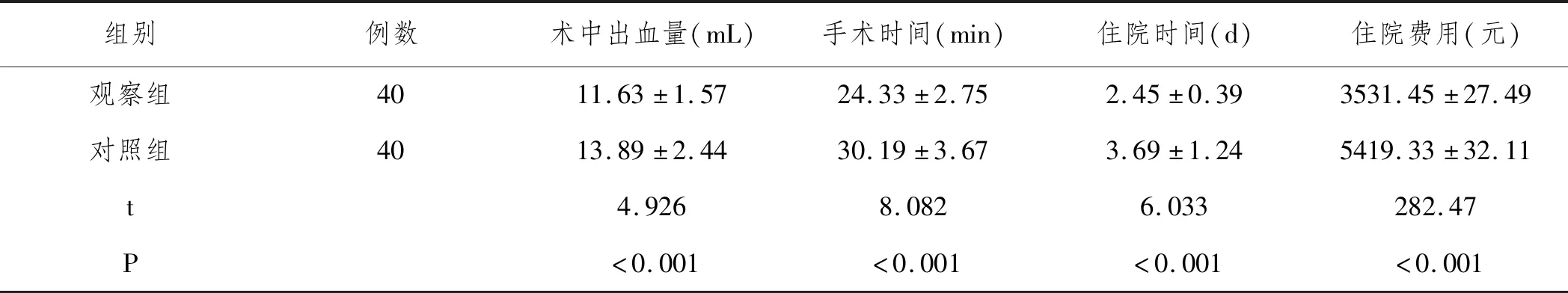
表2 对比两组手术指标
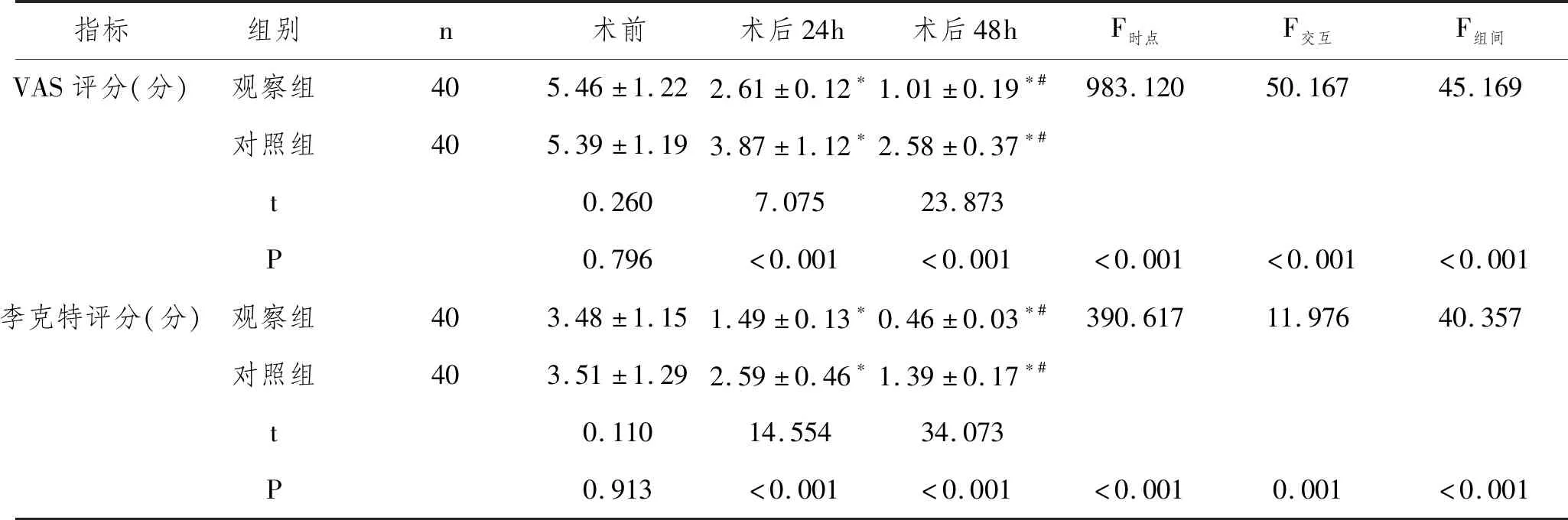
表3 对比VAS李克特评分
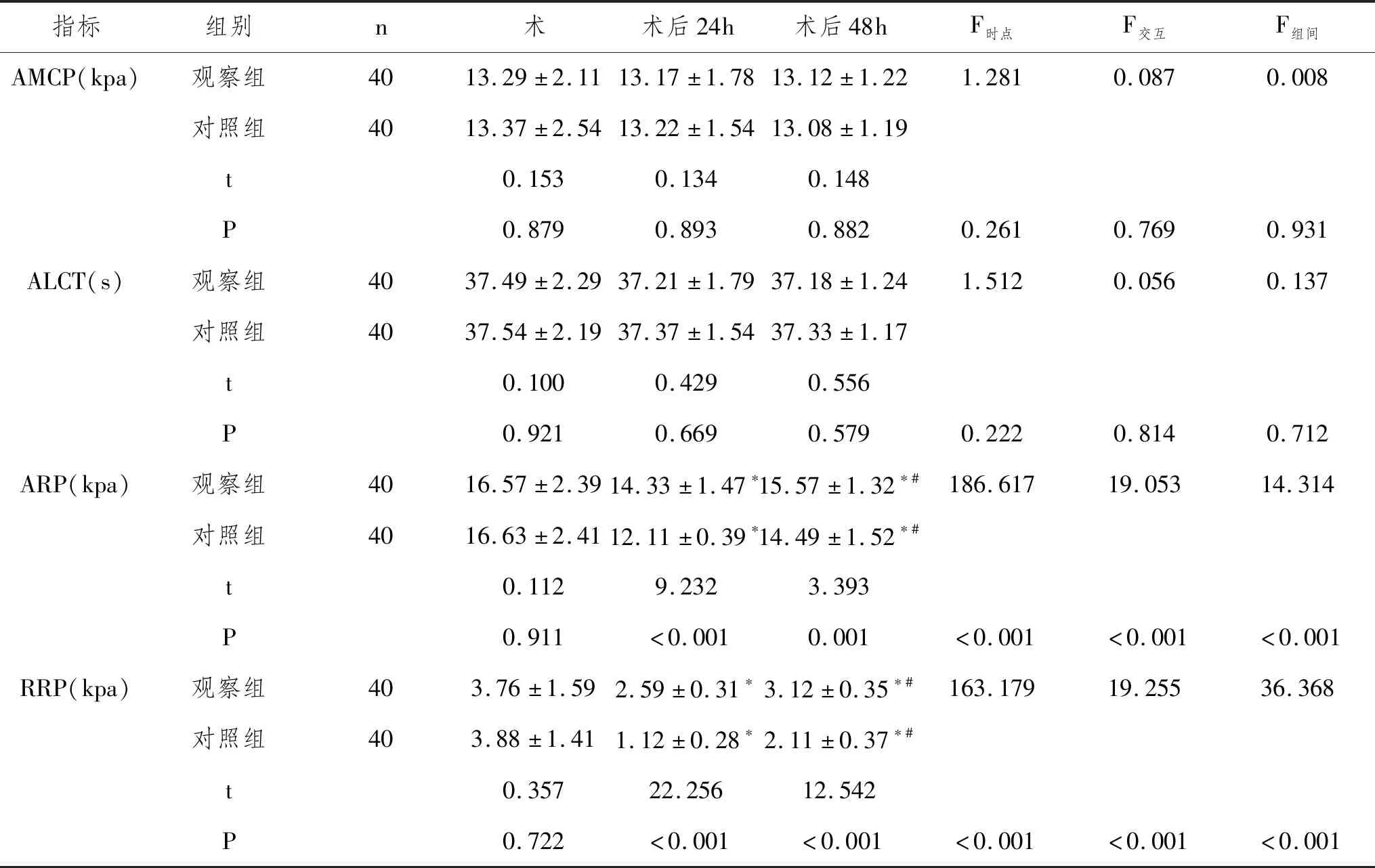
表4 对比肛肠动力学指标
2.4两组超声影像学指标比较:两组比较术前S、D指标无统计差异性(P>0.05)。而两组术后24h的S、D指标均较同组术前有所降低(P<0.05),且观察组术后24h的S、D指标降低幅度更优于对照组(P<0.05)。见表5。

表5 对比超声影像学指标
2.5对比并发症:观察组术后1例(2.50%)出现感染,1例(2.50%)肛门肿痛,总并发症发生率5.00%(2/40);观察组术后3例(7.50%)感染,2例(5.00%)出血,1例(2.50%)尿潴留,1例(2.50%)肛门狭窄,2例(5.00%)肛门肿痛,总并发症发生率22.50%(9/40)。观察组并发症低于对照组(χ2:5.165;P:0.023)。具体差异见图1。
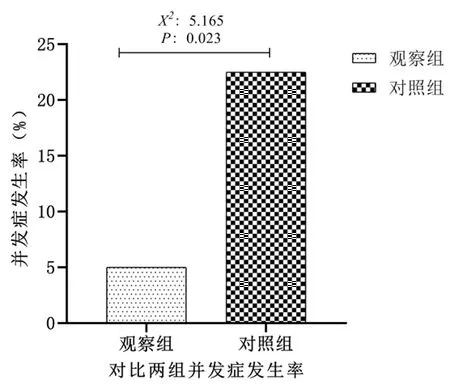
图1 对比两组并发症发生率
3 讨 论
内痔是肛肠科常见病,发病率占据肛肠疾病的30%,以往医学认为痔的形成是由于肛管内丰富的静脉丛和直肠下段静脉丛发生曲张所致,但经后期解剖发现,静脉扩张并不会造成病理性损害,对此大部分学者偏向肛垫下移学说[5]。而治疗方式由过去的传统开放式痔切除术逐渐发展到闭合式痔切除术、硬化剂注射、内镜等技术,目的在于消除痔核。闭合式痔切除术能够克服开放式切除术缺点,更好阻断痔核血流,复位肛垫解剖,但手术费用较高,且术后存在吻合口狭窄、感染、尿潴留等缺陷,相比之下,CAES术安全性更高,不仅可恢复肛垫正常解剖位置,还可减少术后创面渗出,降低术后并发症发生率[6]。
CAES具有术后恢复快、患者痛苦轻、操作灵活方便等优势,在肠镜顶端固定透明帽,能够确保操作人员准确把控肠镜深度、方向、角度,避免异位注射所造成的医源性损伤,更利于手术安全、有效进行[7]。本次结果中,观察组手术时间、住院时间均较对照组更短,术中出血量、住院费用少于对照组,说明CAES整体疗效更佳,不仅能够保证手术安全进行,还可缩短手术时间,降低手术风险,住院时间更短,从而减少整体住院费用,减轻患者经济负担。此外,疼痛是影响术后康复和睡眠的主要原因,不仅可增加蛋白质分解代谢,导致应激性高血糖,还可影响术后创面组织修复。观察组术后24h及48h的VAS评分、李克特评分更低于对照组,说明CAES能够减轻对机体创伤,缓解疼痛感,利于术后恢复。是因透明帽作为内镜诊疗附件,能够利用内镜前端透明帽边缘部位钩拉、展开皱襞,更利于观察到病变图像,获得清晰胃肠视图,从而减轻对机体创伤,缓解疼痛感,更利于术后创面组织恢复[8]。同时,本次术中通过镜下注射聚桂醇,能够刺激相关动静脉,促使内痔逐渐萎缩、缩小,改善各项病症,促进机能恢复[9]。
ARP、RRP、AMCP、ALCT是反映肛肠动力学常用指标。本次结果中,术后ARP、RRP均较术前有所改变,呈降低趋势,是因手术容易导致肛肠动力学改变,降低直肠静息压、肛管静息压,但两组比较ARP、RRP水平,观察组稳定情况更优于对照组,说明CAES更能够稳定肛管内压,改善肛门自控功能。同时,观察组术后S、D指标更优于对照组,是因CAES能够致使内痔静脉团及周围黏膜组织损伤,促使内痔静脉团变小、萎缩,改善痔核体积。从安全性角度分析,硬化剂具有止血、硬化双重功效,可促进血栓形成,损伤血管内皮,黏附于注射部位的血管内,更好导致病理性血管永久闭塞,达到止血目的,虽然安全性较高,但本次实验中,仍存在2例并发症,对此需注意内镜选择、控制硬化剂注射剂量、注射针选择等。
综上所述,CAES是一种安全、简便、新颖的手术方式,可为医者提供清晰视野,缩短操作时间,运用于Ⅱ、Ⅲ度内痔患者中效果显著,更好减轻机体创伤,减轻疼痛感,改善肛肠动力学,缩小痔体,促使术后恢复。但本次尚未对CAES远期疗效进行探讨,故需后期延长研究时间,进一步探索CAES远期疗效。
