头皮针联合神经肌肉电刺激和康复训练治疗脑卒中恢复期咽期吞咽障碍的效果
2021-09-26黄金秀周文姬孙明英欧晓凤逄锦熙
黄金秀 周文姬 孙明英 欧晓凤 汪 菲 逄锦熙
浙江省杭州市中医院针灸康复科,浙江杭州 310017
吞咽障碍是脑卒中后常见的并发症,研究[1]报道,脑卒中患者急性期吞咽障碍的发生率为45.06%;李超等[2]报道,我国脑卒中患者急性期和恢复期吞咽障碍发生率分别为46.3%和56.9%。吞咽障碍导致患者营养不良、误吸窒息以及吸入性肺炎,增加患者死亡率[3],延长住院时间,加重经济负担,因此吞咽障碍是脑卒中后临床亟须解决的问题。研究证明,吞咽康复训练、神经肌肉电刺激(neuromuscular elctrical stimulation,NMES)和针刺治疗能够改善脑卒中患者吞咽功能[4-8],但对于脑卒中后吞咽障碍的各种康复干预方法的组合方式、介入时间、治疗疗程尚无定论。基于上述背景,本研究采用头皮针联合NMES 和康复训练治疗脑卒中患者恢复期咽期吞咽障碍,获得了较好的临床效果。现报道如下:
1 资料与方法
1.1 一般资料
选取2017 年8 月至2019 年6 月浙江省杭州市中医院(以下简称“我院”)康复科、针灸科、脑病科脑卒中患者42例。采用随机数字表法将其分为治疗组和对照组,每组21例。两组一般资料比较,差异无统计学意义(P >0.05),具有可比性。见表1。本研究已取得我院医学伦理委员会批准,患者均知情同意并签署知情同意书。
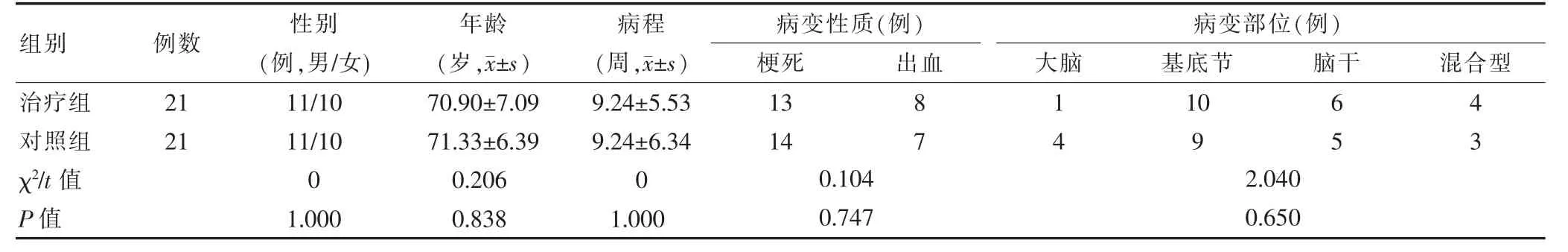
表1 两组患者一般资料比较
1.1.1 纳入标准 ①符合1995 年全国第4 次脑血管疾病学术会议制订的脑梗死/脑出血诊断标准[9],头颅CT/MRI 证实为首次发病;②年龄≤80岁;③病程2 周~6 个月;④洼田饮水试验≥2 级;⑤电视透视吞咽功能检查(video fluoroscopic swallowing study,VFSS)[10]证实存在咽期吞咽障碍;⑥签署知情同意书。
1.1.2 排除标准 ①存在意识、认知障碍、精神异常、失语等无法完成吞咽功能评估、检查及治疗;②存在颅脑外伤、帕金森病、周围神经病、颈部肿瘤或外科手术等其他可能影响吞咽功能的情况;③有严重的皮肤病,不能耐受电极片粘贴;④有严重的心、肝、肺、肾疾病。
1.2 研究方法
所有患者均给予常规药物治疗、吞咽康复训练及NMES 治疗,治疗组在上述基础上加用头皮针治疗。
1.2.1 常规吞咽康复训练 包括口腔感觉运动训练、气道保护训练、食物、吞咽姿势的调整等。每次训练30 min,1 次/d,每周治疗5 d,连续训练3 周。
1.2.2 NMES 治疗 选用低频电刺激治疗仪(美国产VitalStim)进行治疗,其刺激参数为双向波,脉宽700 μs,通断比为3∶1,电刺激频率80 Hz,电刺激强度为5~25 mA,根据患者能耐受的最大量为限。电极片放置位置:一组电极片(2 个)置于患者舌骨上方的水平位置,另外一组电极片(2 个)放置在甲状软骨上下缘。每次治疗30 min,2 次/d,每周治疗5 d,连续治疗3 周。
1.2.3 头皮针治疗 采用中国针灸学会制订的《头皮针穴名国际标准化方案》[11]。选用30 号1.5 寸毫针,取双侧运动区和感觉区下2/5 区域,进针时针与头皮呈30°,首尾相接刺透进入至帽状键膜下,随后快速埝转200 次/min,2~3 min,留针30 min。每日针刺1 次,每周治疗5 d,共持续3 周。
1.3 评定标准
分别于治疗前、治疗3 周后,采用以下评定方法评估两组吞咽功能。
1.3.1 洼田饮水试验患者端坐,喝下30 ml 温开水,观察有无呛咳,记录饮水次数及时间。正常:Ⅰ级,5 s之内。可疑:Ⅰ级,5 s 及以上;Ⅱ级。异常:Ⅲ~Ⅴ级[12]。
1.3.2 VDS 量表(videofluoroscopy dysphagia scale,VDS)在VFSS 条件下,观察患者进食流质时咽部触发、会厌残留、喉上抬、梨状窝残留、咽后壁涂布、食物通过咽部时间及误吸(声门上渗漏、声门下误吸),总分60 分,得分越高,咽期吞咽障碍越严重[13]。
1.3.3 Rosenbek 渗透/误吸量表(Rosenbek penetration-aspiration scale,PAS)在VFSS 检查过程中,根据患者进食流质时食物进入到气道的位置以及能否被清除进行分级评定,共分为8 级,分级越高,食物进入到气道的位置越深,清除能力越差[14]。
1.4 统计学方法
采用SPSS 22.0 对所得数据进行统计学分析,符合正态分布的计量资料采用均数±标准差()表示,组间比较采用比较采用t 检验。计数资料采用例数表示,组间比较采用χ2检验,等级资料比较,采用秩和检验。以P <0.05 为差异有统计学意义。
2 结果
2.1 两组治疗前后洼田饮水试验分级结果比较
治疗前,两组洼田饮水试验分级比较,差异无统计学意义(P >0.05);治疗后,两组洼田饮水试验分级较治疗前改善,且治疗组洼田饮水试验分级较对照组改善显著,差异有统计学意义(P <0.05)。见表2。

表2 两组治疗前后洼田饮水试验分级结果比较(例)
2.2 两组治疗前后VDS 评分结果比较
治疗前两组VDS 评分比较,差异无统计学意义(P >0.05);治疗后,两组VDS 评分较治疗前降低,且治疗组VDS 评分低于对照组,差异有统计学意义(P <0.05)。见表3。
表3 两组治疗前后VDS 评分比较(分,)
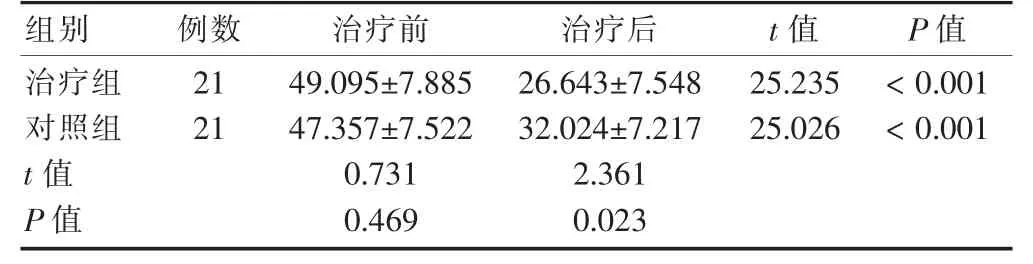
表3 两组治疗前后VDS 评分比较(分,)
2.3 两组治疗前后PAS 分级结果比较
治疗前两组PAS 分级比较,差异无统计学意义(P >0.05);治疗后,两组PAS 分级较治疗前改善,且治疗组PAS 分级较对照组改善显著,差异有统计学意义(P <0.05)。见表4。
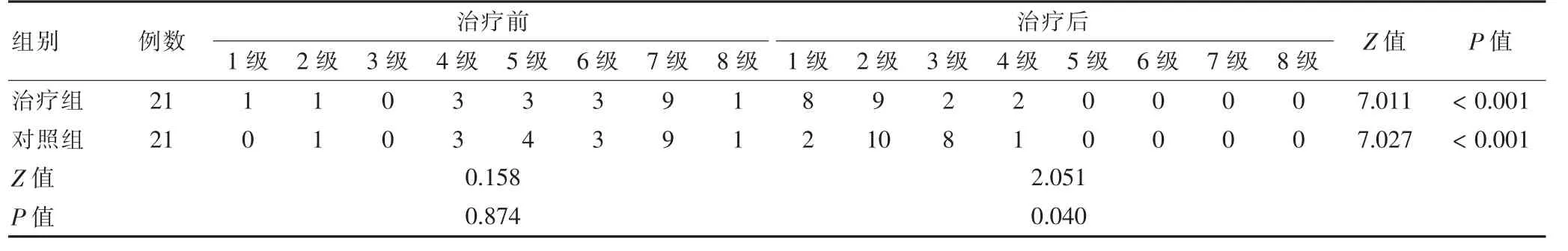
表4 两组治疗前后PAS 分级结果比较(例)
3 讨论
吞咽是一个复杂的过程。Cabib 等[15]指出,吞咽受到皮质和延髓吞咽中枢、外周传入传出神经、吞咽肌群等多层面调控。当脑卒中发生后,任何上述吞咽神经调控通路中断,均可导致吞咽障碍,临床上以咽期吞咽障碍最为常见及重要。卒中后咽期吞咽障碍可出现咽启动延迟、喉舌复合体前移上抬不足等,导致渗透、误吸,其中喉舌复合体能否充分前移上抬是关键因素[16-17]。
本研究选取脑卒中恢复期最常见且高误吸风险的咽期吞咽障碍患者为研究对象,对照组采用NMES和常规吞咽康复训练,治疗3 周后患者的洼田饮水试验、VDS 评分和PAS 分级较治疗前改善,与既往研究结果基本一致[13,18]。治疗组采用头皮针联合NMES 和康复训练,治疗3 周后患者的洼田饮水试验、VDS 评分和PAS 分级较治疗前均有改善,差异有统计学意义(P <0.05)。且与对照组比较,治疗组治疗3 周后的洼田饮水试验、VDS 评分和PAS 分级改善更加明显,差异有统计学意义(P <0.05)。本研究结果显示,头皮针联合NMES 和康复训练对脑卒中恢复期咽期吞咽功能改善更加有效,提示该种组合治疗方法具有协同治疗效果。其可能的机制为:头皮针增加感觉传入至中央后回感觉区,激活皮质吞咽中枢处于“休眠”状态的神经元,调控延髓吞咽中枢,建立新的吞咽反射[19]。头皮针提升卒中后患者脑皮层供血[20];增加吞咽皮层兴奋性[21];改善吞咽功能[22-23]。NMES 增加外周与延髓吞咽中枢的连接[24];增强吞咽肌群正向肌力作用[25];促进喉舌复合体上抬[26]。康复训练通过大脑运动感觉皮层的神经调控,增加咀嚼能力[5]。3 种治疗综合作用于皮质和延髓吞咽中枢、外周传入传出神经、吞咽肌群等环路,改善脑卒中后吞咽障碍,临床上取得了较好的疗效。本研究结果显示,头皮针联合NMES 和康复训练能够更好地改善脑卒中后恢复期咽期吞咽障碍,提示吞咽障碍需要根据损伤位置进行多靶点治疗,促进吞咽调控通路的网络链接,为脑卒中后恢复期咽期吞咽障碍患者提供提供新的治疗方法,该方法简单易行,副作用少,值得临床推广。
综上所述,头皮针联合NMES 和康复训练能够显著改善脑卒中后恢复期咽期吞咽障碍,该种组合方法值得临床推广使用。另外,本研究研究对象为脑卒中恢复期咽期吞咽障碍患者,对于脑卒中急性期、慢性期及其他疾病如周围神经病、肿瘤相关性等导致的吞咽功能障碍,该治疗方法的疗效仍有待于进一步探究。
