两性霉素B快速加量治疗隐球菌性脑膜炎疗效和安全性分析☆
2021-09-22杨露刘佳江滢王翼洁徐晓峰甘周庆陈灼林彭福华
杨露 刘佳 江滢 王翼洁 徐晓峰 甘周庆 陈灼林 彭福华
隐球菌脑膜炎是一种最常见的中枢神经系统真菌感染性疾病,具有高致死率、高致残率、高疾病负担等特点[1]。然而,经及时系统的药物治疗后其治疗有效率目前可达70%~75%[2]。国内外隐球菌性脑膜炎诊疗指南或专家共识均推荐将两性霉素B(amphotericin B,AmB)及氟胞嘧啶的联合治疗作为隐球菌性脑膜炎诱导期的首选治疗[3-5],在此基础上联用其他药物或方法。然而,AmB作为治疗隐球菌性脑膜炎的首选用药,其严重而频发的不良反应极大地限制了其使用。国际常用的AmB加量方法为[6]:先于30 min内使用1 mg AmB,若无过敏反应发生,即刻予以输注0.2 mg/kg AmB,后以0.1~0.2 mg/(kg·d)的增量逐日加量至0.5~1 mg/kg。而既往认为我国人群对于AmB的耐受性普遍较差,故而临床常采取更为谨慎的加量方式及更为保守的维持剂量[12-13],因此在我国将AmB加量至习惯使用的有效剂量(0.5~0.7 mg/kg)常需 10 d以上。显然,这对于重症隐球菌性脑膜炎患者疾病的早期控制极为不利。在经过认真评估与分析并经过一定的临床实践后,我们初步发现隐球菌性脑膜炎患者对于AmB快速加量方法耐受性依然良好,且治疗有效率提高。本文旨在通过总结2014至2019年间我院收治的41例接受不同AmB加量方法的人免疫缺陷病毒(human immunodeficiency virus,HIV)阴性隐球菌性脑膜炎病例,以分析AmB快速加量方法的疗效及安全性。
1 对象与方法
1.1 研究对象收集我院2014年3月至2019年3月收治的符合条件的HIV阴性隐球菌性脑膜炎病例纳入分析。入选标准:①具有头痛、发热、脑膜刺激征等中枢神经系统感染临床表现且符合以下二项以上实验室检测标准 (脑脊液隐球菌墨汁染色阳性、脑脊液隐球菌培养阳性、脑脊液隐球菌荚膜抗原阳性或脑脊液隐球菌二代基因测序阳性);②我院为该患者此次发病后给予其规范有效抗真菌治疗的首诊医院;③患者接受以AmB为基础的抗隐球菌治疗至少2周。排除标准:①合并HIV感染或曾接受器官移植手术;②合并活动性肝炎、肾功能损伤等疾病致使初始肝肾功能明显异常(既往曾有相关病史但初始肝肾功能基本正常者不予排除);③未完成至少一次疗效与不良反应评价。共收集到病例41例。所有纳入分析的患者及其家属对于AmB的不良反应均充分知晓与理解,并签署药物使用知情同意书。
1.2 治疗方法参考国际上常用的AmB加量方法(即保留类似的测试剂量并采用相同或相似的加量方式)并结合患者的实际耐受情况,我们按照AmB加量方式及加量所需时间将上述病例分为快速加量组和常规加量组。若每天增量>5 mg或加量至0.5 mg/kg所需时间<7 d则纳入快速加量组,若增量<5 mg/d或加量至0.5 mg/kg剂量所需时间≥7 d或始终以<0.5 mg/kg的剂量治疗,则纳入常规加量组。患者的加量方式为接受治疗时随机决定,且在治疗期间均接受了严密的疗效及不良反应观察。住院期间,除AmB外,两组患者均选择性联合其他抗真菌治疗:氟胞嘧啶0.1 mg/(kg·d),分3~4次口服;氟康唑0.4 g/d至0.6 g/d静脉滴注;伏立康唑0.4 g/d,分2次静脉滴注。具体药物根据患者隐球菌药敏结果或患者耐受性选择。除上述抗真菌治疗以外,依据患者具体临床表现,选择性行脑室-腹腔分流术或予甘露醇脱水降颅压、纠正水电解质紊乱、护肝、护肾等对症支持治疗。
1.3 监测定期(常为3~7 d)行腰椎穿刺术完善颅内压测定、脑脊液常规与生化检查、隐球菌涂片与培养,定期抽血复查血常规、肝肾功能、血电解质等。AmB由于不良反应较多,故用药期间常需住院监测。2010美国感染病学会隐球菌治疗指南推荐非HIV相关的隐球菌性脑膜炎患者AmB的使用时间为2~6周[4],即可认为患者住院时间至少为2~6周。此标准时间跨度过大,且未提出确切的停药指征,因此,这在应用于不同患者时常需进一步做出个体化调整。参考上述标准,并结合我院长期治疗隐球菌性脑膜炎患者所积累的经验,患者符合以下标准时可出院:①头痛、发热等临床表现消失或明显减轻;②无严重的肝肾功能损伤、电解质紊乱等;③脑脊液隐球菌涂片至少1次阴性。抗隐球菌治疗的疗效评价参考如下标准[7]:①完全应答,即脑膜炎症状、体征消失,脑脊液常规、生化检查正常或仅轻微异常,脑脊液隐球菌墨汁染色转阴,脑脊液隐球菌培养转阴;②部分应答,即脑膜炎症状、体征好转,脑脊液常规、生化检查改善,脑脊液隐球菌墨汁染色转阴,脑脊液隐球菌培养转阴;③无应答,即脑膜炎症状、体征无改善或改善不明显,或遗留明显视力、听力下降等神经受损表现,或脑脊液常规、生化检查改善不明显,或病原菌培养持续阳性;④疾病进展或死亡,即脑膜炎症状、体征加重或病原菌培养持续阳性或与隐脑相关或非相关的死亡。总有效率=[(完全应答病例数+部分应答病例数)/总病例数]×100%。
其中,疗效评价指标为隐球菌涂片转阴时间、住院时间、出院时及10周后复诊时治疗有效率;安全性评价指标为抗真菌治疗期间电解质紊乱、肝肾功能损伤等不良反应发生率。
1.4 统计学方法采用SPSS25.0进行数据分析。其中,对定量资料用±s或 M(QL,QU)描述,组间比较采用t检验或秩和检验;对定性资料用构成比描述,采用检验或Fisher确切概率法。检验水准α=0.05。
2 结果
2.1 一般资料抗真菌治疗前,两组患者的性别比构成(=0.981,P=0.322)、年龄(t=0.912,P=0.367)、入院前病程(Z=-0.792,P=0.428)、基线隐球菌个数 (即启动抗菌治疗前脑脊液隐球菌个数)(Z=-0.353,P=0.724)、基线颅内压(Z=-0.533,P=0.602)之间的差异无统计学意义(表1)。
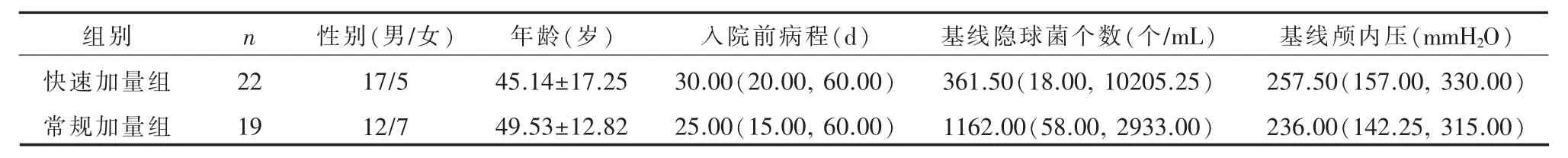
表1 治疗前两组一般情况
两组患者起病时快速加量组出现发热的患者多于常规加量组,差异有统计学意义(=4.011,P=0.045)。其余临床表现,如头痛(=0.017,P=0.895)、恶心呕吐(=0.383,P=0.536)、意识障碍(P=0.490)、视力受损(=1.012,P=0.315)、听力受损(=0.045,P=0.831)、脑膜刺激症状(=1.808,P=0.179)等的发生率两组之间均无统计学差异(表2)。除常见临床表现外,快速加量组中有1例患者出现肢体抽搐、小便失禁,1例言语不清,1例头晕,2例行走不稳。常规加量组中,1例一过性肢体抽搐、口角歪斜,4例头晕。另外,快速加量组中,有1例合并肺部感染,2例合并慢性乙型病毒性肝炎,1例合并系统性红斑狼疮,1例合并胃癌,2例合并2型糖尿病,1例合并肺结核,1例合并高血压病。常规加量组中,2例合并慢性乙型病毒性肝炎,1例合并高血压病,2例合并2型糖尿病,1例合并鼻咽癌,1例合并视神经脊髓炎,1例合并感染性心内膜炎,2例合并结核病及1例合并肾病综合征。

表2 起病时两组HIV阴性隐球菌性脑膜炎患者主要临床表现
2.2 联合治疗方法快速加量组中,AmB的给药方法如前述。后以 0.5~0.7 mg/(kg·d)的剂量维持 2~4周,具体疗程及维持剂量依据患者耐受情况适当调整。同时联合其他药物及外科手术治疗。其中,联合使用氟胞嘧啶 (0.1 mg/kg)及伏立康唑(0.4 g/d)者共 11例,联合使用氟胞嘧啶(0.1 mg/kg)及氟康唑(0.4~0.6 g/d)者共6例,仅联合使用氟胞嘧啶(0.1 mg/kg)者3例,仅联合使用伏立康唑(0.4 g/d)者2例。另外,联合使用舍曲林者共11例,辅以脑室腹腔分流术控制颅内压者10例。
常规加量组中,AmB的给药方法如前述。其中,联合使用氟胞嘧啶 (0.1 mg/kg)及伏立康唑(0.4 g/d)者共 2例,联合使用氟胞嘧啶(0.1 mg/kg)及氟康唑(0.4~0.6 g/d)者17例,联合使用舍曲林者共5例,辅以脑室腹腔分流术控制颅内压者6例。
2.3 不同加量方法的临床疗效两组患者的临床疗效评价指标见表3。两组患者用不同AmB给药方法治疗后,其住院天数相比较有统计学差异(Z=-2.552,P=0.011);脑脊液隐球菌涂片转阴时间相比较有统计学差异(Z=-3.468,P=0.001)。出院时两组治疗有效率相比较无统计学差异(=1.852,P=0.174);10周后两组治疗有效率相比较无统计学差异(<0.001,P=1.000)。

表3 两组患者的疗效比较
2.4 不同加量方法的安全性无论是治疗过程中、出院时还是10周后返院复查时,用不同的AmB给药方法治疗后,两组患者发生肝功能异常、肾功能异常、低钾的概率均无统计学差异(P>0.05,见表4)。在本次分析的两组病例中,均无因严重的肝肾功能损伤、低钾血症或高热、恶心呕吐、静脉炎等严重不良反应而终止治疗者。另外,在10周后返院复查时,快速加量组有4例失访,常规加量组3例失访。

表4 给予不同两性霉素B加量方法治疗后两组隐球菌性脑膜炎患者的不良反应发生率比较
3 讨论
国内外大量文献表明,虽然影响隐球菌性脑膜炎患者预后的因素及其具体影响机制尚未完全明确,但多种因素被认为与之有关,如患者年龄、免疫状态、是否合并基础疾病、确诊时间、接受治疗前的意识状态、神经功能受损程度、脑脊液初始隐球菌数量、颅内压等[8-9]。在本研究中,统计分析表明快速加量组与常规加量组患者的平均年龄、起病前病程、初始脑脊液隐球菌数量、初始颅内压均衡可比,提示予以抗真菌治疗前两组患者的病情严重程度无明显差异,相应地,可认为上述因素对治疗效果带来的影响较小。而由于样本量的限制,两组患者的其他因素(如神经功能受损程度、是否合并其他基础疾病等)暂无法分析,因此无法评估其对本研究中不同AmB用药方案的疗效与安全性的影响。另外,多数患者起病初均表现为头痛、发热、恶心呕吐等非特异性症状,因此需对患者进行详细的体格检查以及早期必要的腰椎穿刺术等,以辅助尽快明确诊断。
临床实践表明,我国人群对AmB耐受性普遍较差,因而在隐球菌性脑膜炎患者的临床用药中,不仅在使用剂量上低于2010美国感染病学会隐球菌治疗指南推荐的标准(0.7~1.0 mg/kg),采用0.5~0.7 mg/kg的最大维持剂量用于诱导期治疗[4](多项国内外研究均认为,降低隐球菌性脑膜炎诱导期AmB的使用剂量并不降低其疗效,且临床使用的安全性可能更高[10-11]),而且在加量方法上也采取了一种较为保守的方式——首日使用剂量为1 mg/d,缓慢静脉滴注,次日剂量为2 mg/d,第3日剂量调整为5 mg/d,后缓慢递增并根据患者反应调整用量[12]。显然这不利于早期快速杀灭隐球菌并控制病情。2014年,胡志亮等[13]通过其研究指出,采用AmB三天加量疗法(即首日使用剂量为 1 mg,次日改用 0.25~0.3 mg/(kg·d),第 3天剂量为0.7 mg/kg,并以此剂量维持)治疗艾滋病合并隐球菌性脑膜炎有较好的疗效,且患者耐受性良好。除此之外,国内少有关于使用AmB快速加量的方法治疗隐球菌性脑膜炎的文献报道,临床实践中医生们也倾向于选择更为保守的增量方案或联合使用其他抗真菌药物。大量相关的国内外文献均认为早期快速清除隐球菌一定程度上预示着疾病的良好预后[14-15],然而,采取AmB缓慢加量的方式显然无法在疾病早期快速达到有效的血液或脑脊液药物抑菌或杀菌浓度,这对于控制重症隐球菌性脑膜炎患者早期的疾病进展尤为不利。因此,我们在详细告知患者AmB可能产生的不良反应并取得其理解与知情同意后,在严密监测患者临床反应(包括恶心呕吐、静脉炎、肝肾功能损害、电解质紊乱等)的前提下对于部分重症隐球菌性脑膜炎患者谨慎采取了AmB快速加量的给药方式。本研究首次采取回顾性队列研究的方式,通过对比分析我院2014年至2019年间接受不同AmB加量方法治疗的41例HIV阴性隐球菌性脑膜炎患者脑脊液隐球菌转阴时间、住院时间、治疗疗效及相关副作用发生率的差异发现,尽管快速加量组的患者一定程度上临床症状(如头痛、恶心呕吐等)更重、神经系统并发症(如意识障碍、视力或听力下降、眼球运动障碍等)更多,但使用AmB快速加量方法治疗隐球菌性脑膜炎可使得脑脊液隐球菌转阴时间缩短、获得较好的治疗效果,且并未明显提高药物副作用发生率,这进一步说明了应用AmB快速加量方法的可行性,及其对于改进HIV阴性隐球菌性脑膜炎患者早期抗真菌方案所具有的参考价值。
隐球菌性脑膜炎作为一种严重的中枢神经系统感染性疾病,其高致死率、高致残率、高疾病负担使得其最佳治疗方案应尽可能从减轻上述三方面的影响入手。有研究表明[14-15],脑脊液隐球菌在2周内是否转阴是衡量隐球菌性脑膜炎早期治疗效果的一个重要指标,同时一定程度上也可反映疾病的预后。本研究中,通过对比快速加量组与常规加量组患者脑脊液隐球菌转阴时间发现,前者采用的AmB加量方法对于缩短患者脑脊液隐球菌转阴时间更为有利,因而该方案可能更有助于在发生不可逆的神经系统并发症之前控制病情。另外,从实际临床工作中可知,隐球菌性脑膜炎患者的疾病花销与住院时间密切相关,同时,多数隐球菌性脑膜炎患者机体均处于免疫低下状态,住院时间越长,合并其他医院内感染的机会就越大,这对隐球菌性脑膜炎的治疗极为不利。在本研究中,快速加量组隐球菌性脑膜炎患者住院时间明显短于缓慢加量组,一定程度上节约了医疗资源并降低了患者发生其他院内感染的风险。在评价两组出院及10周后返院复查的疗效时,两组之间的治疗有效率并无统计学差异,这可能与患者住院时间不同从而导致评价时间未达到严格一致、入组患者的基线情况不一、合并其它疾病等因素相关,需通过扩大样本量或严格控制其它混杂因素以进一步评价疗效差异。
两性霉素B对真菌细胞膜上的麦角固醇具有较高亲和力,通过与麦角固醇结合形成极性孔,改变真菌细胞膜的通透性。同时,两性霉素B也能通过抑制质子ATP酶等抑制真菌代谢,从而影响其增殖[16]。然而,两性霉素B与哺乳动物细胞膜上的胆固醇也具有较弱的亲和力,通过与其相互作用形成跨膜通道,导致细胞内容物外渗,触发宿主细胞损伤及死亡,这一机制部分解释了其应用于机体时产生不良反应的原因[17]。AmB的副作用包括急性输液相关不良反应与慢性剂量累积相关不良反应[16,18]。急性输液相关不良反应包括恶心呕吐、寒战高热、高血压或低血压、静脉炎以及低钾、心律失常等,多发生在应用AmB早期,常需通过预防性予以异丙嗪、苯海拉明、小剂量地塞米松、大量补液预水化、经中心静脉置管输液等处理以降低此类不良反应。本研究中,大部分患者在使用两性霉素B之前均依据患者实际情况给予不同的预防急性输液相关不良反应的措施,因此,在病例资料收集过程中,并未发现因严重的急性不良反应而需终止治疗或发生严重不可逆器官功能损伤的病例。慢性剂量累积相关不良反应主要包括肝功能不全、肾功能不全及水电解质紊乱等,本次研究中以低钾血症最常见。此类不良反应发生率较高,而通过分析可知,快速加量组与常规加量组之间慢性剂量累积相关不良反应的发生率之间的差异无统计学意义,这说明AmB快速加量并未增加药物的毒副作用。患者出院时及治疗10周后随访表明患者肝功能损伤、肾功能损伤及低钾血症的发生率有所降低,且并未发生任何致死或致残性的器官功能损伤,因此可认为在两组中,此类不良反应均可通过加强护肝、护肾、纠正水电解质紊乱等临床干预措施得到控制。另外,通过比较两组患者AmB的累积使用剂量,结果显示快速加量组累积使用剂量为 (850.36±397.82)mg,常规加量组为(984.37±759.35)mg,两组无统计学差异,可认为两组之间的AmB累积使用剂量无明显差别,因而理论上该因素在本次研究中对慢性剂量累积相关不良反应发生率的影响相对较小。然而,进一步观察发现,快速加量组患者中发生肝功能不全的人数较常规加量组多(无统计学差异),考虑到本研究样本量较少,且肝功能受其他抗真菌药物影响较大,故两性霉素B加量方法的不同对于患者肝功能带来的影响尚需通过进一步研究明确。
综上,较之传统的AmB加量方法,应用AmB快速加量方法治疗隐球菌性脑膜炎使得患者脑脊液隐球菌清除速度更快,住院时间更短,在保证疗效的同时也一定程度地节约了医疗资源。同时,药物不良反应发生率并无明显增高且位于可控范围内,因此,使用AmB快速加量方法治疗隐球菌性脑膜炎有一定的临床应用价值。然而,本研究中尚存在如下不足:①本研究中快速加量组及缓慢加量组组样本量较小,可能影响统计效能,需进一步扩大样本量后深入研究;②本研究为回顾性研究,患者的基线情况等未达到完全均衡可比,并且可能存在各种不可控的混杂因素及选择偏倚、回忆偏倚等;③实际临床工作中AmB快速加量的具体方法暂未完全统一,不排除因具体加量方法的差异而对研究结果产生一定干扰的可能性。因此有必要完善研究设计弥补上述不足或继续进行下一步前瞻性研究。
