新生儿坏死性小肠结肠炎的临床特点与手术相关危险因素分析
2021-09-18苏嘉鸿
苏嘉鸿


[摘要]目的分析新生儿坏死性小肠结肠炎(NEC)的临床特点与手术相关危险因素。方法回顾性选取2014年1月至2019年12月中山市博爱医院收治的86例 NEC 新生儿,43例行手术治疗患儿为手术组,43例行非手术治疗患儿为非手术组,收集临床资料,分析手术相关危险因素。结果手术组患儿的性别、胎龄、出生体重和出生至发病的时间与非手术组患儿比较差异无统计学意义(P >0.05);但手术组位于临床Ⅲ期例数、剖宫产率和分娩时合并宫内感染例数明显高于非手术组,差异有统计学意义(P <0.05)。手术组的43例 NEC 新生儿中,治愈34例(79.07%),死亡9例(20.93%)。代谢性酸中毒、术前使用呼吸机、多处肠段穿孔及广泛病变是影响新生儿 NEC 手术治疗预后的危险因素( P <0.05)。发病至手术时间<1 d 是影响新生儿 NEC 手术治疗预后的保护因素( P <0.05)。结论影响新生儿 NEC 手术治疗预后的危险因素较多,应当制订针对性干预措施降低术后病死率。
[关键词]新生儿;坏死性小肠结肠炎;手术;危险因素
[中图分类号] R722.1 [文献标识码] A [文章编号]2095-0616(2021)24-0104-03
Clinical characteristics of neonatal necrotizing enterocolitis and analysis of risk factors related to surgery
SU Jiahong
Department of Pediatric Surgery, Boai Hospital of Zhongshan, Guangdong, Zhongshan 528400, China
[Abstract] Objective To analyze the clinical features of neonatal necrotizing enterocolitis (NEC) and the risk factors related to operation. Methods A total of 86 NEC newborns admitted to Boai Hospital of Zhongshan from January 2014 to December 2019 were retrospectively selected, including 43 children who were treated with surgery as the operation group and 43 children who were treated with non-surgery as the non-operation group. The clinical data were collected and the risk factors related to surgery were analyzed. Results There were no significant differences in gender, gestational age, birth weight and the time from birth to onset between the operation group and the non- operation group (P >0.05). However, the number of patients at stage Ⅲ , cesarean section rate and intrauterine infection during delivery in the operation group were higher than those in the non-operation group, with statistically significant differences (P <0.05). Among 43 NEC newborns in the operation group, 34 cases (79.07%) were cured and 9 cases (20.93%) died. Metabolic acidosis, preoperative use of breathing machine, multiple intestinal perforation and extensive pathological changes were risk factors affecting the prognosis of patients with neonatal NEC after surgery (P <0.05). The time from onset to operation less than 1 day was a protective factor affecting the prognosis of newborns with NEC after surgery (P <0.05). Conclusion There are many risk factors affecting the prognosis of newborns with NEC after surgery, and targeted interventions should be made to reduce postoperative mortality.
[Key words] Newborn; Necrotizing enterocolitis; Operation; Risk factor
坏死性小肠结肠炎(necrotic enterocolitis, NEC)是各种原因导致肠道感染而发生的肠管坏死性疾病,是新生儿比较严重的消化道急症,多见于出生体重较轻的早产儿[1]。随着早产儿存活率不断增高,新生儿 NEC 的发生率也越来越高[2]。腹胀、呕吐及便血是新生儿 NEC 的主要临床症状,病情严重时会引起患儿肠穿孔而导致大量出血,对新生儿健康造成极大威胁。因此,一旦确诊需要评估是否进行手术治疗[3]。NEC 是导致新生儿进行消化道手术的主要因素之一,可引起新生儿20%~40%的高死亡率,且治疗后常伴随神经发育迟缓、吸收不良等后遗症[4],因此改善手术预后尤其重要。目前,临床上关于新生儿 NEC 手术治疗相关因素的研究报道比较少见,且无确切定论[5]。基于此,本研究采用单因素方差分析和對多因素进行 logistic 回归分析,探讨新生儿 NEC 手术相关因素及影响患儿手术治疗预后的危险因素,为预防新生儿 NEC 疾病发展和改善手术预后提供科学依据,以期为临床提供参考。
1资料与方法
1.1一般资料
回顾性选取2014年1月至2019年12月中山市博爱医院收治的86例 NEC 新生儿,43例行手术治疗患儿作为手术组。其中26例行肠切除+肠造瘘+腹腔冲洗引流术,8例行肠切除肠吻合术+腹腔冲洗引流术,5例行单纯开腹冲洗引流术,4例行单纯肠穿孔修补术。纳入标准:NEC 的诊断符合《诸福棠实用儿科学(第8版)》(人民卫生出版社)[6];具备手术治疗指征者;有呕血或腹泻等症状者;经诊断检查有肠壁积气者。排除标准:合并先天性心脏病者;先天性消化道畸形者;存在多器官功能衰竭者;合并重症急性感染者。余43例行非手术治疗 NEC 患儿作为非手术组。
1.2方法
收集 NEC 患儿的临床资料及影响 NEC 手术治疗的相关因素,包括代谢性酸中毒、新生儿窒息、呼吸窘迫综合征、新生儿硬肿症、发病至手术时间<1 d、术前使用呼吸机、多处肠段穿孔、广泛病变、弥漫性腹膜炎等。
1.3统计学方法
采用 SPSS 22.0统计学软件进行数据处理,计量资料用( x ±s)表示,采用 t 检验,计数资料用[n (%)]表示,采用χ2检验进行单因素分析,采用 logistic 回归分析进行多因素分析,P <0.05表示差异有统计学意义。
2结果
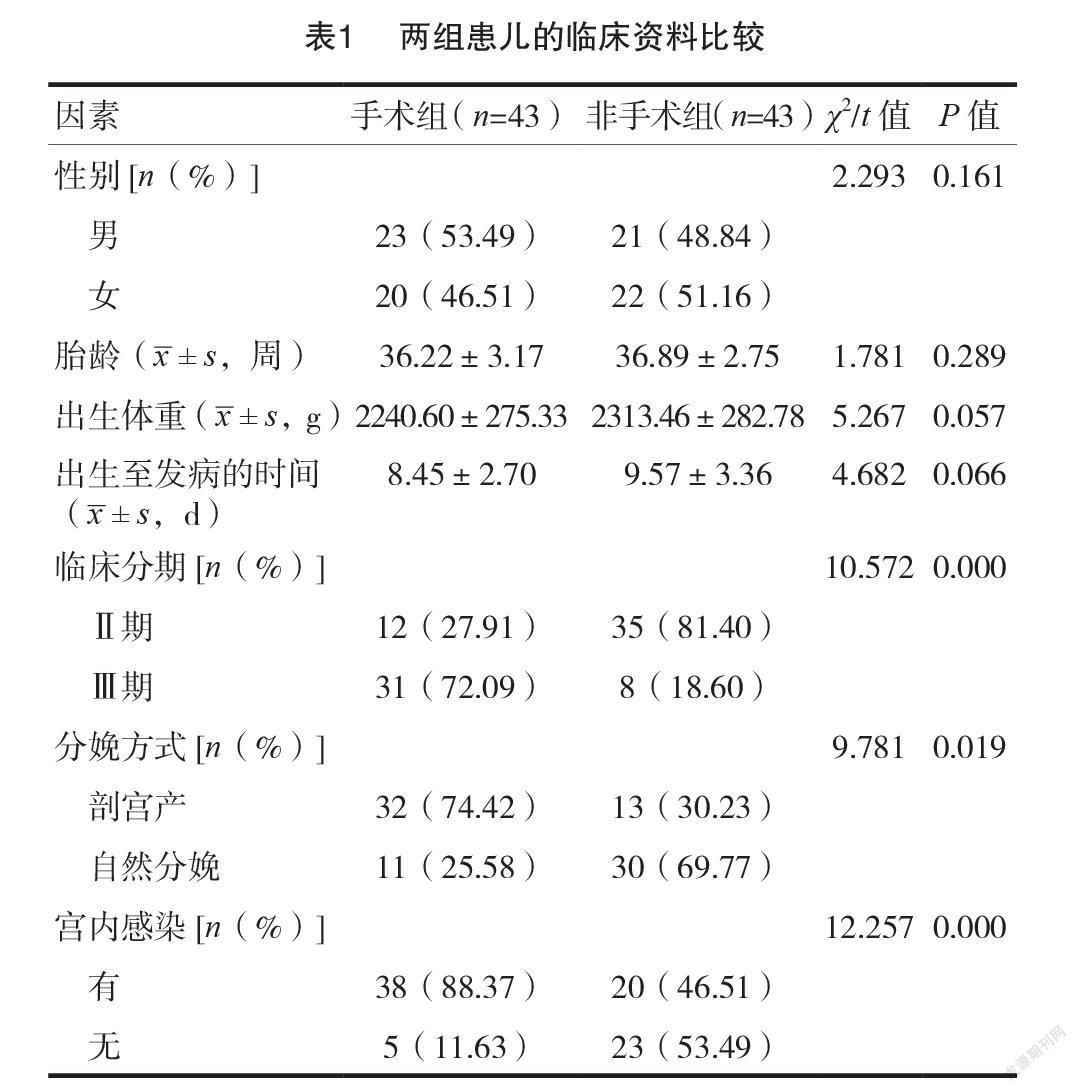
2.1两组患儿的临床资料比较
手术组患儿的性别、胎龄、出生体重和出生至发病的时间与非手术组患儿比较,差异无统计学意义( P >0.05);手术组位于临床Ⅲ期例数、剖宫产和分娩时合并宫内感染例数也明显高于非手术组,差异有统计学意义( P <0.05)。见表1。
2.2新生儿NEC手术治疗预后影响因素的单因素分析
手术组43例患儿中,治愈34例(79.07%),死亡9例(20.93%)。手术后死亡患儿中,代谢性酸中毒、新生儿硬肿症、术前使用呼吸机、多处肠段穿孔、广泛病变的发生率明显高于治愈患儿,差异有统计学意义( P <0.05),发病至手术时间<1 d的比例明显低于治愈患儿,差异有统计学意义( P <0.05)。见表2。
2.3新生儿NEC手术治疗预后影响因素的多因素 logistic回归分析
代谢性酸中毒、术前使用呼吸机、多处肠段穿孔及广泛病变是影响新生儿 NEC 手术治疗预后的危险因素(P < 0.05),发病至手术时间< 1 d 是影响新生儿 NEC 手术治疗预后的保护因素(P < 0.05)。见表 3。
3讨论
现今,新生儿科和现代新生儿重症监护病房的进步提高了足月和早产儿的存活率, NEC 的发病率也有所增加[7]。NEC 是新生儿胃肠道发育不够成熟而对多种因素的一种反应,能够导致肠道出现出血及坏死等现象[8-9]。目前关于 NEC 的具体病理机制尚不清楚,但由于影响因素较多,早期诊断相对困难,导致疾病的进展迅速,死亡率高[10]。既往研究[11]显示,影响新生儿 NEC 治疗的因素较多,若能对手术相关危险因素进行识别,同时制订针对性的干预措施,对改善 NEC 患儿具有重要的作用。
本研究中,43例行手术治疗患儿,术后死亡率为20.93%(9/43),与相关研究报道基本一致[7]。此外,研究显示,手术组患儿的性别、胎龄、出生体重和出生至发病的时间与非手术组患儿比较,差異无统计学意义( P >0.05);但该组位于临床Ⅲ期例数、剖宫产和分娩时合并宫内感染例数明显高于非手术组。分析原因为采用剖宫产分娩方式容易引起致病菌侵入胎儿体内,造成宫内感染,由于新生儿肠道发育还不成熟,缺乏一定的免疫力,因此导致肠道细菌大量繁殖而被感染,促进 NEC 病情加重。且本研究结果显示:代谢性酸中毒、术前使用呼吸机、多处肠段穿孔及广泛病变是影响新生儿 NEC 手术治疗预后的危险因素,发病至手术时间<1 d 是影响新生儿 NEC 手术治疗预后的保护因素。机体发生代谢性酸中毒后会处于一种应激状态,导致肠系膜上的血管发生强烈收缩,大部分血流回心,造成肠黏膜出现缺血,肠黏膜发生损伤,加速 NEC 的进展[12]。许多早产儿需要进行机械通气治疗,进行气管插管留置,这些均会对食管黏膜造成损伤,增加院内感染的发生风险。对于需要长期机械通气的患儿,同时需要使用抗生素,从而导致肠道菌群失调,使得 NEC 的病情加重[13]。对于多处肠段穿孔及肠道坏死广泛病变的 NEC 患儿,其病情相对严重,死亡风险比较高[14],目前临床上缺乏有效的治疗手段。有研究证实,尽早进行手术治疗能够降低新生儿 NEC 的病死率[2];但是也有研究显示,应当按照 NEC 患儿的临床实际对手术时机进行选择[15]。因此,本研究将为 NEC 患儿手术治疗选择时机以及改善患儿手术预后提供理论基础。
综上所述,影响新生儿 NEC 手术治疗预后的危险因素较多,应当制订针对性干预措施降低术后病死率。本研究存在一定的局限性,本研究为回顾性研究,具有选择偏倚,以后需要大样本量的前瞻性研究进行深入探讨。
[参考文献]
[1]中国医师协会新生儿科医师分会循证专业委员会.新生儿坏死性小肠结肠炎临床诊疗指南(2020)[J].中国当代儿科杂志,2021,23(1):1-11.
[2]Teresa C,Antonella D,de Ville de GoyetJean.New Nutritional and Therapeutical Strategies of NEC[J].CurrPediatr Rev,2019,15(2):92-105.
[3]王静.新生儿坏死性小肠结肠炎发病机制的研究进展[J].重庆医学,2021,50(4):694-697.
[4]Mattern J,Marin T.Neonatal Microbiome and Its Relationship to Necrotizing Enterocolitis:A Review of the Science[J]. J Perinat Neonatal Nurs,2020,34(3):276-282.
[5]潘炜祺,刘巧玉,袁贵龙,等.早产和足月新生儿坏死性小肠结肠炎的影响因素分析[J].中国当代医药,2019,26(19):8-11.
[6]江载芳,申昆玲,沈颖,等.诸福棠实用儿科学(第8版)[J].中国临床医生杂志,2015,43(7):47.
[7]梁元豪,郭红梅,梁燕勇,等.超声和 X 线片检查运用于新生儿坏死性小腸结肠炎的诊断效果观察[J].中外医学研究,2021,19(5):78-80.
[8]Rose AT,Patel RM.A critical analysis of risk factors for necrotizing enterocolitis[J].Semin Fetal Neonatal Med,2018,23(6):374-379.
[9]Bazacliu C,Neu J.NecrotizingEnterocolitis:Long Term Complications[J].CurrPediatr Rev,2019,15(2):115-124.
[10] Duchon J,Barbian ME,Denning PW.Necrotizing Enterocolitis[J].Clinics in Perinatology,2021,48(2):229-250.
[11]Bührer C,Fischer HS,Wellmann S .Nutritional interventions to reduce rates of infection, necrotizing enterocolitis and mortality in very preterm infants[J]. Pediatr Res,2020,87(2):371-377.
[12]张丰宁.新生儿坏死性小肠结肠炎发病机制研究进展[J].国际儿科学杂志,2020,47(2):116-119.
[13]Qian T,Zhang R,Zhu L,et al.Necrotizing enterocolitis in low birth weight infants in China:Mortality risk factors expressed by birth weight categories[J].PediatrNeonatol,2017,58(6):509-515.
[14]赵修浩,周锦,吕志宝.益生菌防治新生儿坏死性小肠结肠炎机制研究进展[J].中华小儿外科杂志,2021,42(2):176-180.
[15]吴晓霞,任红霞,詹江华,等.新生儿空肠闭锁术后发生坏死性小肠结肠炎的危险因素分析[J].中华小儿外科杂志,2020,41(12):1090-1094.
(收稿日期:2021-08-11)
