All-on-4与穿颧种植在不同皮质骨厚度中的生物力学研究
2021-09-16顾卫平
王 璨,顾卫平,朱 琳,陈 岗
有关上颌无牙颌的种植固定义齿研究表明,上颌后牙区牙槽嵴的萎缩、上颌窦气化以及上颌骨骨密度偏低使得上颌的种植难度更高[1]。目前,为解决上颌后牙区垂直骨量不足的问题,常常采用骨增量技术包括上颌窦提升术、引导骨组织再生术等或应用特殊植体[2-5],但对于严重的上颌后牙区骨缺损,如采用上颌窦提升术,往往需要行延期种植或修复,因此临床上为解决某些患者种植后需即刻修复的需求出现了很多特殊植体,如倾斜植体、穿颧植体和翼上颌植体等[6-8],All-on-4和穿颧种植为其中常见的种植设计方案,在临床上被牙医和患者广泛接受。目前,已有对All-on-4与穿颧种植的存活率进行了回顾性研究,发现两种种植设计均能达到较高的成功率[9-12],但是机械并发症仍无法避免[13],并且皮质骨厚度也会影响种植修复的成功率[14]。Petrie等[15]通过有限元分析发现当松质骨的杨氏模量降低时,皮质骨厚度起主要作用。由于上颌骨中的松质骨密度较低,且上颌骨中的皮质骨厚度明显低于下颌骨[16],因此在上颌骨中,皮质骨的厚度对种植体及其周围的应力分布是一个重要的影响因素。有关皮质骨厚度对All-on-4和穿颧种植影响的生物力学研究仍然比较缺乏,因此对不同颌骨条件的无牙颌患者,如何设计符合患者自身状况并遵循生物力学原则的无牙颌种植方案对维持种植修复的远期疗效非常重要。
本研究拟用有限元法研究不同皮质骨厚度下All-on-4与穿颧种植的种植体、皮质骨的应力分布及钛支架变形的差异,以期为后牙区严重骨量不足的上颌无牙颌患者选择种植方案提供必要的理论依据,在种植设计时坚持以终为始,有理有据。
1 材料与方法
1.1 实验对象
在江苏省口腔医院CBCT数据库中选取1例后牙区垂直骨量不足的无牙颌上颌骨病例,既往体健,无糖尿病、骨质疏松症、免疫缺陷病等系统性疾病史,数据的获取和使用符合伦理要求并得到了医院伦理委员会的批准。
1.2 设备
硬件:锥形束CT机(New Tom VGi,意大利),微型计算机(Win10 PC,CPU 2.20 GHz,16.0 G RAM)。软件:Mimics 20.0(Materialise,比利时),Geomagic studio 2014(Raindrop,美国),Solidworks 2017(Solidworks,美国),Abaqus 2019(Simulia,美国)。
1.3 方法
1.3.1 上颌骨三维有限元模型的建立 将已选取的上颌骨DICOM数据导入Mimics 20.0中,分别将皮质骨、松质骨、上颌窦的轮廓影像分层提取,并得到点云模型数据后以STL格式保存。将获得的STL格式数据导入Geomagic studio 2014中,建立上颌骨皮质骨、松质骨、上颌窦的实体化模型,以IGES格式保存。
1.3.2 不同皮质骨厚度模型的建立 在Geomagic Studio 2014中对已经建立的原始松质骨进行加厚处理,分别获得0.5、1.0、1.5、2.0 mm的骨块,进行平滑等处理后导入Solidworks 2017中,再进行不同皮质骨厚度模型与原始皮质骨模型的切割、组合,分别获得组合后的0.5、1.0、1.5、2.0 mm的皮质骨。此时上颌骨的唇颊腭侧皮质骨厚度保持不变,仅改变牙槽嵴顶处皮质骨厚度。
1.3.3 种植体、基台及支架模型的建立 根据实验所选取的上颌无牙颌,实验种植体参照Nobel Replace Conical Connection(Nobel Biocare,瑞典)标准植体(直径4.3 mm、长10 mm)、倾斜植体(直径4.3 mm、长13 mm)的植体数据及Nobel Zygoma(Nobel Biocare,瑞典)45 mm穿颧植体数据。基台设计模拟基台高度为4 mm、穿龈高度为3 mm的直基台及基台高度4 mm、穿龈高度4.5 mm的30°及45°复合基台。种植体螺纹及基台螺丝处螺纹均做简化处理。所有种植体、基台数据来源于厂家提供的参数。钛支架设计高度6 mm,宽度6 mm,弧度与上颌骨保持一致,咬合面恢复到双侧第一磨牙[17]。根据种植体、基台及钛支架的参数,在Solidworks 2017中建立种植体、基台及钛支架模型。
1.3.4 种植位点设计 All-on-4组由前牙区2颗标准植体与后牙区2颗倾斜植体组成:前牙区种植位点为2号位点,即侧切牙位点;后牙区倾斜植体穿出位点为5号位点,即第二前磨牙位点,植体向近中倾斜30°[18-19]。穿颧种植组由前牙区2颗标准植体与后牙区2颗穿颧植体组成:前牙区种植位点为2号位点;后牙区穿颧植体穿出位点为5号位点,植体向远中倾斜45°[20]。由于钛支架模型牙合面恢复至双侧第一磨牙,且All-on-4组与穿颧种植组最远端植体穿出位点均为第二前磨牙,因此本实验中悬臂长度均参考第一磨牙的近远中长度,即10 mm[21]。
1.3.5 模型的装配 将以上所得的4个皮质骨、松质骨、种植体、上颌窦、基台、钛支架模型分别以IGES格式导入Solidworks 2017中,在4种厚度皮质骨上进行2种种植设计,再将每个部件分别导入有限元分析软件Abaqus 2019中,对皮质骨、松质骨、上颌窦、种植体、基台、钛支架分别进行布尔运算,完成装配,共形成8个完整的上颌无牙颌种植的实体模型,模型见图1。
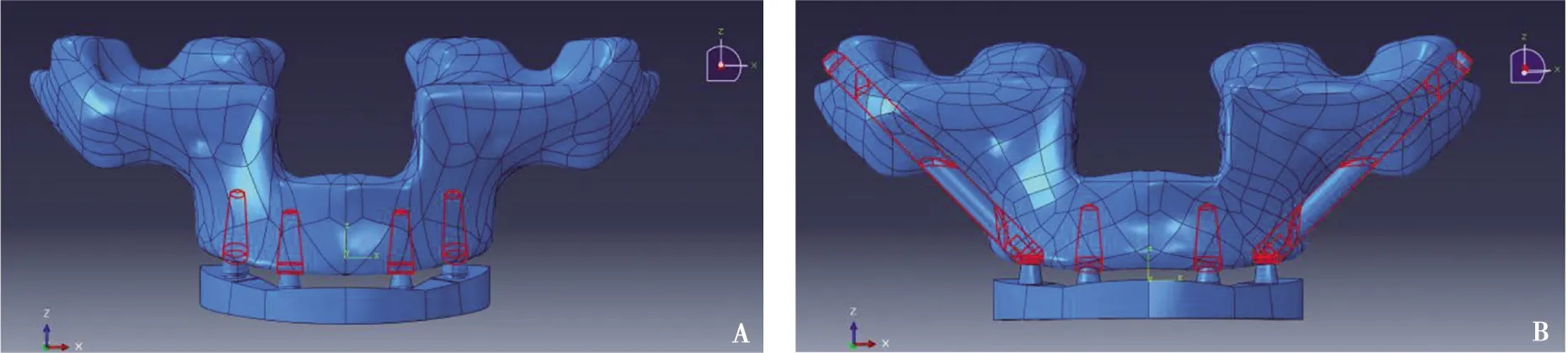
A:All-on-4组;B:穿颧种植组
1.3.6 材料属性设定 假设骨组织与种植体之间是完全的骨结合,所有材料属性为线性弹性,均质和各向同性。材料的弹性模量和泊松比值见表1[22]。

表1 模型中各材料参数
1.3.7 网格划分 分别对钛支架、皮质骨、松质骨、上颌窦、种植体、基台进行网格划分,为兼顾计算效率和精度,其中钛支架、不与种植体直接接触的松质骨和皮质骨网格大小分别为1.0 mm×1.0 mm,0.8 mm×0.8 mm,研究的关键区域有种植体、基台、与种植体直接接触的松质骨、皮质骨,其网格大小为0.3 mm×0.3 mm,网格划分为四面体单元,见图2。

A:All-on-4组;B:穿颧种植组
1.3.8 约束及加载条件 为了保持模型在加载过程中的稳定,在上颌双侧颧弓、上颌后部进行3个自由度上的约束。加载方式:双侧后牙区垂直加载200 N[23]。
1.3.9 有限元结果计算分析 利用有限元分析软件Abaqus 2019对模型进行计算,以彩色应力云图的方式输出种植体、皮质骨应力分布情况及钛支架变形分布情况。
1.4 统计学分析
应用SPSS 23.0对数据进行统计学分析。数据已经过正态分布及方差齐性的检验,等效应力大小及变形量大小用平均值±标准差表示,采用t检验比较各组计算值之间的差异,P<0.05为差异有统计学意义。
2 结 果
2.1 All-on-4与穿颧种植模型的彩色应力云图
两组种植设计中种植体、皮质骨的等效应力及钛支架变形的部分彩色云图见图3、4。由图可知,在两种种植设计中,应力集中均分布在最远端植体的颈部,前部植体的应力集中明显较小,钛支架变形的最大处位于悬臂处。

A:All-on-4组;B:穿颧种植组
2.2 皮质骨厚度对两种种植设计的种植体、皮质骨应力分布及钛支架变形的影响
种植体、皮质骨的等效应力值及钛支架的变形量具体数据见表2。在All-on-4组将4个不同皮质骨厚度的模型数据进行比较,当皮质骨厚度增大,种植体、皮质骨的等效应力降低。当皮质骨厚度为0.5 mm时,模型中种植体、皮质骨的等效应力均最大,并明显高于其他组。当皮质骨厚度为 1.5 mm时,等效应力和变形量均明显减小,并已达到一个较低的水平,与皮质骨厚度为2.0 mm时相比各数据差距较小。将皮质骨厚度为0.5 mm的数据与2.0 mm相比,5号位点植体、皮质骨的等效应力减小最显著,分别为66.2%和68.2%,钛支架变形量降低了17.8%。在穿颧种植组将4个不同皮质骨厚度的模型数据进行比较,当皮质骨厚度增大,种植体、皮质骨的等效应力有所降低,但数据差距并不明显。当皮质骨厚度为0.5 mm时,模型中种植体、皮质骨的等效应力均最大,将皮质骨厚度为0.5 mm的数据与2.0 mm相比,5号位点皮质骨等效应力下降35.9%,而5号位点植体等效应力只下降了8.0%,钛支架变形量降低了16.3%。

A:All-on-4组;B:穿颧种植组
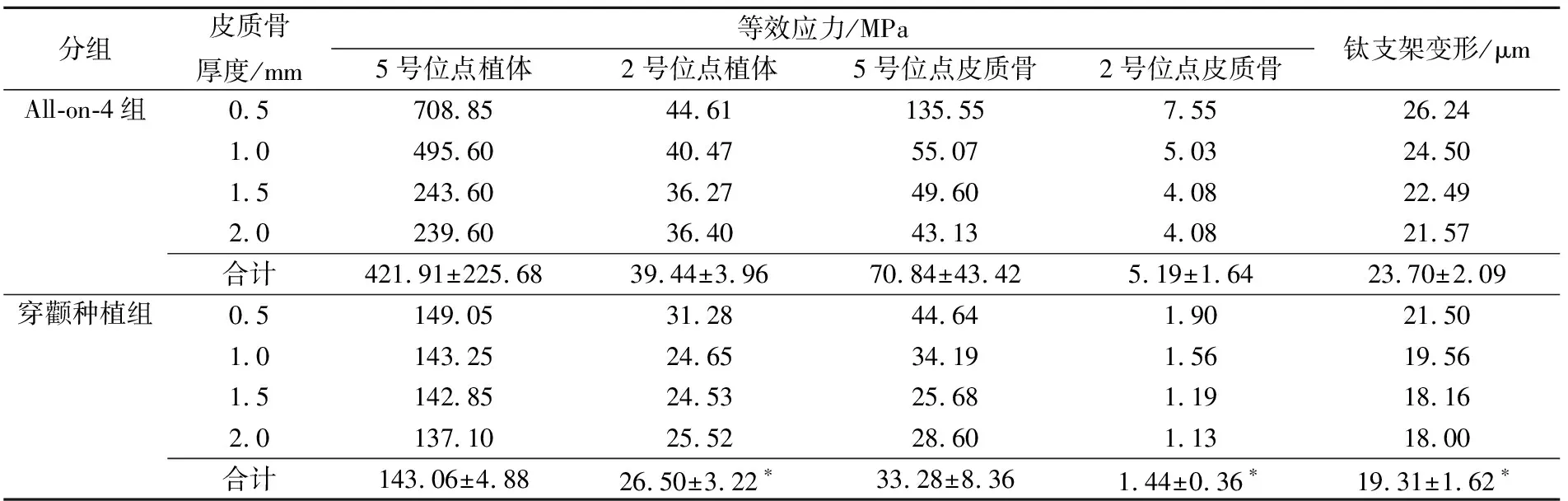
表2 种植体、皮质骨的等效应力和钛支架变形
2.3 不同种植设计间种植体、皮质骨应力值及钛支架变形的比较
本实验中每种种植设计各有4个模型,利用SPSS 23.0软件对两种种植设计的数据进行统计学分析,结果见表2。All-on-4组的种植体、皮质骨等效应力及钛支架变形量均大于穿颧种植组,且2号位点植体、皮质骨及钛支架变形量之间的差异有统计学意义(P<0.05)。
3 讨 论
在种植修复中,并发症包括生物并发症和机械并发症。其中机械并发症包括修复部件的磨损、松动、变形、折裂等[24]。在无牙颌的种植修复中,发生机械并发症的比例大约为8.33%[13],说明在种植修复的研究领域中,生物力学研究是不可或缺的存在,其中有限元分析是目前在口腔修复学中应用较为广泛的生物力学研究方法之一[25],该方法通过实体建模及工况模拟对各模型进行应力应变、变形量等方面的研究[26-27]。种植体周围的应力集中会导致边缘骨吸收从而造成种植失败[28],而种植上部修复体的变形、折裂则与受力后材料的变形疲劳有关,当上部修复体受到的咬合力超出弹性形变的极限,将会发生永久变形甚至断裂[29-30]。目前在种植相关的有限元研究中对钛支架变形的分析较少,在本实验对钛支架变形的研究结果显示,所有模型的钛支架的形变最大处均位于最远端悬臂处。有临床研究发现,上部修复体断裂的地方一般是在远中悬臂处[31-32],本实验从生物力学的角度解释远端悬臂易发生折断的原因。
以往的研究显示,皮质骨厚度对种植修复的初期稳定性及长期稳定性均有着不可忽视的影响[33-35]。Ko等[36]对305个上颌种植位点的皮质骨厚度进行测量及统计,种植区上颌皮质骨的最小厚度为0.12 mm,最大厚度为1.98 mm。因此本实验对上颌皮质骨厚度设定了0.5、1.0、1.5、2.0 mm,以考虑临床上不同的患者颌骨条件。
Okumura等[37]、Sugiura等[38]对单颗种植体进行有限元研究,发现种植体颈部周围应力分布随着皮质骨厚度的增加而降低。本实验的两种种植设计中,种植体、皮质骨应力分布均随着皮质骨厚度的增加而减小,这与以上研究结果相类似。与其研究对象均是单颗植体不同,本研究对象是种植整体式修复,但皮质骨厚度均能改善种植体周围的应力分布。Yalçin等[39]和Sevimay等[40]研究了1.0 mm与2.0 mm厚度皮质骨下种植体周围组织的等效应力,发现当皮质骨厚度约为2.0 mm时种植体周围的等效应力明显较小。根据作者的研究结果,在All-on-4组中,皮质骨厚度为1.5 mm是一个关键点,当皮质骨厚度为0.5 mm和1.0mm时,各数据明显较大,但当皮质骨厚度为1.5 mm和2.0 mm时,各数据明显较小。相较于其他实验,本实验研究了4种厚度的皮质骨的影响,并发现当皮质骨厚度达到1.5 mm及其以上时,种植体及皮质骨的应力分布及钛支架的变形量明显降低,整体数据已趋于合理。而本实验的穿颧种植组中,牙槽嵴顶处的皮质骨厚度虽然有所影响,但影响较小,这可能与穿颧植体所穿过的皮质骨层次有关,标准植体一般只利用了1~2层皮质骨,而穿颧植体则利用了3~4层皮质骨,其中包括了颧骨,并且颧骨是由致密的皮质骨和松质骨构成[41]。Ujigawa等[42]对穿颧种植进行了有限元研究,发现当种植体受力时应力主要通过颧骨进行传递。本研究发现,随着牙槽嵴顶处皮质骨厚度的增加,种植体、皮质骨的应力分布及钛支架的变形量变化较小。这进一步证明了穿颧种植的稳定性与除牙槽嵴顶皮质骨以外的骨结构关系较为密切。Freedman等[43]通过有限元分析比较了穿颧种植有牙槽骨支持的模型和没有牙槽骨支持的模型,研究发现牙槽嵴顶处的皮质骨对减小穿颧种植的应力分布是有帮助的,本实验研究发现当皮质骨厚度增加时,种植体、皮质骨的应力分布确实会减小,说明在穿颧种植中,尽管牙槽嵴处皮质骨厚度影响较小,但其厚度的增加是有利于减小种植体及皮质骨的应力集中。
All-on-4最早由Maló等[44]提出,这是一种针对颌骨严重萎缩的无牙颌进行的种植固定义齿修复方式,尽管它在下颌骨中得到了广泛的应用,但该方法在上颌骨中尚不能得到充分评估。由于与下颌骨相比,上颌骨的骨小梁疏松,骨密度偏低,因此更不利于种植[45-46]。穿颧种植最初是被用于上颌骨大面积缺损的外伤患者或肿瘤术后患者等,随后也被用于上颌牙槽嵴严重吸收的患者,但是穿颧种植由于涉及的解剖结构较多,手术并发症和难度也会明显上升[47]。本实验从生物力学角度对比All-on-4与穿颧种植这两种种植设计。根据实验结果可知,穿颧种植组中种植体、皮质骨的应力分布与钛支架的变形量均小于All-on-4组,并且种植体、皮质骨的应力分布和钛支架变形量的差异有统计学意义,研究者从生物力学的角度证明穿颧种植的应用比All-on-4更好。
结合皮质骨厚度的变化进行两种种植设计的比较,研究者发现当皮质骨越薄时,穿颧种植组的应力分布和变形与All-on-4组的差距越大,此时由于All-on-4的整体表现均较差,研究者并不建议行All-on-4修复,穿颧种植是更为合适的选择;当皮质骨厚度达到1.5 mm及其以上时,虽然穿颧种植组中的数据表现较All-on-4组好,但All-on-4组中各数据已明显降低,整体分布趋于合理,此时,也可以考虑选择All-on-4进行修复。
在本实验所进行的生物力学研究的基础上,研究者认为在上颌后牙区垂直骨量不足时,较厚的皮质骨有利于种植修复的长期稳定性,并且皮质骨厚度还会影响种植方案的选择,由于All-on-4和穿颧种植的应用均有利弊,此时,在临床上,我们可以结合患者的颌骨情况和身体状况、医生的技术水平、患者的种植意愿等对其提供较优的选择。基于本研究的局限性,研究者的实验结果并不能完全代表真实的临床情况,但是可为临床医师术前设计一个符合生物力学原则、并有利于维持远期疗效的种植方案提供重要参考。
